Дилатационная кардиомиопатия. Дифференциальная диагностика
Диагностика дилатационной кардиомиопатии
Хотя после появления первых более или менее обстоятельных сообщений о ДКМП прошло около 25 лет, до настоящего времени это заболевание достаточно часто не распознается или диагностируется несвоевременно. Так, по данным С. А. Даулетбаевой с соавторами (1984) и Г. Н. Кузнецова с соавторами (1984), 90-96 % обследованных больных ДКМП были направлены в клинику с диагнозами миокардита, приобретенных или реже врожденных пороков сердца или ИБС. Это обусловлено неспецифичностью клинических и инструментальных признаков заболевания и недостаточной осведомленностью широкого круга практических врачей.
Диагностика ДКМП основывается т сопоставлении клинических данных с результатами инструментальных методов исследования. С этой целью широко применяются неинвазивные методы — ЭКГ, рентгенография грудной клетки, ЭхоКГ. В неясных случаях своевременному распознаванию заболевания помогает специальное инвазивное обследование — АКТ, катетеризация полостей сердца, коронарография и ЭМБ. Ввиду отсутствия строго специфичных для ДКМП критериев при постановке диагноза необходимо исключить другие возможные причины застойной сердечной недостаточности с низким сердечным выбросом: приобретенные и врожденные пороки сердца, ИБС, артериальную и легочную гипертензию и др.
ЭКГ. Различные нарушения сердечного ритма и проводимости, по данным холтеровского мониторирования, регистрируются практически в 100 % случаев ДКМП. Среди них первое место по частоте занимают желудочковые аритмии. Желудочковые экстрасистолы различных градаций выявляются в 94-100 % случаев, в том числе высокостепенные (парные или «пробежки» желудочковой тахикардии) — в 50-60%, нестойкие пароксизмы желудочковой тахикардии — в 15-65% и стойкие — до 10 % (R. De Maria с соавт. 1992; D. Denereaz с соавт. 1992; A. Koenig с соавт. 1993; J. Huang с соавт. 1994). При этом частота желудочковых аритмий обычно не связана с выраженностью клинических признаков сердечной недостаточности и давностью заболевания. Прогностическое значение нестойкой желудочковой тахикардии в отношении риска внезапной сердечной смерти остается предметом дискуссии и, очевидно, относительно невелико.
Следует отметить, что, несмотря на значительные нарушения кардиогемодинамики, распространенность мерцательной аритмии среди больных ДКМП по сравнению с больными другими сердечно-сосудистыми заболеваниями относительно невелика и составляет в среднем 24-35 %. При этом больные ДКМП отличались от аналогичных пациентов с синусовым ритмом только немного большим диаметром левого предсердия при одинаковой выраженности дилатации левого желудочка и снижении ФВ. Интересно отметить, что купирование мерцательной аритмии или обеспечение хорошего контроля за ритмом желудочков способствовало лучшей пятилетней выживаемости по сравнению с больными с синусовым ритмом (соответственно, 93% против 68% по данным A. Takarada с соавт. 1993).
Мерцание, реже трепетание, предсердий определялось в 37,1% наших наблюдений и с момента возникновения приобретало постоянную форму.
Развитие аритмий при ДКМП обусловлено распространенным диффузным поражением миокарда всех отделов сердца, а также в определенной мере и ятрогенными факторами — применением сердечных гликозидов и потерей калия в связи с бесконтрольным приемом мочегонных.
Из нарушений проводимости для ДКМП наиболее характерны полная блокада левой ножки пучка Гиса или ее передне-верхней ветви, которые встречались, соответственно, в 18,8 и 7,6% наших наблюдений. По данным литературы, их частота достигает 30-50% (Т. Meinerz с соавт. 1984; J. Huang с соавт. 1994, и др.). Блокада правой ножки пучка Гиса наблюдается крайне редко и обычно неполная.
X. Huang с соавторами (1995) отмечают, что полная блокада левой ножки пучка Гиса у больных с ДКМП связана с большей выраженностью клинических признаков сердечной недостаточности, большей дилатацией левого желудочка и значительно ухудшает прогноз.
Нарушения атриовентрикулярной, а также синоатриальной проводимости высокой степени при ДКМП встречаются весьма редко. Мы наблюдали у 16,3% больных неполную атриовентрикулярную блокаду I степени, которая практически во всех случаях имела ятрогенное происхождение. Ни у одного из этих больных при последующем наблюдении не произошло усугубления нарушений проводимости, а у большинства отмена сердечных гликозидов привела к укорочению интервала PQ.
Распространенными изменениями ЭКГ были неспецифические нарушения реполяризации (в 81,3% случаев). Они отличались стабильностью при исследовании в динамике и были обусловлены, по-видимому, дистрофическими изменениями в миокарде и кардиосклерозом. У 85,5 % больных регистрировались признаки гипертрофии желудочков, главным образом, левого (у 63,7%), реже — обоих желудочков (у 13,2%). Близкие данные приводят Y.Momiyama с соавторами (1994), отметившие вольтажный критерий гипертрофии левого желудочка Соколова (SV1+RV5(6)>=35 мм) у 69% больных ДКМП, что существенно не отличалось от его частоты у больных клапанными пороками сердца (61%) и эссенциальной артериальной гипертензией (74 %). Особенностями ЭКГ-признаков гипертрофии левого желудочка при ДКМП, по сравнению с этими заболеваниями, были наибольшая амплитуда зубца R в отведении Vg и наименьшая — в I, II и III. В результате отношение высоты R в Vg к амплитуде наибольшего R в I-III отведениях превышало 3,0 у 67 % больных ДКМП и лишь у 4% больных пороками сердца и 8% больных артериальной гипертензией, что может иметь определенное дифференциально-диагностическое значение.
Признаки гипертрофии предсердий, преимущественно левого, наблюдались у 61,0 % больных, у которых был синусовый ритм.
Изолированная гипертрофия правых отделов сердца, по данным ЭКГ, для ДКМП не характерна.
У 8 наших больных (3,6%) обнаруживались патологические зубцы Q. Такие изменения описаны в 5-20% случаев ДКМП (С. М. Даулетбаева с соавт. 1984; Y. Momiyama с соавт. 1995). Их морфологическим субстратом обычно является диффузный или очаговый кардиосклероз, приводящий к нарушению внутрижелудочковой проводимости и потере позитивных векторных сил (А. М. Вихерт, 1982; Г. В. Рябыкина с соавт. 1985). Значительно реже крупноочаговые изменения в миокарде имеют коронарогенное происхождение.
Рентгенологическое исследование. Во всех случаях определяется увеличение размеров сердца за счет его левых отделов или чаще тотальное, степень которого варьирует от относительно небольшой до резко выраженной по типу cor bovinum (M. И. Попович и И. Ф. Затушевский, 1985; Т. Копо с соавт. 1992). При этом кардиоторакальный индекс составлял в среднем 0,65 ± 0,04, превышая 0,55 в 100% случаев и 0,6 в 71,9%. Вследствие преимущественной миогенной дилатации желудочков, больше левого, тень сердца приобретает шаровидную форму (рис. 8). Однако при значительном увеличении левого предсердия его конфигурация может приближаться к митральной (Л. С. Матвеева с соавт. 1983), которая определялась у 22,3% наблюдавшихся нами больных.
В боковой и косой проекциях тень сердца обычно занимает значительную часть ретростернального и ретрокардиального пространства. Наряду с дилатацией левого желудочка, как правило, наблюдаются также рентгенологические признаки его гипертрофии. Об этом свидетельствует выпуклость IV дуги по левому контуру, переходящей в закругленную верхушку.
В подавляющем большинстве случаев (89,7%) определялось нарушение характера сокращений сердца, которые становились вялыми, зачастую аритмичными.
Со стороны сосудов малого круга кровообращения преобладают явления венозного застоя (в 73,2% случаев).
Признаки легочной артериальной гипертензии встречались значительно реже (в 34,8 % случаев) и не достигали существенной выраженности.
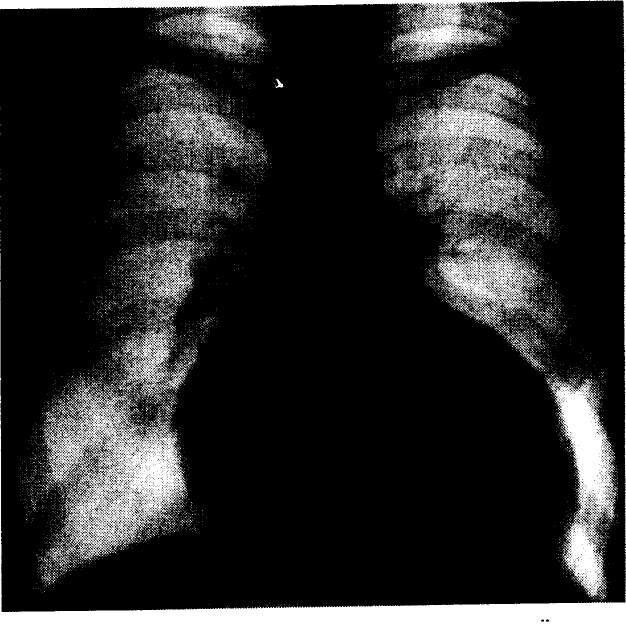
Рис. 8. Рентгенограмма больного ДКМП в передне-задней проекции
Подобное несоответствие между значительной кардиомегалией и относительно скудными застойными изменениями в легких весьма характерно для ДКМП и объясняется диффузным характером поражения миокарда обоих желудочков, вызывающим развитие правожелудочковой недостаточности уже на ранних этапах заболевания.
Эхокардиография является важнейшим методом диагностики ДКМП, позволяющим рассмотреть все камеры и клапаны сердца, а также количественно оценить функциональное состояние миокарда.
При качественной оценке Эхо-изображения сердца в М-режиме и путем секторального сканирования у всех больных идиопатической ДКМП наблюдаются дилатация полостей, преимущественно левого желудочка, при неизменной или незначительно увеличенной толщине его стенок (рис. 6,а 9,а), нарушение опорожнения в фазу изгнания и диффузная гипокинезия. При отсутствии признаков фиброза и других поражений клапанного аппарата митральный клапан приобретает в диастолу форму рыбьего зева вследствие уменьшения амплитуды его открытия и увеличения расстояния E-S от передней створки до межжелудочковой перегородки (рис. 9Дб). В 15,8 % случаев на нисходящем колене пресистолического движения этой створки определялась своеобразная » ступенька «, впервые описанная при ДКМП и некоторых других заболеваниях сердца Y. Nimura (1975). Отмеченные ЭхоКГ-особенности митрального клапана не специфичны и обусловлены уменьшением подвижности его створок из-за нарушения податливости дилатированного левого желудочка и повышения его давления наполнения.
При отсутствии признаков органического поражения аортального клапана у некоторых больных ДКМП отмечается уменьшение площади его отверстия (Н. Н. Кипшидзе с соавт. 1982) и раннее систолическое прикрытие, связанные, по-видимому, с уменьшением кровотока через клапан вследствие снижения ударного объема сердца и сократительной способности миокарда левого желудочка.
При количественном анализе функционального состояния левого желудочка характерно значительное увеличение величин его конечно-диастолического и конечно-систолического поперечного размера (КДР, КСР) и объема (КДО, КСО), особенно выраженное в конце систолы, а также снижение показателей сократимости фазы изгнания: ФВ и V (табл.
10). Аналогичные изменения были обнаружены Ю. С. Соболем и И. Л. Радмаа (1985) при специальном количественном исследовании двухмерного изображения правых отделов сердца. Характер изменений кардиогемодинамики при ДКМП подробно обсуждался нами в специальной главе.
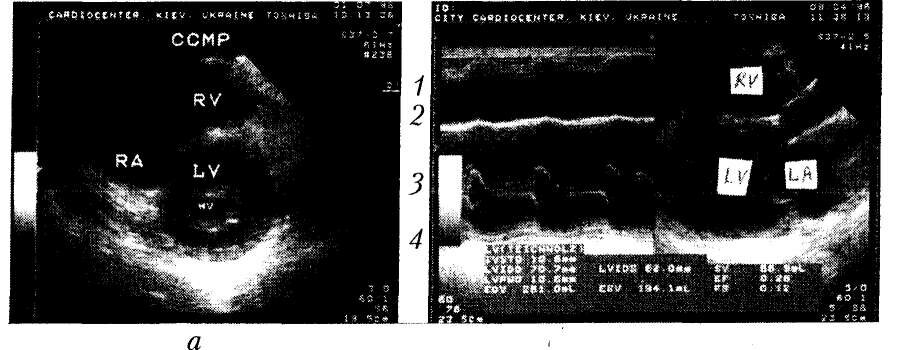
Рис. 9. ЭхоКГ больного ДКМП: а — парастеральный доступ, сечение по длинной оси. Видна дилатация левого желудочка (LV), левого предсердия (LA) и правого желудочка (RA); б — ЭхоКГ в М-режиме. Видны увеличение поперечного размера полости правого желудочка (1) и левого желудочка в диастолу и систолу, выраженная гипокинезия межжелудочковой перегородки (2) и задней стенки левого желудочка (4). КДО (EDV) левого желудочка — 261 мл, КСО (ESV) — 194 мл, ФВ (EF) — 26 %, толщина межжелудочковой перегородки (IVSTD) и задней стенки левого желудочка (LVPWD) в диастолу не изменена и составляет 10,6 мм. Митральный клапан (3) в виде рыбьего зева; в — парастернальный доступ, сечение по короткой оси. Снимок сделан в диастолу. Видны увеличение расстояния от створок митрального клапана (MV) до стенок левого желудочка (LV), а также дилатация правого предсердия (RA) и правого желудочка (RV), в том числе его выносящего тракта
Как видно из табл. 11, при ДКМП наблюдалось сравнительно небольшое (на 22,2 %), однако статистически достоверное увеличение средней толщины задней стенки левого желудочка в конце диастолы при неизменном уровне этого показателя в конце систолы. Движение задней стенки характеризовалось выраженной гипокинезией со значительным уменьшением абсолютной (экскурсия) и относительной величин ее систолического утолщения, а также средней скорости утолщения, что отражает нарушение сократительной способности миокарда. Аналогичные изменения отмечены при исследовании межжелудочковой перегородки (см. табл. 10).
Снижение амплитуды и скорости движения стенок левого желудочка В. Согуа с соавторами (1977) считает важным диагностическим и дифференциально-диагностическим признаком ДКМП. Однако в литературе нет единого мнения о распространенности гипокинезии. По данным Р. А. Чарчогляна и Ю. Н. Беленкова (1978), уменьшение подвижности миокарда носит диффузный характер, тогда как М. Lengyel с соавторами (1982) обнаружил у части больных локальное нарушение сократительной способности межжелудочковой перегородки при практически неизменной величине систолического утолщения задней стенки.
Таблица 10. Эхокардиографические показатели (M±m) у больных ДКМП
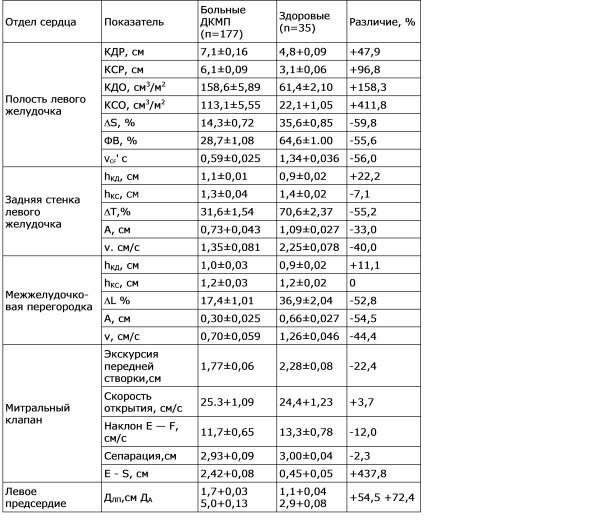
Примечание- КДР — конечно-диастолический размер, КСР — конечно-систолический размер, д8 — степень укорочения поперечного размера. h^ — толщина в конце диастолы, Пщ, — толщина в конце систолы, лТ — систолическое утолщение (в %), А — экскурсия, у — средняя скорость утолщения, Дд„ — диаметр левог предсердия, Дд — диаметр аорты.
Таблица 11. Диагностические критерии идиопатической ДКМП и их информативность
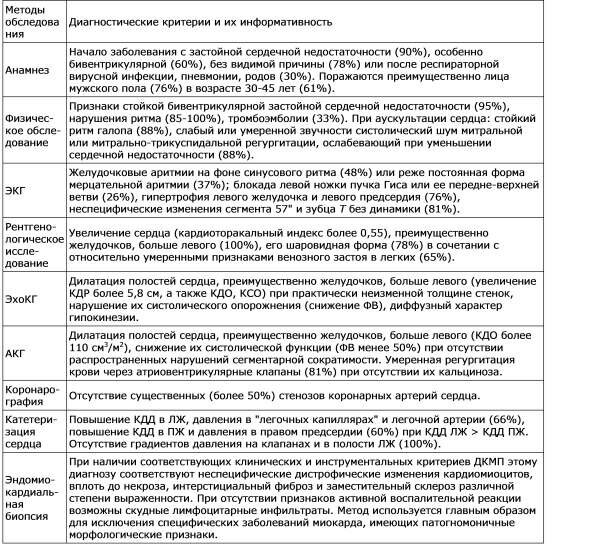
Примечание: КДР — конечно-диастолический размер, КДД — конечно-диастолическое давление, ЛЖ — левый желудочек, ПЖ — правый желудочек.
Как показал анализ ЭхоКГ митрального клапана (см. табл. 10), в группе больных ДКМП по сравнению со здоровыми наблюдалось статистически достоверное уменьшение средней величины экскурсии передней створки при отсутствии существенных различий в скорости открытия, наклонение E-F и сепарации. Значительно увеличенным (в 5,4 раза) оказалось расстояние E-S. Подобные изменения движения митрального клапана, описанные и другими авторами (С. Pollick с соавт. 1982, и др.), хотя и не специфичны, но весьма характерны для больных ДКМП.
Менее постоянными ЭхоКГ-признаками являются удлинение времени открытия митрального клапана АС и укорочение интервала PQ-AC (М. И. Попович и И. Ф. Затушевский, 1985).
Свойственная ДКМП дилатация левого желудочка сопровождается существенным увеличением диаметра левого предсердия, величина которого у обследованных нами больных почти в два раза превышала норму. Подобное различие наблюдалось и при сравнении значений этого показателя, отнесенных к диаметру аорты (см. табл. 10). Дилатация левого предсердия при ДКМП обусловлена, по-видимому, как относительной недостаточностью митрального клапана, так и застоем крови на путях притока левого желудочка.
Радионуклидная вентрикулография. Принято считать, что при радионуклидной вентрикулографии, как и при двухмерной ЭхоКГ, для ДКМП характерна диффузная гипокинезия левого желудочка, сочетающаяся с систолической дисфункцией правого. В то же время при широком использовании этого метода для обследования больных идиопатической ДКМП D. Glamann с соавторами (1992) обнаружил признаки региональной асинергии левого желудочка у 48 % и изолированную систолическую дисфункцию левого желудочка при неизменной функции правого у 54 % больных. Эти данные демонстрируют ограниченную специфичность «классических» критериев неинвазивной диагностики идиопатической ДКМП и важность проведения в спорных случаях инвазивного обследования, прежде всего коронарографии.
Сцинтиграфия миокарда. При сцинтиграфии миокарда с использованием 201Tl для ДКМП наиболее характерны одновременная визуализация левого и правого желудочков и равномерное распределение изотопа в миокарде (С. И. Назаренко и А. К. Чатурведи, 1985; A. Sacrez с соавт. 1985). Зачастую, однако, отмечаются мелкие, мозаично расположенные фокусы нарушения захвата изотопа, локализующиеся, по-видимому, в очагах интерстициального фиброза и заместительного склероза. Возможно также наличие более крупных дефектов перфузии, обусловленных, по-видимому, ухудшением экстракции 201Tl вследствие какой-то первичной патологии клеточных мембран (S. Saltissi с соавт. 1981). В отличие от ИБС при этом более характерно не полное, а частичное нарушение захвата изотопа, которое в типичных случаях носит обратимый характер и занимает менее 20 % окружности левого желудочка (R. Dunn с соавт. 1982). Диагностическую ценность этих признаков, как и данных радионуклидной вентрикулографии, при ДКМП, однако, не следует переоценивать.
Нагрузочные тесты позволяют получить ценную информацию о функциональных возможностях сердечно-сосудистой системы больных идиопатической ДКМП и имеют важное значение для дифференциальной диагностики этого заболевания и ИБС. В то время как у больных ДКМП причиной прекращения пробы служит появление одышки и усталости, ограничение толерантности к физической нагрузке при ИБС определяется снижением коронарного резерва.
Спировелоэргометрический тест в положении сидя при скорости педалирования 50-60 оборотов в минуту под постоянным клиническим и ЭКГ-контролем был проведен нами совместно с Н. М. Верич у 81 больного идиопатической ДКМП. Применяли сту-пенчато возрастающие нагрузки продолжительностью 5 мин, чередующиеся с периодами отдыха. Начальную мощность нагрузки устанавливали индивидуально, с учетом выраженности застойной сердечной недостаточности, в пределах 12,5-25 Вт и затем поэтапно увеличивали на 12,5-25 Вт в зависимости от общего состояния больного и его реакции на нагрузку. При возможности интенсивность нагрузки повышали до 75% аэробной способности, о чем судили по величине частоты сердечных сокращений, или до порогового уровня, при котором возникали общеизвестные клинические или ЭКГ-признаки ее неадекватности.
Нагрузочная проба была завершена на субмаксимальном уровне лишь у 28 больных (34,6 %). У большинства пациентов (65,4 %) она была прекращена в связи с появлением признаков неадекватности нагрузки: выраженной одышки в 54,7 %, утомления в 39,6 % и частой желудочковой экстрасистолии в 6,7 % случаев. При этом ни в одном случае не отмечалось появление ангинозной боли или ишемических изменений на ЭКГ. Благодаря тщательному врачебному контролю и очень осторожному повышению мощности нагрузки ни у одного больного, несмотря на выраженную сердечную недостаточность (ХНК II Б степени в 29 % случаев), не наблюдалось каких-либо осложнений нагрузочного теста.
Физическое состояние больных оценивали на основании физической работоспособности по критериям Н. М. Амосова и Я. А. Бендета (1975, 1984). Согласно этим градациям, 1-я группа (работоспособная) включала мужчин с толерантностью к физической нагрузке более 150 Вт и женщин с физической работоспособностью более 125 Вт при потреблении кислорода на субмаксимальном или пороговом уровне нагрузки, соответственно, более 30 и 26 мл/ мин/кг. Во 2-й группе (умеренно ограниченной) величина первого показателя для мужчин составляла 101-150 Вт и для женщин — 84-125 Вт, а второго — 21,6-30 мл/мин/кг и 18,6-26 мл/мин/кг. К 3-й группе (значительно ограниченной) относили лиц с физической работоспособностью, соответственно, 51-100 Вт и 51-83 Вт и потреблением кислорода — 14,1-21,5 и 14,1-18,5 мл/мин/кг. Четвертая группа (неработоспособная) включала больных обоего пола с физической работоспособностью в пределах 17-50 Вт и потреблением кислорода 8-14 мл/мин/кг, а 5-я группа (требующая ухода) — с этими показателями, соответственно, менее 17 Вт и менее 8 мл/мин/кг.
Как показал анализ индивидуальных величин мощности максимально переносимой нагрузки в соответствии с этими градациями, физическое состояние больных ДКМП, будучи в целом сниженным, отличалось значительной вариабельностью. Ни один больной не мог быть отнесен к 1-й (работоспособной) группе физического состояния и лишь двое больных (2,5 %) относились ко 2-й группе (умеренно ограниченной). Значительно ограниченно работоспособными (3-я группа) были 26 больных (32,1 %). Большинство пациентов (56,8 %) были нетрудоспособны (4-я группа), а 8,6 % нуждались в постороннем уходе (5-я группа).
В то же время при анализе трудовой деятельности обследованных больных до поступления в клинику оказалось, что 60,6 % из них выполняли работу, намного превышающую их физические возможности, что не могло не сказаться на тяжести течения заболевания.
Так, 57,4% больных 2—3-й групп физического состояния, работоспособность которых, судя по данным спировелоэргометрического теста, была значительно ограничена, занимались физическим трудом. Среди пациентов 4—5-й групп, то есть нетрудоспособных, работали 47,2 %, в том числе 30,2 % занимались физической деятельностью. Следует отметить, что физическая работоспособность обследованных нами больных практически не коррелировала с выраженностью нарушений систолической и диастолической функций сердца в состоянии покоя, что соответствует данным других авторов (М. Dekany с соавт. 1992, и др.). Очевидно, что только количественная оценка физической работоспособности с помощью нагрузочных тестов позволяет в каждом конкретном случае разработать обоснованные рекомендации по трудоустройству и двигательному режиму больных ДКМП в соответствии с их физическими возможностями и, тем самым, способствует оптимизации их лечения.
В целом, по данным обследования 444 больных с предположительным диагнозом ДКМП (Н. Figulla с соавт. 1992), точность неинвазивных методов — клинического обследования, ЭКГ, рентгенографии, ЭхоКГ, нагрузочных тестов — в отношении диагностики ДКМП составляет лишь 66 %. Поэтому в сомнительных случаях в целях уточнения диагноза необходимо проводить инвазивное обследование — АКГ, коронарографию, катетеризацию сердца и ЭМБ.
Ангиокардиография. При левосторонней и правосторонней рентгеноконтрастной вентрикулографии и аортографии для больных ДКМП характерны дилатация желудочков, преимущественно левого, и значительное ослабление их пульсации. Хотя типичным является диффузный характер гипокинезии, у значительной части больных могут встречаться участки акинезии (Кардиомиопатии: Доклад комитета экспертов ВОЗ, 1985). В патологический процесс чаще вовлекаются оба желудочка, однако в части случаев отмечается преимущественная дисфункция одного из них, обычно левого.
У большинства больных (по нашим данным, 81,1 %) резкая дилатация желудочков приводит к регургитации крови через атриовентрикулярные клапаны. При этом наблюдается умеренное растяжение предсердий, которое, однако, заметно уступает степени дилатации желудочков. Как мы отмечали выше, характерно преобладание изолированной митральной недостаточности с небольшим (1-1,5 +) обратным током.
При количественной оценке показателей левосторонней вентрикулографии средние величины КДО и КСО левого желудочка у больных ДКМП достигали, соответственно, 162 см3/м2 ±.4,7 см3/м2 и 120 см3/м2 + 3,9 см3/м2, что превышало их уровни у здоровых лиц в 2,9 и 6,2 раза. Значительно сниженной оказалась ФВ левого желудочка. Ее величина составляла в среднем 30 % ± 0,6 %, то есть была в 2,2 раза меньше, чем у лиц контрольной группы. Сходные данные получены при определении этих показателей с помощью ЭхоКГ (см. табл.10).
При анализе индивидуальных значений показателей у 100 % больных ДКМП уровни КДО и КСО левого желудочка превышали, соответственно, 118 и 56 см3/м2, а ФВ была меньше 49 %. В то же время ни у одного из обследованных нами 28 здоровых лиц КДО не превышал 87 см3/м2, КСО — 38 см3/м2, а ФВ составляла 55 % и более. Исходя из этих данных, количественными АКГ-диагностическими критериями ДКМП могут служить КДО левого желудочка свыше 110 см3/м2, КСО более 50 см3/м2 и ФВ менее 50 %.
Коронарография. Просвет коронарных артерий при идиопатической ДКМП обычно не изменен и даже в ряде случаев необычно расширен. Наблюдается увеличение количества мелких артериальных сосудов, направленное, вероятно, на поддержание адекватного коронарного кровотока в условиях повышенной потребности миокарда в кислороде и ограниченных возможностей для возрастания его доставки (А. П. Савченко с соавт. 1986). До настоящего времени коронарография остается основным методом дифференциальной диагностики идиопатической, вирусной и токсической ДКМП и ишемической (S. Siu и М. Sole, 1994).
При катетеризации полостей сердца и сосудов у больных ДКМП по сравнению со здоровыми отмечается существенное повышение средних уровней конечно-диастолического давления в левом желудочке, систолического и диастолического в легочной артерии, среднего давления в «легочных капиллярах» и левом предсердии (рис. 10).
Повышение давления наполнения правого желудочка и среднего давления в правом предсердии свыше 8 мм рт. ст. наблюдалось, соответственно, у 60,1 и 53,4 % обследованных нами больных. Столь частое обнаружение правожелудочковой недостаточности весьма характерно для ДКМП, которой свойственно диффузное поражение миокарда. Необходимо указать, что конечно-диастолическое давление в левом желудочке во всех случаях превышало давление в правом желудочке.
Хотя у большинства больных ДКМП выявлено заметное повышение давления в полостях сердца и на путях притока, следует подчеркнуть, что неизмененные величины этих показателей не исключают диагноз ДКМП в ранней стадии развития заболевания, когда напряжение компенсаторных механизмов обеспечивает поддержание адекватной насосной функции миокарда в покое.
Важное дифференциально-диагностическое значение имеет отсутствие градиентов давления на клапанах в полостях желудочков.
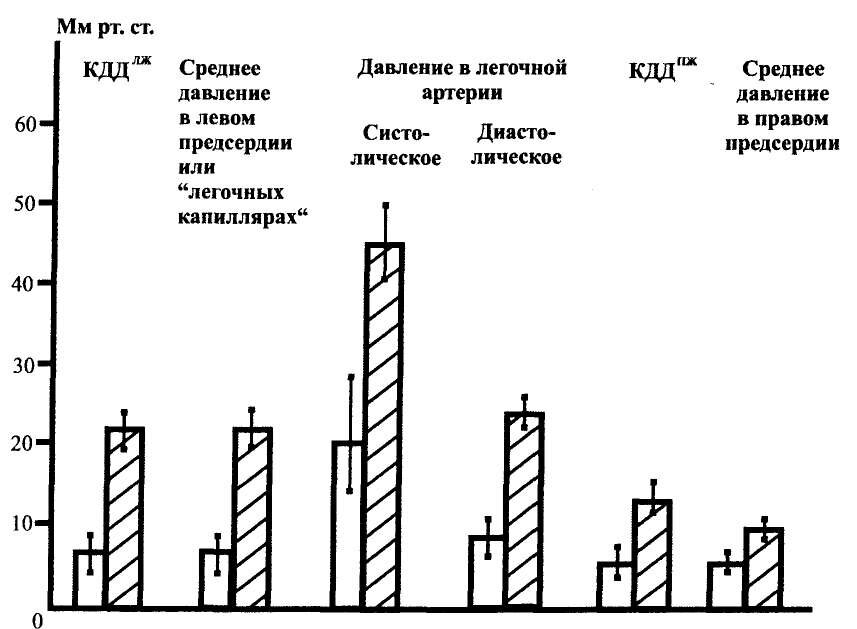
Рис.10. Давление в полостях сердца и крупных сосудах (М±m) у больных ДКМП и здоровых: КДД — конечно-диастолическое давление; ЛЖ — левый желудочек; ПЖ — правый желудочек; ^—больные ДКМП (n=148); [
j — здоровые лица (n=28)
Морфологическое исследование эндомиокардиальных биоптатов правого, реже — левого желудочка, полученных трансвенозным (трансартериальным) путем с помощью биотома типа Sakakibara-Konno, является информативным методом диагностики ДКМП. Его целесообразно применять в комплексном обследовании больных с поражением миокарда неясного генеза в условиях специализированных рентгенокардиохирургических отделений.
Диагностическая ценность эндомиокардиальной биопсии при ДКМП ограничивается отсутствием патогномоничных для этого заболевания морфологических критериев. В связи с этим обнаружение свойственных ему структурных признаков при наличии характерных физических и инструментальных данных позволяет подтвердить клинический диагноз ДКМП или исключить его в случае выявления патогистологических изменений, специфичных для таких заболеваний миокарда, как неревматический или реже — ревматический миокардит, амилоидоз, саркоидоз и гемохроматоз сердца.
Данные лабораторного обследования. При общеклиническом и биохимическом исследовании крови характерные патологические изменения не выявляются. У отдельных больных (2-5 %) можно обнаружить повышение активности MB изофермента креатинфосфокиназы и его изоформ с увеличением соотношения MB 2/MB 1, что свидетельствует о продолжающемся необратимом повреждении кардиомиоцитов, вероятно, аутоиммунном. Показано, что повышение сывороточного содержания этих энзимологических маркеров имеет неблагоприятное прогностическое значение в отношении усугубления тяжести застойной сердечной недостаточности, потребности в трансплантации сердца и риска внезапной смерти (М. Hossein-Nia с соавт. 1997).
Изменения иммунологических показателей неспецифичны, весьма вариабельны и не представляют диагностической ценности.
Учитывая значительную распространенность тромбоэмболических осложнений при ДКМП, актуальным является изучение у таких больных основных патогенетических факторов тромбообразования.
Как показали проведенные нами (Е. Н. Амосова с соавт. 1989) исследования общепринятых коагулологических показателей, изменения в основных звеньях плазменного гемостаза при ДКМП носят разнонаправленный характер. Признаки гиперкоагуляционных сдвигов в ней были связаны с повышением общей свертывающей, фибриногеноподобной и антигепариновой активности. Признаки гипокоагуляции включали снижение тромбопластиновой и протромбиновой активности, повышение антитромбиновой ингибиторной активности и уровня антитромбина III. Общая фибринолитическая активность плазмы, по данным фибринолиза ее эуглобулиновой фракции, была существенно повышена.
При изучении тромбоцитарного звена гемостаза отмечено уменьшение количества тромбоцитов при неизменном индексе адгезивности и угнетение их АДФ-агрегации и дезагрегации, о чем свидетельствовало снижение степени и скорости как агрегации, так и дезагрегации, и удлинение времени агрегации.
Сходные данные получены К. Yamamoto с соавторами (1995), которые обнаружили признаки активации свертывающей системы плазмы, проявляющиеся повышением содержания в ней фибринопептида А и комплекса тромбина с антитромбином III. Это сопровождалось увеличением плазменного уровня Д-димера и содержания комплекса плазмин-ингибитор a2-плазмина, что свидетельствовало о повышении активности фибринолитической системы. Активность тромбоцитов, оцениваемая по уровням фактора 4 и. тромбоглобулина в плазме, была без изменений.
Подобный характер изменений коагулологических показателей является, по-видимому, выражением течения синдрома диссеминированного внутрисосудистого свертывания с преобладанием гиперкоагуляционных сдвигов в плазменном гемостазе. Очевидно, что коррекция этих гемокоагуляционных нарушений имеет важное значение для профилактики тромбоэмболического осложнения и повышения эффективности лечения больных ДКМП.
Диагностические критерии идиопатической ДКМП. Углубленное изучение клинических проявлений ДКМП и диагностического значения современных инструментальных методов исследования позволяет объективизировать отличительные признаки заболевания и выделить информативные критерии его диагностики. Эти диагностические критерии приведены в табл. 11.
Использование данных критериев с учетом их информативности способствует оптимизации диагностики ДКМП, включая ее относительно сложные случаи, требующие применения инвазивного обследования.
Дилатационные кардиомиопатии — Трудности диагностики заболеваний сердечно-сосудистой системы
Страница 27 из 30
Согласно последнему определению ВОЗ, дилатационная кардиомиопатия рассматривается как заболевание неясной этиологии, не связанное с другими болезнями, характеризующееся дилатацией и вторичной гипертрофией стенки желудочков с понижением их пропульсивной способности.
Термин «дилатационная КМП» лучше, чем название «застойная», отражает существо патологического процесса, так как ранним проявлением заболевания является дилатация всех камер сердца, а застойная недостаточность развивается позже. В настоящее время распространенность дилатационной КМП неизвестна так же, как и ее этиология [44, 78, 88, 105].
Существует достаточно обоснованная точка зрения, что дилатационная кардиомиопатия является конечным результатом различных патологических процессов, в том числе и диффузных миокардитов различной этиологии.
Дилатационная кардиомиопатия является чрезвычайно тяжелым заболеванием, приводящим к развитию сердечной и застойной недостаточности, поэтому сообщение о благоприятном исходе заболевания в настоящее время вызывает сомнения в правильности постановки диагноза.
При дилатационной кардиомиопатии меньшую роль, чем при ГКМП, играет наследственное предрасположение. В то же время инфекционные заболевания особенно вирусные, имеют существенное значение в происхождении дилатационной кардиомиопатии, о чем говорят следующие факты: при длительном наблюдении за детьми, болевшими вирусным миокардитом, вызванным вирусом Коксаки, у части из них развивалась дилатационная кардиомиопатия [49]; у многих больных с дилатационной кардиомиопатией в анамнезе обнаруживались инфекционные заболевания верхних дыхательных путей и повышение титра нейтрализующих антител к вирусам Коксаки В и герпеса, коррелирующих с тяжестью и длительностью заболевания.
Дилатационная кардиомиопатия развивается после беременности и в результате хронических интоксикаций (отравления алкоголем, кобальтом). Отнесение изменений сердца к дилатационной кардиомиопатии при хронических интоксикациях в частности алкоголем и кобальтом, условно, так как при известном этиологическом факторе уместнее использовать термин «миокардиодистрофия».
Ряд исследователей [103] высказывают предположение о связи дилатационной кардиомиопатии с первичными функциональными изменениями микроциркуляции, приводящими к нарушению кровоснабжения миокарда и развитию дистрофических и некробиотических изменений кардиомиоцитов. Возникающее в силу этих нарушений ухудшение сократительной способности миокарда может способствовать развитию гипертрофии в интактных его участках. Поэтому некоторые исследователи [107] выделяют промежуточную форму, имеющую признаки как гипертрофической, так и дилатационной КМП. Это дает основание для предположения о том, что ГКМП является одной из стадий дилатационной кардиомиопатии.
J. Hudson в 1981 г. предложил патологоанатомические критерии дилатационной кардиомиопатии, предусматривающие отсутствие анатомически значимого сужения коронарных артерий, изменений клапанного аппарата и врожденных пороков сердца, гипертензии большого и малого круга кровообращения, наличие кардиомегалии и гипертрофии предсердий и желудочков, множественных очагов фиброза, фиброзного утолщения эндокарда и пристеночных тромбов.
При гистологическом исследовании в миокарде отсутствуют специфические изменения. Выявляются умеренная гипертрофия н дезорганизация миофибрилл, выраженные дегенеративные и некробиотические изменения кардиомиоцитов (исчезновение поперечной исчерченности, вакуолизация ядер, некрозы, уменьшение содержания гликогена, активности сукцинатдегидрогеназы) [23, 49],
Приведенные сведения о существующих взглядах на этиологию дилатационной кардиомиопатии и краткие замечания о гистологической картине имеют отношение и к диагностике, хотя бы потому, что даже при аутопсии возникают затруднения в установлении существа обнаруженных при секции изменений и некоторые случаи дилатационной кардиомиопатии трактуются как ИБС, диффузный миокардит и другие заболевания.
В зависимости от остроты прогрессирования патологического процесса выделяют остротекущую и медленнотекущую формы болезни (средний возраст больных при той и другой форме составляет соответственно 30 и 44 года).
Как правило, «ранние» стадии дилатационной кардиомиопатии выявляются при профилактическом и случайном рентгенологическом или электрокардиографическом обследованиях, произведенных по другому поводу. Клинические признаки и субъективные проявления болезни появляются позже — в возрасте 30—40 лет. На ранних стадиях болезни диагноз особенно труден, так как субъективные проявления отсутствуют, а кардиомегалия выражена. Поэтому дифференциальная диагностика проводится с ВП, аневризматическими расширениями левого желудочка после перенесенного инфаркта миокарда, декомпенсированными формами пороков сердца (табл. 11). Все эти больные должны направляться из поликлиник и общетерапевтических стационаров в специализированные отделения для установления окончательного диагноза с помощью специальных методов исследования.
Выявление рентгенологических и электрокардиографических изменений, не соответствующих субъективным и физикальным признакам, является важным дифференциально-диагностическим критерием для дилатационной кардиомиопатии.
В анамнезе у 30—40 % больных дилатационной кардиомиопатией удается выявить перенесенную инфекцию (грипп, ОРВИ, ангины); почти у 3 % заболеванию предшествует беременность, но у 45—60 % не удается установить связи с какими-то патогенными факторами.
Следует предостеречь от постановки диагноза дилатационная кардиомиопатия при благоприятном течении заболевания.
Примером может быть наблюдение за больной А. в возрасте 23 лет, у которой первые проявления НК возникли через неделю после родов. Поводом к госпитализации явилась прогрессирующая сердечная недостаточность, резистентная к проводимой терапии. В клинике была выявлена значительная кардиомегалия с выраженными признаками НК.
Данных в пользу миокардита получено не было. Длительная терапия (строгий постельный режим, диуретики, сердечные гликозиды, препараты анаболического действия и др.) привела к постепенному улучшению самочувствия и состояния, сопровождающихся уменьшением размеров сердца. Больная была выписана в удовлетворительном состоянии.
Основные диагностические критерии гипертрофической и дилатационной КМП