Восстановление после гипертонического криза

Статья про гипертонический криз и восстановление после него. Не секрет, что восстановление после гипертонического криза должен проводить терапевт или редко психолог.
Пациенты, которые прошли курс лечения от гипертонического криза, нуждаются в дополнительном восстановлении. Часто, после лечения давление нормализуется, но все же, сильно болит голова и страдает общее самочувствие.
Восстановить организм после криза можно несколькими способами. Самым верным и проверенным остается традиционный способ, подразумевающий медикаментозное и травяное лечение. Так, для релаксации шейных мышц употребляют мочегонный травяной чай. При восстановлении организма обязателен постельный режим.
Гипертонический криз – это заболевание, после которого нарушается сосудистая циркуляция. Из-за этого может начаться ишемия мозга, не исключающая венозную энцефалопатию. Полезно следовать инструкциям невропатолога и терапевта, которые назначат диету, исключающую из рациона углеводы.
Нередко у людей, после лечения наблюдается эмоциональная блокировка. Наблюдается головная боль, особенно в верхней части черепа. Это говорит об эмоциональной составляющей боли, низкой самооценкой. Пациент чувствует страх, тревожность и периодичность состояний. В этом случае необходимо посещение психотерапевта, который сможет поговорить и успокоить больного.
Кроме этого, в период восстановления организма нужно пить больше воды и обязательно принимать гипотензивные препараты.
Восстановление после гипертонического криза ставит цель выявить причины тревоги и блокировать их. Часто то, что происходит с больным, не что иное, как реакция на саму госпитализацию. Реакция невротическая или появляются фобии. в зависимости от индивидуальных черт человеческой психики. Как уже говорилось, человек теряет душевное равновесие и нуждается в помощи специалиста.
apismf
Что это за болезнь?
По статистике, среди вызовов бригад «скорой помощи» больше половины приходится на больных с сердечно-сосудистыми заболеваниями. И каждому третьему врачи ставят диагноз: гипертонический криз.
При гипертоническом кризе происходит внезапное обострение гипертонической болезни с резким повышением артериального давления. Тяжелое состояние сопровождается нарушением вегетативной нервной системы и расстройством мозгового, коронарного (сердечного) и почечного кровотока. Гипертонический криз опасен не только для здоровья, но и для жизни. При появлении криза пациент должен обязательно обратиться к врачу, который окажет неотложную помощь, выяснит причины внезапного скачка давления и назначит лечение.
Отчего бывает?
Основными причинами развития гипертонических кризов являются:
внезапное повышение артериального давления у больных с хронической гипертензией;
внезапная отмена антигипертензивных препаратов;
нервно-психические и физические перегрузки;
смена погоды, колебания атмосферного давления (что характерно для метеочувствительных больных);
курение и употребление алкогольных напитков;
обильный прием пищи (особенно соленой) на ночь;
острый гломерулонефрит, коллагенозы (красная волчанка, склеродермия. дерматомиозит и т. д.), атеросклероз почечных артерий, фибромышечная дисплазия, ишемический инсульт;
прием глюкокортико-идов, нестероидных противовоспалительных препаратов.
Как проявляется?
По особенностям проявления выделяют два типа гипертонических кризов.
Кризы I типа — легкие и кратковременные. Пациенты жалуются на головные боли, головокружение, тошноту, возбужденное состояние, сердцебиение. дрожь в теле, тремор (дрожание) рук. На коже лица и шеи больных появляются красные пятна. Давление доходит до 180-190/100-110 мм рт. ст. повышается пульс, а также содержание адреналина и сахара в крови, увеличивается свертываемость крови.
Кризы II типа протекают тяжелее, длятся до нескольких дней. У больных развиваются сильнейшие головные боли, головокружение, тошнота, рвота, происходит кратковременное нарушение зрения. При обострении пациенты ощущают сжимающие боли в области сердца, парестезии (онемение,покалывание в теле), оглушенность, спутанность сознания. Резко повышается нижнее давление, а пульсовое давление (разница между верхним и нижним давлением) не растет. В это время увеличиваются свертываемость крови и уровень гормона норадреналина.
Лечение больного с неосложненным гипертоническим кризом можно проводить амбулаторно. К числу состояний, которые требуют относительно срочного вмешательства, относится злокачественная артериальная гипертония (ЗАГ), когда нижнее давление превышает 120 мм рт. ст. что ведет к выраженным изменениям со стороны сосудистой стенки. А это провоцирует ишемию тканей и нарушает функцию органов. Все эти изменения сопровождаются дальнейшим выбросом вещества, вызывающего спазм сосудов, и еще большим повышением давления.
Основными осложнениями гипертонического криза являются сердечная астма, отек легких, инфаркт миокарда, инсульт. При устранении криза нужно не только снизить артериальное давление, но и предотвратить сердечнососудистые осложнения. Выбор препаратов для лечения зависит от степени поражения сердца, головного мозга, почек, органов зрения.
Артериальное давление должно быть снижено на 25% в первые 2 часа и до 160/100 мм рт. ст. в течение последующих 2-6 часов. Нельзя снижать давление слишком быстро, иначе может развиться ишемия (кислородное голодание) центральной нервной системы, почек, миокарда (сердечной мышцы). В итоге человек пострадает не столько от самого криза, сколько от неправильного лечения.
Что еще нужно знать?
При гипертоническом кризе нужно прежде всего вызвать «неотложку», а до приезда врачей желательно сделать следующее.
Удобно сесть с опущенными ногами.
Для снижения давления принять один из следующих препаратов:
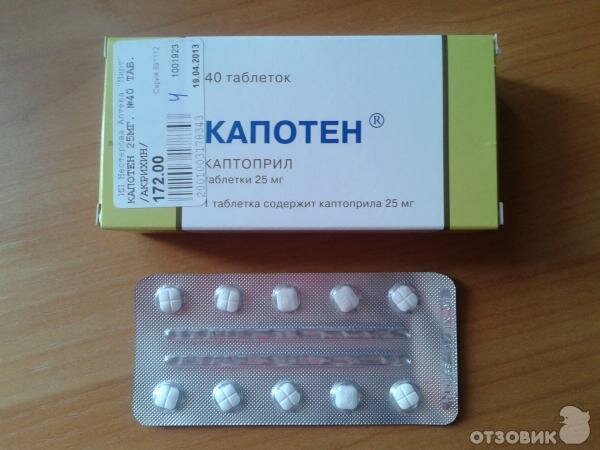
каптоприл — 6,25 мг под язык, при недостаточном эффекте принять препарат повторно по 25 мг через 30-60 минут;
клонидин (клофелин) -1,15 мг внутрь или под язык, повторно через 1 час по 0,075 мг;
нифедипин (коринфар, кордафен)-10мг;
гипотиазид — 25 мг или фуросемид — 40 мг внутрь;
при выраженном эмоциональном напряжении можно принять корвалол -40 капель или диазепам -10 мг внутрь;
при ишемической болезни сердца используют нитроглицерин (изосорбид динитрат или мононитрат) и пропранолол (метопролол, атенолол)
при неврологических расстройствах в качестве дополнительного средства может принести пользу эуфиллин.
Не применяйте неэффективные препараты -дибазол, папазол, иначе состояние может ухудшиться.
При резком повышении артериального давления, когда не возникает неблагоприятных симптомов со стороны других органов, можно воспользоваться препаратамис относительно быстрым действием (анаприлин — 20-40 мг под язык, нитроглицерин).
Профилактика
При гипертонической болезни лучше совсем отказаться от алкоголя. Многие сердечно-сосудистые лекарства и алкоголь не совместимы: ослабляется действие препарата, и защита снижается.
Мужчинам в день можно употреблять не более 50 г водки или 200 г сухого вина, (лучше красного) или поллитра пива. Для женщин доза алкоголя должна быть снижена наполовину.
Известно, что курение ускоряет развитие атеросклероза, способствует повышению давления, уменьшает содержание кислорода в крови, увеличивает число сердечных сокращений. Многие считают, что если бросить курить. то возникнет сильный стресс, который еще хуже курения. Это заблуждение. Тем, у кого больное сердце, нужно обязательно отказаться от сигарет, что принесет несомненную пользу, так как риск сердечно-сосудистых осложнений при этом быстро снижается.
Утренняя гимнастика, плавание, велосипед, коньки или лыжи, ежедневная ходьба на свежем воздухе по 40 минут тонизируют организм и восстанавливают здоровье. При гипертонической болезни не нужно заниматься тяжелыми гантелями и штангой. Дело в том, что чрезмерные физические упражнения могут привести к серьезным осложнениям.
«Галлерия Мелонелла» – Кардио
Уникальное природное средство, благотворно влияющее на сердечно — сосудистую систему.
Современные подходы к реабилитации пациентов с вестибулоатактическими нарушениями
РЕКЛАМА
Головокружение — одна из самых частых жалоб пациентов на приеме врачей различных специальностей. В дифференциальном ряду причин головокружения могут быть сотни заболеваний и состояний. При этом головокружение — это всего лишь субъективное ощущение движения окружающего пространства вокруг собственного тела или тела в пространстве [4].
Довольно часто пациенты называют головокружением, интерпретируют как «головокружение» состояния, характеризующиеся, в первую очередь, неустойчивостью, нарушение равновесия, координации движений. Эти симптомы могут быть проявлением заболеваний нервной системы, связанных с экстрапирамидными, мозжечковыми и иными расстройствами, и не являются истинным головокружением [7].
В ряде случаев пациенты обозначают как головокружение чувство «дурноты», пустоты, приближающейся потери сознания, «тяжести в голове» или, наоборот, «необыкновенной легкости». Эти жалобы характерны для липотимического состояния и сочетаются с вегетативно-висцеральными проявлениями: бледностью кожных покровов, сердцебиением, тошнотой, потемнением в глазах, гипергидрозом. Подобные состояния наблюдаются при кардиологической патологии, других сердечно-сосудистых заболеваниях, сахарном диабете с присущей ему вторичной периферической вегетативной недостаточностью, проявляющейся ортостатической гипотензией и синдромом постуральной тахикардии, также при гиповолемии, метаболических нарушениях [1, 2, 6].
Другой вариант жалоб, определяемых пациентами как головокружение, — это ощущение тяжести «внутри головы», «внутреннего головокружения», состояния, подобного опьянению. Он наиболее характерен для психогенного головокружения, наблюдающегося при неврозах и депрессиях. По данным T. Brandt, психогенное головокружение — это вторая по частоте причина головокружения у больных, обратившихся за помощью к специалистам — отоневрологам [2]. Головокружение, развивающееся в связи с психическими нарушениями, характеризуется часто неопределенностью жалоб пациента, а также комплексом разнообразных ощущений (зрительных, слуховых и др.). Такое головокружение не похоже ни на одно из состояний (вестибулярное головокружение, обморок) и, как правило, возникает не приступообразно, а беспокоит пациента в течение многих месяцев и лет [5, 8].
По традиционной классификации головокружение делят на вестибулярное (истинное, системное), связанное с поражением вестибулярного анализатора, и невестибулярное (несистемное), которое возникает за пределами вестибулярного аппарата. В свою очередь вестибулярное головокружение подразделяют на три группы: периферическое (поражение лабиринта), промежуточное (возникает в вестибулярном нерве) и центральное (возникает в центральной нервной системе).
Из наиболее частых причин центрального головокружения следует отметить сосудистые нарушения (острая ишемия в области ствола головного мозга (инсульт, транзиторная ишемическая атака), хроническую ишемию головного мозга, хлыстовую травму шейного отдела позвоночника, травмы и опухоль головного мозга.
Из наиболее распространенных причин периферического головокружения следует отметить доброкачественное пароксизмальное позиционное головокружение, болезнь Меньера, вестибулярную мигрень, лабиринтиты, травмы головы (перелом пирамиды височной кости), фистулу лабиринта.
Поэтому дифференциальная диагностика причин головокружения требует комплексного подхода с участием врачей различных специальностей: неврологов, кардиологов, оториноларингологов, психиатров, ангиохирургов и др. Несмотря на появление новых технических возможностей для оценки функции вестибулярной системы, в основе дифференциальной диагностики причин головокружения по-прежнему лежит тщательный анализ жалоб, изучение анамнеза заболевания, клинико-неврологическое обследование пациента. Диагностические сложности могут возникать в связи с недостаточной компетенцией специалиста в вопросах головокружения, особенно при заболеваниях периферического вестибулярного аппарата и психических расстройствах.
Очень часто в типичной клинической практике переоценивается роль изменений шейного отдела позвоночника, выявляемых при рентгенологическом обследовании у большинства лиц пожилого и старческого возраста, и результатов ультразвукового исследования магистральных артерий головы (позвоночных артерий). Выставляется ошибочный диагноз «гипертонического церебрального криза», «гипертонического криза», осложненного головокружением, связанным с дисциркуляцией в вертебрально-базилярной системе и др. [4, 9].
Как показывает клинический опыт, применение дорогостоящих инструментальных методов обследования (МРТ/РКТ головного мозга, электронистагмография, компьютерная постурография и др.) необходимо только у части пациентов. Тогда как у 2/3 пациентов с большой долей вероятности верный диагноз можно поставить на основании жалоб, анамнеза заболевания, данных соматического, неврологического и отоневрологического обследования.
Лечение головокружения в первую очередь должно быть направлено на устранение причины, вызвавшей его развитие. Это приобретает особое значение при развитии головокружения при церебральном инсульте, который, как известно, является всего лишь синдромом, проявлением основного заболевания (артериальная гипертензия (АГ), атеросклероза, сахарного диабета и др.). Таким образом, при головокружении у пациентов с АГ лечение основывается на терапии основного заболевания, при этом, конечно же, нормализация АД не способна устранить головокружение в большинстве случаев. В то же время улучшение самочувствия, исчезновение или ослабление такого неприятного ощущения, как головокружение, способствует более строгой приверженности больных приему антигипертензивных средств и, вследствие этого, нормализации АД. Следовательно, основное значение в терапии больных с головокружением приобретает патогенетическое и симптоматическое лечение.
При развитии церебрального инсульта головокружение обусловлено преходящим или стойким нарушением кровоснабжения центральных или периферических отделов вестибулярной системы. Причем чаще всего головокружение возникает в результате ишемии вестибулярных ядер ствола мозга или их связей. При инсульте головокружение, как правило, сопровождается иными неврологическими симптомами, такими как атаксия, глазодвигательные нарушения, бульбарные расстройства, парезы, чувствительные нарушения.
Вестибулоатактические нарушения наблюдаются достаточно часто при церебральном инсульте. Наличие нарушений функции равновесия увеличивает возможность падений, травматизации пациентов, ограничивает их функциональную активность, снижая качество жизни. В связи с этим вестибулярная реабилитация, тренировка устойчивости, улучшение постурального контроля являются весьма важной задачей восстановительного лечения пациента при инсульте.
Комплексное реабилитационное лечение вестибулоатактических нарушений при инсульте включает в себя, помимо фармакотерапии, вестибулярную и глазодвигательную гимнастику, использование методов ЛФК, в частности биомеханотерапии, стабилотренинг с эффектом биологической обратной связи (БОС), занятия в костюме аксиального нагружения.
После купирования острого приступа головокружения, который обычно сопровождается бурной вегетативной симптоматикой, постепенно начинают проведение вестибулярной гимнастики, представляющей собой разновидность лечебной гимнастики, направленной на ускорение адаптации вестибулярной системы к повреждению, вызванному патологическим процессом, при инсульте — острой церебральной ишемией. При проведении данного метода реабилитационного лечения используется один из основных механизмов функциональной нейропластичности, то есть способности различных отделов ЦНС к реорганизации за счет структурных и функциональных изменений — габитуация (привыкание), который заключается в уменьшении рефлекторного ответа на повторные слабораздражающие стимулы. Пациенту предлагается выполнение ряда упражнений, оказывающих слабое раздражающее влияние на вестибулярные структуры. Повторное выполнение их приводит к тому, что пациент привыкает и головокружение ослабевает (табл.).
Обоснованным дополнением к вестибулярной гимнастике является включение в комплексную программу реабилитационных мероприятий стабилометрического тренинга, основанного на принципе биологической обратной связи (БОС). В основе методики лежит биоуправление, при котором в качестве сигнала обратной связи используются параметры проекции общего центра масс на плоскость опоры. Этот метод позволяет обучать больного в ходе специальных компьютерных «стабилометрических игр» произвольному перемещению центра давления с различной амплитудой, скоростью, степенью точности и направления движений без потери равновесия. Технической основой является компьютерное моделирование, позволяющее отображать на экране движение предметов. За счет данной технологии создается для конкретного больного «индивидуальное виртуальное пространство» в соответствии с имеющимися у него нарушениями двигательных функций, в частности, вестибулоатактическими расстройствами. В данном диапазоне пациент совершает перемещения, управляя курсором экрана, для усовершенствования процесса используются дополнительные опции, например стереоскопические очки [3].
Одним из наиболее часто применяемых тренингов является программа «Мишень». Больной должен, стоя на стабилометрической платформе перед монитором, посредством перемещения корпуса относительно стоп совмещать свой центр давления, демонстрируемый ему на экране в виде курсора, с мишенью и перемещать мишень в определенный участок экрана или удерживать центр давления (ЦД) в центре мишени. При этом врач может, изменяя масштаб, менять площадь опоры пациента, усложняя или упрощая задачу. В начале тренировки движения больного с вестибулоатактическими расстройствами, как правило, бывают избыточные и требуют затраты большого количества энергии. Однако, по мере восстановления равновесия, появления двигательного навыка, пациент будет выполнять более точные и своевременные движения, что приведет к изменению характеристик стабилометрии. Также во время занятий на стабилометрической платформе применяются другие тесты «Тир», «Цветок», «Яблоко», принцип которых аналогичен.
Весьма эффективным методом в комплексе реабилитации пациентов с вестибулоатактическими расстройствами при инсульте является использование костюма аксиального нагружения с системой нагрузочных элементов, основанного на восстановлении функциональных связей за счет потока афферентной информации и улучшения трофики тканей, находящихся под нагрузкой. Механизм действия связан также с ограничением гипермобильности суставно-связочного аппарата, компрессионным воздействием на стопу в виде противодействия ее патологической установки, растяжением мышц, способствующих нормализации мышечного тонуса.
Лечебный костюм состоит из системы эластичных нагрузочных элементов (жилет, шорты, наколенники, специальная обувь), которые распределены в соответствии с топографией антигравитационных мышц.
Перед началом занятий в костюме необходимо определить уровень категории функциональной мобильности, т. е. способности к передвижению (согласно классификации Perry J. et al. 1995). В зависимости от уровня мобильности выделяют два варианта программы занятий:
- Первый — для больных с более низкими категориями функциональной мобильности при ходьбе (категории 2 и 3), когда пациент не может передвигаться без сопровождающего из-за выраженного головокружения и атаксии.
- Второй — для больных с более высокими категориями мобильности, когда пациент может передвигаться без помощи по прямой поверхности, но требуется помощь при ходьбе по неровной поверхности, подъеме и спуске по лестнице (категории 4 и 5).
Важнейшим условием проведения занятий является использование методов контроля эффективности нагрузок, включающей оценку сатурации и показателей системной гемодинамики (АД, ЧСС). Курс лечения включает 10–12 занятий.
Немаловажной составляющей восстановительного лечения пациентов, перенесших инсульт, имеющих вестибулоатактические нарушения, является организация ухода и выхаживания. Нарушения координации движений при сохранной мышечной силе в конечностях могут быть причиной утраты способности к самообслуживанию, снижению функциональной активности больных.
С целью повышения качества жизни пациентов с вышеописанными расстройствами после инсульта на сегодняшний день внедряются новейшие технологии, используемые в уходе. Правильный уход не противопоставляется лечению, а органически входит в него как составная часть и предполагает создание благоприятной бытовой и психологической обстановки на всех этапах лечения.
В настоящее время активно используются у пациентов с церебральным инсультом, имеющих нарушение функции движения в связи с вестибулоатактическими расстройствами, абсорбирующие средства (подгузники MoliCare® Premium soft для малоподвижных пациентов и впитывающие трусы MoliCare® Mobile для сохранивших подвижность пациентов), которые необходимы не только при нарушении функции тазовых органов, но и при снижении общей функциональной активности больных.
Основными требованиями, предъявляемыми к современной специальной гигиенической продукции для пациентов с проблемами мочеиспускания (в силу разных причин: недержание мочи, отсутствие возможности мочеиспускания), являются: способность впитывать и удерживать мочу в течение нескольких часов; возможность длительного сохранения сухости поверхности (чтобы не вызывать раздражения кожи); анатомическое соответствие; удобство ношения, комфортность, незаметность под одеждой; препятствие росту бактерий и распространению неприятного запаха. Продукция данной марки полностью соответствует перечисленным требованиям, позволяет существенно снизить психоэмоциональную напряженность, повысить социальную активность и, соответственно, качество жизни пациента, расширяет возможности проведения реабилитационных мероприятий.
В клинике неврологии МОНИКИ им. М. Ф. Владимирского проведено обследование и комплексное лечение 65 больных в раннем восстановительном периоде ишемического инсульта в вертебрально-базилярном бассейне в возрасте от 45 до 75 лет (средний возраст 59,48 ± 8,63 года).
Все пациенты в исследовании были разделены на две группы. Основная группа включала 35 больных (17 мужчин и 18 женщин), которым проводилось комплексное лечение с использованием медикаментозной терапии бетагистином (Бетасерк), вестибулярной гимнастики, стабилотренинга с биологической обратной связью (БОС), занятий в костюме аксиального нагружения «Регент». Курс лечения составлял 10–15 занятий. Контрольная группа включала 30 больных и была сопоставима с основной по всем показателям. Пациентам контрольной группы проводилась фармакотерапия, согласно стандартам ведения больных с острыми нарушениями мозгового кровообращения.
По окончании курса занятий в основной группе больных при клинической оценке степени устойчивости выявлено достоверное (р 0,05).
Таким образом, проведение комплексного реабилитационного лечения, включающего фармакотерапию, вестибулярную гимнастику, стабилотренинг, занятие в костюме аксиального нагружения, приводило к уменьшению интенсивности и продолжительности головокружения, регрессу координаторных расстройств, увеличению устойчивости вертикальной позы.
- Абдулина О. В. Парфенов В. А. Вестибулярное головокружение в неотложной неврологии // Клиническая геронтология. 2005, № 11, с. 15–18.
- Брандт Т. Дитерих М. Штрупп М. Головокружение (пер. с англ.). Редактор перевода М. В. Замерград. М. Практика, 2009, 198 с.
- Кадыков А. С. Черникова Л. А. Шахпаронова Н. В. Реабилитация неврологических больных. М. МЕДпресс-информ, 2009, 555 с.
- Парфенов В. А. Замерград М. В. Мельников О. А. Головокружение: диагностика и лечение, распространенные диагностические ошибки. Учебное пособие. М. Медицинское информационное агентство, 2009, 149 с.
- Табеева Г. Р. Вейн А. М. Головокружение при психовегетативных синдромах // Consilium Medicum. 2001, т. 4, № 15.
- Штульман Д. Р. Головокружение и нарушение равновесия. В кн. Болезни нервной системы. Под ред. Н. Н. Яхно. М. 2005. С. 125–130.
- Brandt T. Dieterich M. Vertigo and dizziness: common complains. London: Springer, 2008. 208 p.
- Schmid G. Henningsen P. Dieterich M. Sattel H. Lahmann C. Psychotherapy in dizziness: a systematic review // J Neurol Neurosurg Psychiatry. 2011, Jun; 82 (6): 601–606.
- The Cochrane Library. Issue I. Oxford: Update Software, 2009.
М. В. Романова
С. В. Котов, доктор медицинских наук, профессор
Е. В. Исакова, доктор медицинских наук, профессор
ГБУЗ МОНИКИ им. М. Ф. Владимирского, Москва
Контактная информация об авторах для переписки: [email protected]


После стационара, а поступила я с тошнотой, обильной рвотой, высоким давлением, давление, в основном,нормальное, Узи сердца и томография мозга, показали, что патологий не наблюдается…
Пью бипрол в 07.00, короним в 17.00, От эналаприла отказалась, вызывает кашель, КООРДИНАЦИЯ ДВИЖЕНИЙ НЕ ВОССТАНАВЛИВАЕТСЯ : ШАТАЕТ СЛЕГКА И МОТАЕТ !!
Даже при покашливании появляются судороги тазовых мышц, Пью напрофф — 550, Терапевты в городе и » скорая помощь » ДИАМЕТРАЛЬНО ПРОТИВОПОЛОЖНЫ В СОВЕТАХ…Больше ничего выкупать не буду !!
а у нас по лругому . 4 месяца пока болеем головокружения нет а вот дурно голованеясная