ЭКГ-признаки I группы аритмий, обусловленных нарушением образования импульса
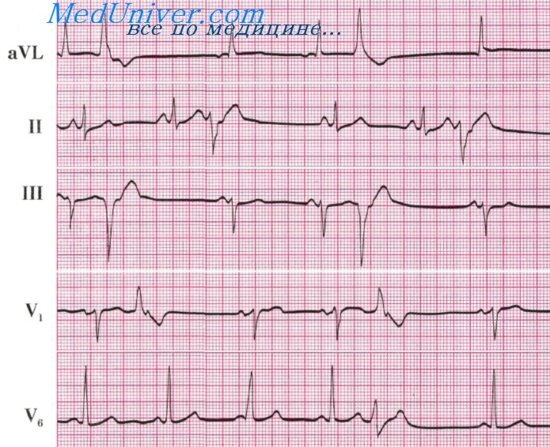
Синусовая тахикардия (рис. 1)
Увеличение ЧСС дольше 90 в мин (укорочение R-R;
сохранение правильного синусового ритма;
положительный зубец P, aVF, V4-V6;
при выраженной синусовой тахикардии возможно:
Медленные (замещающие) выскальзывающие комплексы (рис. 2)
Неправильный желудочковый ритм;
наличие на ЭКГ отдельных несинусовых комплексов, с источником импульсов в предсердий, АВ-узле или желудочке;
интервал R-R, предшествующий выскальзывающему эктопическому комплексу, удлинен, а следующий за ним R-R — нормальный или укорочен
наличие в каждом желудочковом комплексе признаков несинусового (предсердного, из АВ-узла или желудочкового) водителя ритма
Неприступообразное постепенное увеличение ЧСС до 90-130 в мин; правильный желудочковый ритм;
наличие в каждом зарегистрированном комплексе Р-QRS-Т признаков несинусового (предсердного, из АВ-узла или желудочкового) водителя ритма
неполная компенсаторная пауза после блокированной предсердной экстрасистолы
Экстрасистола из АВ-узла (рис. 7)
Регистрация на ЭКГ преждевременного внеочередного неизменённого желудочкового комплекса QRS’, похожего по форме на остальные комплексы QRS синусового происхождения;
Желудочковая экстрасистола (рис. 8)
Регистрация на ЭКГ преждевременного внеочередного изменённого желудочкового комплекса QRS’;
Общие признаки, характерные для ЖЭ (см. выше);
увеличение интервала внутреннего отклонения в правых грудных отведениях V, и V2 (больше 0,03 с)
Общие признаки, характерные для ЖЭ (см. выше);
увеличение интервала внутреннего отклонения в левых грудных отведениях V5 и V6 (больше 0,05 с)
Предсердная пароксизмальная тахикардия (рис. 11)
Внезапно начавшийся и также внезапно закончившийся приступ увеличения ЧСС до 140-250 в мин при сохранении правильного ритма;
наличие перед каждым желудочковым комплексом QRS’сниженного, деформированного, двухфазного или отрицательного зубца Р’
нормальные неизмененные желудочковые комплексы QRS’, похожие на QRS, зарегистрированные до возникновения приступа пароксизмальной тахикардии (за исключением относительно редких случаев с аберрацией желудочкового проведения);
в некоторых случаях наблюдается ухудшение АВ-проводимости с развитием АВ-блокады I степени (удлинение интервала Р-Q(R) более 0,02 с) или II степени с периодическими выпадениями отдельных комплексов QRS’ (непостоянные признаки)
Пароксизмальная тахикардия из АВ-узла (рис. 12)
Внезапно начавшийся и также внезапно закончившийся приступ учащения сердечных сокращений до 140-220 в мин при сохранении правильного ритма;
наличие в отведениях II, II и аVF отрицательных зубцов Р’, расположенных позади комплексов QRS’ (если петля re-entry включает дополнительные внеузловые пучки) или сливающихся с ними и не регистрируемых на ЭКГ (если петля re-entry локализуется в АВ-узле);
нормальные неизменённые (неуширенные и недеформированные) желудочковые комплексы QRS’, похожие на QRS, зарегистрированные до возникновения приступа пароксизмальной тахикардии
Желудочковая пароксизмальная тахикардия (рис. 13)
Внезапно начавшийся и также внезапно закончившийся приступ увеличения ЧСС до 140-220 в мин при сохранении в большинстве случаев правильного ритма;
деформация и расширение комплекса QRS более 0,12 с дискордантным расположением сегмента RS-T и зубца T;
наличие АВ-диссоциации, то есть полного разобщения частого ритма желудочков (комплексы QRS) и нормального ритма предсердий (зубцы Р) с зарегистрированными одиночными нормальными неизменёнными комплексами QRST синусового происхождения («захваченные» сокращения желудочков)
Трепетание предсердий (рис. 14)
Наличие на ЭКГ частых (до 200-400 в мин), регулярных, похожих друг на друга предсердных волн F характерной пилообразной формы (отведения II, III, аVF, V1, V2);
в большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами F-F (за исключением случаев изменения степени АВ-блокады в момент регистрации ЭКГ);
наличие нормальных неизменённых желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2:1, 3:1, 4:1 и т.д.)
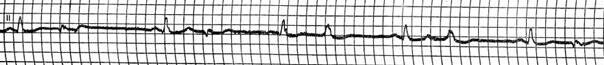
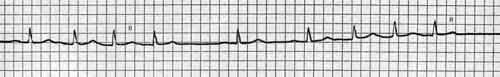
Мерцание (фибрилляция) предсердий (рис. 15)
Отсутствие во всех ЭКГ отведениях зубца Р;
наличие на протяжении всего сердечного цикла беспорядочных волн f с различной формой и амплитудой. Волны f регистрируют в отведениях V1, V2, II, III и аVF;
нерегулярность желудочковых комплексов QRS — неправильный желудочковый ритм (различные по продолжительности интервалы R-R);
Суточное мониторирование ЭКГ в диагностике мерцательной аритмии
Далеко не всегда врач имеет возможность осматривать пациента в момент аритмии, ведь она может протекать приступообразно, и существовать в течении непродолжительного периода – пароксизмальная мерцательная аритмия. Пока пациент доберется до врача или до кабинета ЭКГ все может прийти в норму и тогда о наличии мерцательной аритмии останется только догадываться. Вот здесь и пригодиться метод суточного мониторирования ЭКГ или так называемое холтеровское мониторирование .
Если у пациента приступы «какой-то» аритмии случаются ежедневно, то вероятность выявить ее при непрерывной регистрации ЭКГ крайне велика. Осуществляется мониторирование с помощью портативного прибора, информация с которого после окончания суток переноситься в компьютер и анализируется врачом.
В анализе помогает дневник пациента, в котором он фиксирует все «непонятные» моменты и ощущения с указанием точного времени. Случается, что явного приступа у пациента за сутки не произошло, но прибор все равно может выявить бессимптомную аритмию. Такая ситуация часто наблюдается у пациентов с этим недугом и это так же будет ценная информация помогающая установить диагноз.
Конечно, в идеале лучше поймать сам приступ, что бы точно связать все симптомы с аритмией, ведь похожие ощущения могут возникать и по другим причинам. Если же аритмия существует постоянно, то это исследование так же может быть полезно, оно позволит определить среднюю частоту сердечных сокращений за сутки и корректировать терапию.
Способы выявления симптомов
Окончательная диагностика аритмии сердца, определение конкретного вида нарушений основывается не на клинических симптомах, а на расшифровке результатов обследования пациентов с помощью оборудования.
Определение пульса производится прижатием пальцами лучевой артерии
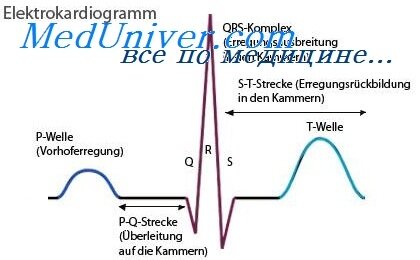
Самым доступным методом является электрокардиография. ЭКГ позволяет выявить объективные признаки аритмии, установить очаг патологического возбуждения, причину нарушенной проводимости, вид аритмии.
Для врача-специалиста зубцы и интервалы ЭКГ могут рассказать о многом. Использование Холтеровского мониторирования помогает постоянно наблюдать за ритмом в течение суток.
Здоровые люди не чувствуют, как работает сердце. Обычно человек судит о ритме сердечных сокращений по своему пульсу. Научиться определять его на лучевой или сонной артерии не трудно. Современные тонометры имеют такую функцию. Давайте разделим большую группу аритмий на 2 группы:
- тахикардия (пульс чаще 90 в минуту);
- брадикардия (пульс реже 60 в минуту).
Разберем, какие первые признаки нарушенного сердечного ритма может почувствовать человек.