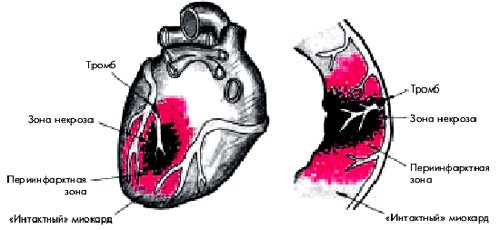
Патогенез инфаркта миокарда. Механизм развития инфаркта миокарда.
Как правило, без атеросклероза коронарных артерий нет и инфаркта миокарда. Адекватность коронарного кровообращения метаболическим запросам миокарда определяется тремя основными факторами: величиной коронарного кровотока, составом артериальной крови и потребностью миокарда в кислороде. Для образования тромба в коронарной артерии обычно необходимы тоже три фактора: патологические изменения в ее интиме вследствие атеросклероза, активация в системе тромбообразования (рост коагуляции, агрегации тромбоцитов и эритроцитов, наличие сладж-феномена в МЦК, снижение фибринолиза) и пусковой фактор, способствующий взаимодействию двух первых (например, спазм артерии).
Атеросклероз коронарных артерий прогрессирует с годами и суживает их просвет, порождая атеросклеротические бляшки. Затем вследствие действия факторов, способствующих разрыву (рост напряжения по всей окружности бляшки, ухудшение реологических свойств крови, большое количество воспалительных клеток, инфекция), нарушается целостность бляшки: обнажается ее липидное ядро, эрозируется эндотелий и обнажаются коллагеновые волокна. К дефекту прилипают активированные тромбоциты и эритроциты, чем запускается каскад свертывания и формирование тромбоцитарных пробок с последующим наслоением фибрина Возникает резкое сужение просвета коронарной артерии, вплоть до ее полной окклюзии
Обычно от формирования тромбоцитарного тромба до тромботической окклюзии коронарной артерии проходит 2— 6 дней, что клинически соответствует периоду нестабильной стенокардии.
Хроническая тотальная закупорка коронарной артерии не всегда связана с последующим развитием ИМ От коллатерального кровотока, как и от других факторов (например, от уровня метаболизма миокарда, размеров и локализации зоны его поражения, снабжавшейся закупоренной артерией, скорости развития коронарной обструкции), зависит жизнеспособность клеток миокарда Коллатеральное кровообращение обычно хорошо развито у больных с тяжелой Ст (сужением просвета более чем на 75% в одной или нескольких коронарных артериях), выраженной гипоксией (тяжелые анемия, ХОБЛ и врожденные «синие» пороки) и ГЛЖ Наличие тяжелого стеноза коронарной артерии (более 90%) с регулярно повторяющимися периодами ее полной окклюзии позволяет существенно ускорить развитие коллатералей.
Частота развития коронарных коллатералей через 1—2 недели после инфаркта миокарда варьирует, достигая 75-100% у больных с персистирующей окклюзией коронарных артерий и только 20—40% у пациентов с субтотальной окклюзией
В случаях 1, 2, отмеченных на рисунке, инфаркт миокарда обычно не развивается вследствие доставки крови из соседней коронарной или другой артерии, а формируется в случае 3 (когда спазмирована дополнительно питающая миокард артерия) или 4 (ее просто нет) На фоне существенного сужения коронарной артерии разрыв атеросклеротической бляшки, приводящий к ИМ, происходит под действием триггеров, например ФН или стресса. Стресс (эмоциональный или физический) стимулирует выброс катехоламинов (они оказывают гистотоксический эффект) и повышает потребление кислорода миокардом. Сердце — это важная рефлексогенная зона. Негативный психоэмоциональный стресс (смерть близких, их тяжелая болезнь, выяснение отношений с начальством и др ) часто является «спичкой, дающей факел» — ИМ
Инфаркт миокарда может спровоцировать и чрезмерная ФН (например, марафон, статический подъем больших тяжестей) даже у молодых лиц.
Оглавление темы «Инфаркт миокарда.»:
Инфаркт миокарда: патогенез
Инфаркт миокарда обычно возникает из-за того, что в пораженной атеросклерозом коронарной артерии происходит тромботическая окклюзия и прекращается кровоток. Окклюзия или субтотальный стеноз. развивающиеся постепенно, менее опасны, поскольку за время роста атеросклеротической бляшки успевает развиться сеть коллатералей. Тромботическая окклюзия, как правило, возникает из-за разрыва, расщепления, изъязвления атеросклеротической бляшки. чему способствуют курение. артериальная гипертония и дислипопротеидемии. а также системные и местные факторы, предрасполагающие к тромбозу. Особенно опасны бляшки с тонкой фиброзной покрышкой и высоким содержанием атероматозных масс.
К месту повреждения адгезируются тромбоциты ; выделение АДФ. адреналина и серотонина вызывает активацию и адгезию новых тромбоцитов. Тромбоциты выделяют тромбоксан A2. который вызывает спазм артерии. Кроме того, при активации тромбоцитов в их мембране меняется конформация гликопротеида IIb/IlIa. и он приобретает сродство к последовательности Арг-Гли-Асп Aальфа-цепи и последовательности из 12 аминокислот гамма-цепи фибриногена. В результате молекула фибриногена образует мостик между двумя тромбоцитами, вызывая их агрегацию.
Свертывание крови запускается образованием комплекса тканевого фактора (из места разрыва бляшки) с фактором VII. Этим комплексом активируется фактор X. который превращает протромбин в тромбин. Тромбин (свободный и связанный с тромбом) переводит фибриноген в фибрин и ускоряет многие этапы свертывания крови. В итоге просвет артерии закрывается тромбом, состоящим из тромбоцитов и нитей фибрина.
Реже инфаркт миокарда бывает вызван эмболией. спазмом, васкулитом или врожденными аномалиями коронарных артерий. Размер инфаркта зависит от калибра пораженной артерии, потребности миокарда в кислороде, развития коллатералей. от того, полностью ли перекрыт ее просвет, произошел ли спонтанный тромболизис. Риск инфаркта миокарда высок при нестабильной и вазоспастической стенокардии. наличии нескольких факторов риска атеросклероза. повышенной свертываемости крови. васкулитах. кокаинизме. тромбозе левых отделов сердца (эти состояния встречаются реже).
ИНФАРКТ МИОКАРДА
Инфаркт миокарда (ИМ) — острое заболевание, обусловленное возникновением одного или нескольких очагов ишемического некроза в сердечной мышце в связи с абсолютной или относительной недостаточностью коронарного кровотока.
У мужчин ИМ встречается чаще, чем у женщин, особенно в молодых возрастных группах. В группе больных в возрасте от 21 года до 50 лет это соотношение равняется 5:1, от 51 года до 60 лет — 2:1. В более поздние возрастные периоды эта разница исчезает за счет увеличения числа инфарктов у женщин. В последнее время значительно увеличилась заболеваемость ИМ лиц молодого возраста (мужчин до 40 лет).
Классификация. ИМ подразделяется с учетом величины и локализации некроза, характера течения заболевания.
• В зависимости от величины некроза различают крупноочаговый и мелкоочаговый инфаркт миокарда.
С учетом распространенности некроза в глубь мышцы сердца в настоящее время выделяют следующие формы ИМ:
♦ трансмуральный (включает как QS-, так и Q-инфаркт миокарда,
ранее называемый «крупноочаговым»);
♦ ИМ без зубца Q (изменения касаются лишь сегмента ST и зубца Г;
ранее называемый «мелкоочаговым») нетрансмуральный; как
правило, бывает субэндокардиальным.
• По локализации выделяют передний, верхушечный, боковой, сеп-
тальный, нижний (диафрагмальный), задний и нижнебазальный.
Возможны сочетанные поражения.
Указанные локализации относятся к левому желудочку как наиболее часто страдающему при ИМ. Инфаркт правого желудочка развивается крайне редко.
• В зависимости от характера течения выделяют ИМ с затяжным те
чением, рецидивирующий ИМ, повторный ИМ.
Затяжное течение характеризуется длительным (от нескольких дней до недели и более) периодом следующих один за другим болевых приступов, замедленными процессами репарации (затянувшимся обратным развитием изменений на ЭКГ и резорбционно-некротического синдрома).
Рецидивирующий ИМ — вариант болезни, при котором новые участки некроза возникают в сроки от 72 ч до 4 нед после развития ИМ, т.е. до окончания основных процессов рубцевания (появление новых очагов некроза в течение первых 72 ч — расширение зоны ИМ, а не рецидив его).
Развитие повторного ИМ не связано с первичным некрозом миокарда. Обычно повторный ИМ возникает в бассейнах других коронарных артерий в сроки, как правило, превышающие 28 дней от начала предыдущего инфаркта. Эти сроки установлены Международной классификацией болезней X пересмотра (ранее этот срок был указан как 8 нед).
Этиология. Основной причиной ИМ является атеросклероз коронарных артерий, осложненный тромбозом или кровоизлиянием в атероскле-ротическую бляшку (у умерших от ИМ атеросклероз коронарных артерий обнаруживается в 90 — 95 % случаев).
В последнее время существенное значение в возникновении ИМ придается функциональным нарушениям, приводящим к спазму коронарных артерий (не всегда патологически измененных) и острому несоответствию объема коронарного кровотока потребностям миокарда в кислороде и питательных веществах.
Редко причинами ИМ бывают эмболии коронарных артерий, тромбоз их при воспалительных поражениях (тромбангиит, ревматический корона-рит и т.д.), сдавление устья коронарных артерий расслаивающей аневризмой аорты и пр. Они приводят к развитию ИМ в 1 % случаев и не относятся к проявлениям ИБС.
Факторами, способствующими возникновению ИМ, являются:
1) недостаточность коллатеральных связей между коронарными сосу
дами и нарушение их функции;
2) усиление тромбообразующих свойств крови;
3) повышение потребности миокарда в кислороде;
4) нарушение микроциркуляции в миокарде.
Чаще всего ИМ локализуется в передней стенке левого желудочка, т.е. в бассейне кровоснабжения наиболее часто поражаемой атеросклеро-