Кардиосоматика №01 2011 — Хроническое легочное сердце: классификация, клиника, диагностика, лечение. Часть I
О.В.Полякова, Г.Г.Арабидзе
Номера страниц
в выпуске: 81-86
Московский государственный медико-стоматологический университет
Резюме. В первой части обзора представлены отечественные и зарубежные данные клинических и экспериментальных исследований, касающиеся современных взглядов на определение, классификацию, клиническую и морфологическую картину, а также подходы к лечению хронического легочного сердца (ХЛС). Приведены классификации ХЛС по стадиям и функциональным классам в зависимости от уровня легочной недостаточности, насыщения артериальной крови кислородом, гипертрофии правого желудочка и недостаточности кровообращения. Представлены современные методы диагностики ХЛС.
Ключевые слова: хроническое легочное сердце, легочная гипертензия, гипертрофия правого желудочка, вазоконстрикция мелких ветвей легочной артерии и прекапилляров, рефлекс Савицкого–Эйлера–Лильестранда, оксид азота (NO), простагландины, антагонисты рецепторов эндотелина, ингибиторы фосфодиэстеразы.
Cнronic pulmonary heart: classification, clinic, diagnostics, treatment.
Part 1
O.V.Polyakova, G.G.Arabidze
Hospital Therapy Department №2 MSMSU
Summary. In the first part of this review both domestic and foreign data from clinical and experimental researches relating to modern views on the definition, classification, clinical and morphological picture, as well as approaches to the treatment of chronic pulmonary heart (CPH) are presented. The CPH classification in stages and functional classes depending on the level of pulmonary failure, arterial oxygen saturation, right ventricular hypertrophy and heart failure are given. Modern methods of diagnosing CPH are introduced as well.
Key words: chronic pulmonary heart, pulmonary hypertension, right ventricular hypertrophy, vasoconstriction of the small branches of pulmonary arteries and precapillaries, reflex Savitsky-Euler-Lilestranda, nitric oxide (NO), prostaglandins, endothelin receptor antagonists, phosphodiesterase inhibitors.
Сведения об авторах
Полякова Ольга Владимировна – канд. мед. наук, доц. каф. госпитальной терапии №2 Московского государственного медико-стоматологического университета. Тел. (499) 252-06-25.
Арабидзе Григорий Гурамович – докт. мед. наук, проф. каф. госпитальной терапии №2 Московского государственного медико-стоматологического университета. Е-mail: [email protected]
Легочное сердце – патологическое состояние, характеризующееся дилатацией и/или гипертрофией (а затем и недостаточностью) правого желудочка сердца вследствие артериальной легочной гипертензии [1, 4, 6, 16, 22, 51].
Впервые этот термин предложен в 1935 г. (М.Джинн и Уайт). Из отечественных ученых в XIX в. проблему легочного сердца изучали Г.И.Сокольский (1838 г.), Э.И.Изаксон (1870 г.), С.П.Боткин (1886 г.), а в XX в. крупным вкладом в учение о легочном сердце стали труды Б.Е.Вотчала, определившие современные подходы к классификации, патогенезу, ранней диагностике и принципам лечения этого состояния [24].
Хроническое легочное сердце (ХЛС) по фазе течения может быть компенсированным и декомпенсированным [22]. Согласно классификации, предложенной Б.Е.Вотчалом в 1964 г. [22], выделяют три основные формы ХЛС: васкулярную, бронхолегочную и торакодиафрагмальную. Васкулярная форма легочного сердца развивается при легочных васкулитах, первичной легочной гипертензии, горной болезни, рецидивирующей тромбоэмболии легочных артерий, резекции легкого.
Бронхолегочная форма наблюдается при диффузном поражении бронхов и легочной паренхимы [5] – при хронической обструктивной болезни легких (ХОБЛ), тяжелом течении бронхиальной астмы, бронхиолите, хроническом обструктивном бронхите, эмфиземе легких, диффузном пневмосклерозе и фиброзах легких в исходе неспецифических пневмоний, туберкулезе, пневмокониозе, саркоидозе, синдроме Хаммена–Рича (диффузный фиброзирующий альвеолит), рестриктивных процессах – фиброзы и гранулематозы. Торакодиафрагмальная форма легочного сердца развивается при значительных нарушениях вентиляции и кровотока в легких вследствие деформации грудной клетки (кифосколиозы и др.), патологии плевры, диафрагмы (при торакопластике, массивном фибротораксе, болезни Бехтерева), пиквикском синдроме, синдроме ночного апноэ.
Классификация легочной гипертензии при хронических неспецифических заболеваниях легких (ХНЗЛ) Н.Р.Палева [22] дополняет классификацию Б.Е.Вотчала. В данной классификации выделяют три стадии развития хронического легочного сердца:
- I стадия (доклиническая) характеризуется транзиторной легочной гипертензией с признаками напряженной деятельности правого желудочка, которые выявляются только при инструментальном исследовании;
- II стадия определяется по наличию признаков гипертрофии правого желудочка и стабильной легочной ипертензии при отсутствии недостаточности кровообращения;
- III стадия, или стадия декомпенсированного легочного сердца (син. легочно-сердечная недостаточность), наступает со времени появления первых симптомов недостаточности правого желудочка. ХЛС по уровню легочной недостаточности, насыщению артериальной крови кислородом, гипертрофии правого желудочка и недостаточности кровообращения делится на четыре стадии:
- I стадия – легочная недостаточность 1-й степени. ЖЕЛ/КЖЕЛ снижается до 20%, газовый состав не нарушен. Гипертрофия правого желудочка отсутствует на ЭКГ, но на эхокардиограмме она есть. Недостаточности кровообращения на этой стадии нет.
- II стадия – легочная недостаточность 2-й степени. ЖЕЛ/КЖЕЛ до 40%, насыщаемость кислородом до 80%, появляются первые косвенные признаки гипертрофии правого желудочка, недостаточность кровообращения +/-, т.е. только одышка в покое.
- III стадия – легочная недостаточность 3-й степени. ЖЕЛ/КЖЕЛ менее 40%, насыщаемость артериальной крови до 50%, появляются признаки гипертрофии правого желудочка на ЭКГ в виде прямых признаков. Недостаточность кровообращения 2А.
- IV стадия – легочная недостаточность 3-й степени. Насыщение крови кислородом менее 50%, гипертрофия правого желудочка с дилатацией, недостачность кровообращения 2Б (дистрофическая, рефрактерная) [24].
Степени легочной гипертензии (давление в легочном стволе): 1-я степень – 31–50 мм рт. ст.; 2-я степень – 51–75 мм рт. ст.; 3-я степень – 75 мм рт. ст. и выше [24].
В.П.Сильвестров [22] на основании результатов клинико-лабораторных исследований выделил четыре функциональных класса (ФК) хронического легочного сердца.
I ФК – начальные изменения (латентная гипертензия):
- в клинике преобладают симптомы бронхолегочного заболевания;
- умеренные нарушения вентиляционной функции легких или синдром изолированной обструкции мелких бронхов;
- гипоксическая вазоконстрикция и перестройка гемодинамики с увеличением МОК;
- гиперкинетический тип гемодинамики;
- латентная легочная гипертензия;
- компенсаторные реакции иммунной системы (увеличение Т-супрессоров);
- отсутствие дыхательной недостаточности (ДН0);
- явлений НК нет (НК0).
II ФК –умеренная стабильная легочная гипертензия:
- в клинике преобладают симптомы бронхолегочного заболевания;
- умеренные нарушения внешнего дыхания по обструктивному типу;
- альвеолярная гипоксия, гипоксическая вазоконстрикция, увеличение легочного сосудистого сопротивления;
- стабильная умеренная легочная гипертензия;
- перегрузка правого желудочка;
- гиперкинетический тип гемодинамики;
- истощение компенсаторных возможностей иммунной системы;
- ДН 1-й степени;
- НК 0-й степени.
Легочное сердце
ЛЕГОЧНЫЕ СЕРДЦЕ (ЛС) — это клинический синдром, обусловленный гипертрофией и/или дилатацией правого желудочка, возникшей в результате гипертензии в малом круге кровообращения, которая в свою очередь развивается вследствие заболевания бронхов и легких, деформации грудной клетки или поражения легочных сосудов.
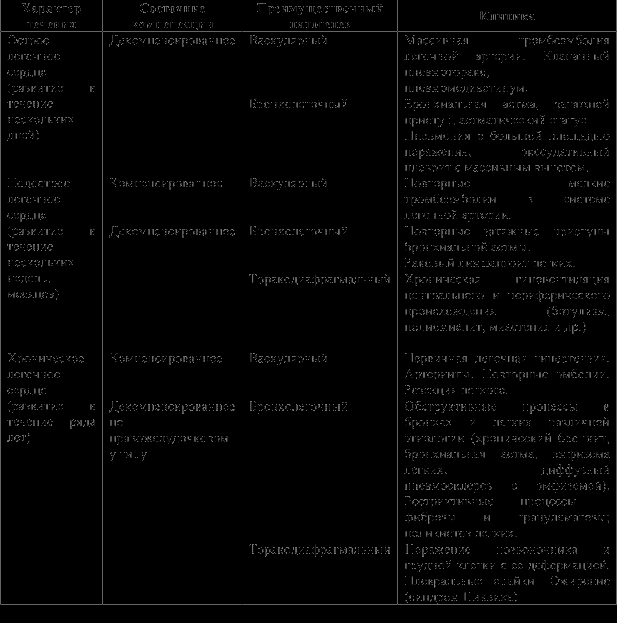
Классификация. Б.Е. Вотчал (1964) предлагает классифицировать легочное сердце по 4 основным признакам (табл. 7): 1) характер течения; 2) состояние компенсации; 3) преимущественный патогенез; 4) особенности клинической картины.
Таблица 7. Классификация легочного сердца
* При этом варианте могут быть использованы существующие классификации легочно-сер-дечной недостаточности.
Примечания. 1. Диагноз легочного сердца ставят после диагноза основного заболевания; при формулировке диагноза используют только первые две графы классификации. Графы 3 и 4 способствуют углубленному пониманию патофизиологической сущности процесса и выбору терапевтической тактики. 2. Степень недостаточности кровообращения оценивается по общепринятой классификации.
Различают острое, подострое и хроническое ЛС, что определяется темпом развития легочной гипертензии. При остром развитии ЛС легочная
гипертензия возникает в течение нескольких часов или дней, при подост-и __ нескольких недель или месяцев, при хроническом — в течение нескольких лет.
Острое ЛС наиболее часто (около 90 % случаев) наблюдается при легочных эмболиях или внезапном повышении внутригрудного давления, подострое — при раковых лимфангитах, торакодиафрагмальных поражениях.
Хроническое ЛС в 80 % случаев возникает при поражении бронхоле-гочного аппарата (причем у 90 % больных в связи с хроническими неспецифическими заболеваниями легких); васкулярная и торакодиафрагмаль-ная формы ЛС развиваются в 20 % случаев.
Этиология. Все заболевания, вызывающие хроническое ЛС, по классификации экспертов ВОЗ (1960), делят на 3 группы: 1) первично влияющие на прохождение воздуха в легких и альвеолах; 2) первично влияющие на движение грудной клетки; 3) первично поражающие легочные сосуды.
К первой группе относятся болезни, первично поражающие бронхоле-гочный аппарат (ХОБЛ, хронические бронхиты и пневмонии, эмфизема легких, фиброзы и гранулематозы легких, туберкулез, профессиональные заболевания легких и пр.).
Вторую группу составляют заболевания, ведущие к нарушению вентиляции вследствие патологических изменений подвижности грудной клетки (кифосколиоз, патология ребер, диафрагмы, болезнь Бехтерева, ожирение
и пр.).
Третья группа включает в качестве этиологических факторов, первично поражающих легочные сосуды, повторные тромбоэмболии легочной артерии, васкулиты и первичную легочную гипертензию, атеросклероз легочной артерии и т.д.
Несмотря на то что к настоящему времени в мировой литературе известно около 100 заболеваний, приводящих к развитию хронического ЛС, самыми частыми причинами остаются ХНЗЛ (в первую очередь ХОБЛ и бронхиальная астма).
Патогенез. Основным механизмом формирования ЛС является повышение давления в системе легочной артерии (легочная гипертензия).
Среди механизмов, приводящих к возникновению легочной гипертензии, различают анатомические и функциональные (схема 7).
К анатомическим механизмам относят:
а) закрытие просвета сосудов системы легочной артерии в результате облитерации или эмболизации;
б) сдавление легочной артерии извне;
в) значительное уменьшение русла малого круга кровообращения в ре зультате пульмонэктомии.
К функциональным механизмам относят:
а) сужение легочных артериол при низких значениях Ра02 (альвеолярная гипоксия) и высоких величинах РаСОг в альвеолярном воздухе;
б) повышение давления в бронхиолах и альвеолах;
в) повышение содержания в крови веществ и метаболитов прессорного Действия;
г) увеличение минутного объема сердца; Д) повышение вязкости крови.
Решающая роль в формировании легочной гипертензии принадлежит функциональным механизмам. Основное значение имеет сужение легочных сосудов (артериол).
Наиболее существенной причиной, вызывающей сужение легочных со-УДов, является альвеолярная гипоксия, приводящая к местному выбросу
биогенных аминов (гистамина, серотонина и пр. простагландинов — вазо-активных веществ). Освобождение их сопровождается отеком эндотелия капилляров, скоплением тромбоцитов (микротромбозы?) и вазоконстрик-цией. Рефлекс Эйлера—Лильестранда (спазм легочных артериол при уменьшении Ра02 в альвеолах) распространяется на сосуды, имеющие мышечный слой, в том числе и артериолы. Сужение последних также приводит к росту давления в легочной артерии.
Альвеолярная гипоксия с различной степенью выраженности развивается при всех ХНЗЛ и при вентиляционных нарушениях, сопровождающихся увеличением остаточной емкости легких. Особенно выражена она при нарушениях бронхиальной проходимости. Кроме того, альвеолярная гипоксия возникает и при гиповентиляции торакодиафрагмального происхождения.
Альвеолярная гипоксия способствует повышению давления в легочной артерии и через артериальную гипоксемию, которая приводит: а) к увели-
чению минутного объема сердца через раздражение хеморецепторов аор-тально-каротидной зоны; б) к развитию полицитемии и увеличению вязкости крови; в) к повышению уровня молочной кислоты и других метаболи-т0в и биогенных аминов (серотонин и др.), которые способствуют росту давления в легочной артерии; г) происходит резкая активизация ренин-ан-гиотензин-альдостероновой системы (РААС).
Помимо этого, альвеолярная гипоксия приводит к уменьшению выработки вазодилатирующих субстанций (простациклина, эндотолиального ги-перполяризующего фактора, эндотелиального расслабляющего фактора), продуцируемых клетками сосудистого эндотелия легких в норме.
Давление в легочной артерии повышается при сдавлении капилляров, обусловленном: а) эмфиземой и повышением давления в альвеолах и бронхиолах (при непродуктивном надсадном кашле, интенсивной и физической нагрузке); б) нарушением биомеханики дыхания и повышением внутри-грудного давления в фазе затянувшегося выдоха (при бронхообструктивном синдроме).
Сформировавшаяся легочная гипертензия приводит к развитию гипертрофии правых отделов сердца (вначале правого желудочка, затем правого предсердия). В дальнейшем имеющаяся артериальная гипоксемия вызывает дистрофические изменения в миокарде правых отделов сердца, что способствует более быстрому развитию сердечной недостаточности. Ее развитию способствуют также токсическое влияние на миокард инфекционных процессов в легких, недостаточное кислородное снабжение миокарда, имеющаяся ИБС, артериальная гипертония и другие сопутствующие заболевания.
На основании выявления признаков стойкой легочной гипертензии, гипертрофии правого желудочка при отсутствии признаков сердечной недостаточности ставят диагноз компенсированного ЛС. При наличии признаков правожелудочковой недостаточности диагностируют декомпенсирован-ное ЛС.
Клиническая картина. Проявления хронического ЛС состоят из симптомов:
• основного заболевания, приведшего к развитию хронического ЛС;
• дыхательной (легочной) недостаточности;
• сердечной (правожелудочковой) недостаточности.
Развитию хронического ЛС (как и появлению гипертензии в малом круге кровообращения) обязательно предшествует легочная (дыхательная) недостаточность. Дыхательная недостаточность — состояние организма, при котором не обеспечивается поддержание нормального газового состава крови либо оно достигается за счет более интенсивной работы аппарата внешнего дыхания и повышенной нагрузки сердца, что приводит к снижению функциональных возможностей организма.
Выделяют три степени дыхательной недостаточности.
При дыхательной недостаточности I степени одышка и тахикардия возникают лишь при повышенной физической нагрузке; цианоза нет. Показатели функции внешнего дыхания (МОД, ЖЕЛ) в покое соответствуют Должным величинам, но при выполнении нагрузки изменяются; МВЛ снижается.
Газовый состав крови не изменен (недостатка кислорода в организме нет), функция кровообращения и КОС в норме.
При дыхательной недостаточности II степени одышка и тахикардия по-
Моп°ТСЯ ^*e П15И незначительном физическом напряжении. Показатели
щ» И ^^ отклонены от нормы, МВЛ значительно снижена. Выражен
ианоз. В альвеолярном воздухе снижается Ра0з и увеличивается РаСОг Со-
РЖание газов в крови благодаря перенапряжению вентиляции не измене-
но или незначительно изменено. Определяется дыхательный алкалоз. Могут быть первые проявления нарушения функции кровообращения.
При дыхательной недостаточности III степени одышка и тахикардия в покое; резко выражен цианоз. Значительно снижены показатели ЖЕЛ, а МВЛ невыполнима. Обязательны недостаточность кислорода в организме (гипоксемия) и избыток углекислоты (гиперкапния); при исследовании КОС выявляется дыхательный ацидоз. Выражены проявления сердечной недостаточности.
Понятия «дыхательная» и «легочная» недостаточность близки друг к другу, но понятие «дыхательная» недостаточность шире, чем «легочная», так как в него входит не только недостаточность внешнего дыхания, но и недостаточность транспорта газов от легких к тканям и от тканей к легким, а также недостаточность тканевого дыхания, развивающаяся при деком-пенсированном легочном сердце.
ЛС развивается на фоне дыхательной недостаточности II и, чаще, III степени. Симптомы дыхательной недостаточности сходны с таковыми при сердечной недостаточности, поэтому перед врачом стоит трудная задача их дифференциации и определения перехода компенсированного ЛС в декомпенсированное.
Компенсированное легочное сердце. На I этапе диагностического поиска выявить специфические жалобы невозможно, так как их не существует. Жалобы больных в этот период определяются основным заболеванием, а также той или иной степенью дыхательной недостаточности.
На II этапе диагностического поиска можно выявить прямой клинический признак гипертрофии правого желудочка — усиленную пульсацию, определяемую в прекордиальной области (в четвертом межреберье слева от грудины). Однако при выраженной эмфиземе, когда сердце оттеснено от передней грудной стенки эмфизематозно расширенными легкими, обнаружить указанный признак удается редко. В то же время при эмфиземе легких эпигастральная пульсация, обусловленная усиленной работой правого желудочка, может наблюдаться и при отсутствии его гипертрофии в результате низкого стояния диафрагмы и опущения верхушки сердца.
Аускультативных данных, специфичных для компенсированного ЛС, не существует. Однако предположение о наличии легочной гипертензии становится более вероятным при выявлении акцента или расщепления II тона над легочной артерией. При высокой степени легочной гипертензии может выслушиваться диастолический шум Грехема—Стилла. Признаком компенсированного ЛС считается также громкий I тон над правым трехстворчатым клапаном по сравнению с I тоном над верхушкой сердца. Значение этих аускультативных признаков относительно, так как они могут отсутствовать у больных с выраженной эмфиземой легких.
Решающим для диагностики компенсированного ЛС является III этап диагностического поиска, позволяющий выявить гипертрофию правых отделов сердца.
Значение различных инструментальных методов диагностики неодинаково.
Показатели функции внешнего дыхания отражают тип нарушения дыхания (обструктивный, рестриктивный, смешанный) и степень дыхательной недостаточности. Однако они не могут быть использованы для дифферен-цирации компенсированного ЛС и дыхательной недостаточности.
Рентгенологические методы позволяют выявить ранний признак ЛС — выбухание конуса легочной артерии (лучше определяется в 1 -м косом положении) и расширение ее. Тогда может быть отмечено умеренное увеличение правого желудочка.
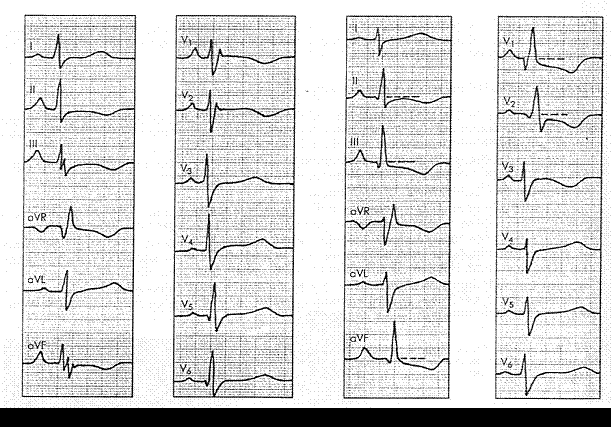
Электрокардиография является наиболее информативным методом диаг-стики легочного сердца. Существуют убедительные «прямые» признаки яКГ гипертрофии правого желудочка и правого предсердия, коррелирующие со степенью легочной гипертензии: 1) Д. в V, > 7 мм; 2) R/SB отведе-и V > 1; 3) R +$v ^ 1°>5 мм; 4) время внутреннего отклонения в отве-I^iHV1 > 0,03—0,055с; 5) комплекс QR в отведении V, (при отсутствии мсЬаркта миокарда); 6) неполная блокада правой ножки пучка Гиса при R И отведении V, > 10 мм; 7) полная блокада правой ножки пучка Гиса при R в отведении V, > 15 мм; 8) инверсия зубца Г в отведении V,— V2.
При наличии двух и более «прямых» признаков на ЭКГ диагноз ЛС считается достоверным.
Большое значение имеет также выявление признаков гипертрофии правого предсердия: (P-pulmonale) во II и III, aVF и в правых грудных отведениях.
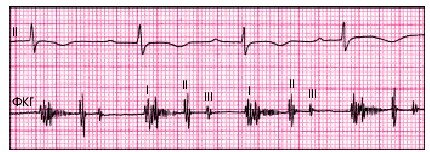
Фонокардиография может помочь в графическом выявлении высокой
амплитуды легочного компонента II тона, диастолического шума Грехе-ма—Стилла — признака высокой степени легочной гипертензии.
Существенное значение имеют бескровные методы исследования гемодинамики, по результатам которых можно судить о величине давления в легочной артерии:
1) определение давления в системе легочной артерии по длительности фазы изометрического расслабления правого желудочка, определяемой во время синхронной записи ЭКГ, ЦКГ и флебограммы яремной вены или кинетокардиограммы;
2) реопульмонография (наиболее простой и доступный для поликлинических условий метод), позволяющая по изменению апикально-базального градиента судить о нарастании гипертензии малого круга кровообращения.
В последние годы появились новые инструментальные методы, которые используются для ранней диагностики легочного сердца к ним относятся импульсная допплеркардиография, магнитно-резонансная томография и радио-нуклидная вентрикулография.
Самым достоверным способом выявления легочной гипертензии является измерение давления в правом желудочке и в легочной артерии с помощью катетера (в покое у здоровых людей верхний предел нормального систолического давления в легочной артерии равен 25—30 мм рт. ст.) Однако этот метод не может быть рекомендован как основной, так как его использование возможно лишь в специализированном стационаре.
Нормальные показатели систолического давления в легочной артерии в покое не исключают диагноза Л С. Известно, что уже при минимальных физических нагрузках, а также при обострении бронхолегочной инфекции и усилении бронхиальной обструкции оно начинает повышаться (выше 30 мм рт. ст.) неадекватно нагрузке. При компенсированном ЛС венозное Давление и скорость кровотока остаются в пределах нормы.
Декомпенсированное легочное сердце. Диагностика декомпенсированно-го ЛС, если имеются несомненные признаки правожелудочковой недостаточности, является несложной. Начальные стадии сердечной недостаточности при ЛС диагностировать затруднительно, так как ранний симптом сердечной недостаточности — одышка — не может служить подспорьем в данном случае, поскольку существует у больных ХНЗЛ как признак дыхательной недостаточности задолго до развития сердечной недостаточности.
Вместе с тем анализ динамики жалоб и основных клинических симптомов позволяет обнаружить начальные признаки декомпенсации ЛС.
На I этапе диагностического поиска выявляется изменение характера одышки: она становится более постоянной, меньше зависит от погоды. Увеличивается частота дыханий, но выдох не удлиняется (удлиняется лишь при бронхиальной обструкции). После кашля интенсивность и длительность одышки возрастают, она не уменьшается после приема бронхо-дилататоров. Одновременно нарастает легочная недостаточность, достигая III степени (одышка в покое). Прогрессирует утомляемость и снижается трудоспособность, появляются сонливость и головные боли (результат гипоксии и гиперкапнии).
Больные могут жаловаться на боли в области сердца неопределенного характера. Происхождение этих болей достаточно сложно и объясняется сочетанием ряда факторов, в том числе метаболическими нарушениями в миокарде, гемодинамической перегрузкой его при легочной гипертензии, недостаточным развитием коллатералей в гипертрофированном миокарде.
Иногда боли в сердце могут сочетаться с выраженным удушьем, возбуждением, резким общим цианозом, что характерно для гипертонических кризов в системе легочной артерии.
Внезапный подъем давления в легочной артерии объясняется раздражением барорецепторов правого предсердия, повышенным давлением крови в правом желудочке.
Жалобы больных на отеки, тяжесть в правом подреберье, увеличение размеров живота при соответствующем (чаще всего хроническом) легочном анамнезе позволяют заподозрить декомпенсированное ЛС.
На II этапе диагностического поиска выявляется симптом постоянно набухших шейных вен, так как после присоединения к легочной еще и сердечной недостаточности шейные вены набухают не только на выдохе, но и на вдохе. На фоне диффузного цианоза (признак легочной недостаточности) развивается акроцианоз, пальцы и кисти рук становятся холодными на ощупь. Отмечаются пастозность голеней, отеки нижних конечностей.
Появляется постоянная тахикардия, причем в покое этот симптом более выражен, чем при нагрузке. Определяется выраженная эпигастральная пульсация, обусловленная сокращениями гипертрофированного правого желудочка. При дилатации правого желудочка может развиться относительная недостаточность предсердно-желудочкового клапана, что обусловливает появление систолического шума у мечевидного отростка грудины. По мере развития сердечной недостаточности тоны сердца становятся глухими. Возможно повышение АД вследствие гипоксии.
Следует помнить об увеличении печени как раннем проявлении недостаточности кровообращения. Печень может выступать из-под края реберной дуги у больных с эмфиземой и без признаков сердечной недостаточности. При развитии сердечной недостаточности в начальных стадиях выявляется увеличение преимущественно левой доли печени, пальпация ее чувствительна или болезненна. По мере нарастания симптомов декомпенсации выявляется положительный симптом Плеша.
Асцит и гидроторакс наблюдаются редко и, как правило, при сочетании ЛС с ИБС или гипертонической болезнью II—III стадии.
III этап диагностического поиска имеет меньшую значимость в диагностике декомпенсированного ЛС.
Рентгенологические данные позволяют выявить более выраженное увеличение правых отделов сердца и патологию легочной артерии: 1) усиление сосудистого рисунка корней легких при относительно «светлой периферии»; 2) расширение правой нисходящей ветви легочной артерии — важнейший рентгенологический признак легочной гипертензии; 3) усиление пульсации в центре легких и ослабление ее в периферических отделах.
100
На ЭКГ — прогрессирование симптомов гипертрофии правых желудочка и предсердия, часто блокада правой ножки предсердно-желудочкового пучка (пучка Гиса), нарушения ритма (экстрасистолы).
При исследовании гемодинамики обнаруживают нарастание давления в легочной артерии (выше 45 мм рт. ст.), замедление скорости кровотока, повышение венозного давления. Последнее у больных ЛС свидетельствует о присоединении сердечной недостаточности (этот симптом не является ранним).
В анализах крови могут выявляться эритроцитоз (реакция на гипоксию), повышение показателя гематокрита, увеличение вязкости крови, в связи с чем СОЭ у таких больных может оставаться нормальной даже при активности воспалительного процесса в легких.
Диагностика ЛС. При постановке диагноза компенсированного ЛС решающая роль принадлежит выявлению гипертрофии правых отделов сердца (желудочка и предсердия) и легочной гипертензии, в диагностике декомпенсированного ЛС основное значение, помимо этого, имеет выявление симптомов правожелудочковой сердечной недостаточности.
Формулировка развернутого клинического диагноза учитывает: 1) основное заболевание, приведшее к формированию ЛС; 2) дыхательную недостаточность (степень выраженности); 3) легочное сердце (стадия): а) компенсированное; б) декомпенсированное (указывается степень выраженности правожелудочковой недостаточности, т.е. ее стадия).
Лечение. Комплекс лечебных мероприятий включает в себя воздействие: 1) на заболевание, являющееся причиной развития Л С (так как наиболее частой причиной является ХНЗЛ, то в период обострения воспалительного процесса в бронхолегочной системе применяют антибиотики, сульфаниламидные препараты, фитонциды — тактика лечения антибактериальными средствами описана в предыдущих разделах); 2) на звенья патогенеза ЛС (восстановление нарушенной вентиляции и дренажной функции бронхов, улучшение бронхиальной проходимости, снижение легочной гипертензии, устранение правожелудочковой недостаточности).
• Улучшению бронхиальной проходимости способствует уменьшение воспаления и отека слизистой оболочки бронхов (антибиотики, ГКС, вводимые интратрахеально) и ликвидация бронхоспазма (симпатомиметиче-ские средства; эуфиллин, особенно его препараты пролонгированного действия; холинолитические средства и блокаторы кальциевых каналов).
• Бронхиальному дренажу способствуют средства, разжижающие мокроту, отхаркивающие средства, а также постуральный дренаж и специальный комплекс лечебной физкультуры.
• Восстановление бронхиальной вентиляции и улучшение бронхиальной проходимости приводят к улучшению альвеолярной вентиляции и нормализации кислородтранспортной системы крови.
Основную роль в улучшении вентиляции играет газовая терапия, включающая: а) оксигенотерапию (под контролем газов крови и показателей кислотно-основного состояния), в том числе длительную ночную терапию с 30 % содержанием кислорода во вдыхаемом воздухе; при необходимости используется гелий-кислородная смесь; б) терапию с вдыханием С02 при Резком его снижении в крови, что возникает при выраженной гипервентиляции.
По показаниям больной осуществляет дыхание с положительным давлением в конце выдоха (вспомогательная ИВЛ или регулятор искусственного дыхания — небулятор Люкевича). Применяется специальный комплекс дыхательной гимнастики, направленный на улучшение легочной вентиляции.
1П1
В настоящее время при лечении дыхательной недостаточности III степени с успехом применяют новый дыхательный аналептик — арманор, способствующий увеличению напряжения кислорода в артериальной крови за счет стимуляции периферических хеморецепторов.
Нормализация кислородтранспортной системы крови достигается: а) увеличением поступления кислорода в кровь (гипербарическая ок-сигенация); б) повышением кислородной функции эритроцитов с помощью экстракорпоральных методов (гемосорбция, эритроцитоферез и т.п.); в) усилением отщепления кислорода в тканях (нитраты).
• Снижение давления в легочной артерии достигается различными способами: введением эуфиллина, салуретиков, блокаторов альдостерона, а-адреноблокаторов, блокаторов ангиотензинпревращающего фермента и особенно антагонистов рецепторов ангиотензина И. Определенную роль в снижении давления в легочной артерии играют препараты, замещающие релаксирующий фактор эндотелиального происхождения (молсидамин, корватон). Большую роль играет воздействие на микроциркуляторное рус ло, осуществляемое с помощью ксантинола никотината, действующего на сосудистую стенку, а также гепарина, курантила, реополиглюкина, оказы вающих благотворное действие на внутрисосудистое звено гемостаза. Воз можно проведение кровопусканий (при наличии эритроцитоза и других проявлений плеторического синдрома).
• Воздействие на правожелудочковую недостаточность проводится со гласно основным принципам лечения сердечной недостаточности: моче гонные, антагонисты альдостерона, периферические вазодилататоры (эф фективны пролонгированные нитраты). Вопрос о применении сердечных гликозидов решают индивидуально.
Прогноз. Неблагоприятным прогноз становится при появлении признаков декомпенсации сердца и зависит от стадии сердечной недостаточности. Он более благоприятен при положительном эффекте от внутривенного введения эуфиллина и во многом определяется этиологией ЛС.
Профилактика. С целью предупреждения развития ЛС следует проводить активное лечение основных заболеваний: ХНЗЛ, васкулитов, ожирения и других, вести активную профилактику тромбоэмболии легочной артерии (адекватная терапия тромбофлебитов вен нижних конечностей) и т.д.
ГОРЯЧЕЕ ПРЕДЛОЖЕНИЕ. Легочно сердечная недостаточность классификация
#image.jpg
Санаторий–профилакторий «ГОРЯЧИЙ КЛЮЧ»(ОАО РЖД) расположен в десяти километрах от станции Тумнин.
Здесь есть все условия для полноценного отдыха.
Уютные двухместные номера, прекрасная столовая, горный воздух и уникальные термальные источники ждут Вас.
#image.jpg
Особенно хорошие результаты достигаются при лечении:
— воспалительных заболеваний суставов и позвоночника, ревматического полиартрита, болезни Бехтерева, инфекционно-специфических артритов, артрозов, последствий переломовкостей и хронического остеомиелита.
— заболеваний нервной системы, включая радикулиты и невриты лицевого и тройничного нервов.
#image.jpg
Противопоказания к лечению.
Все заболевания в острой стадии, хронические заболевания в стадии обострения и осложненные острогнойными процессами.
Острые инфекционные заболевания до окончания изоляции.
Все венерические заболевания в острой или заразной форме.
Психические заболевания. Все формы наркомании. Хронический алкоголизм. Эпилепсия.
Все болезни крови в острой стадии или обострении.
Кахексия любого происхождения.
3локачественные новообразования.
Все заболевания, требующие стационарного лечения и все заболевания Требующие хирургического вмешательства.
Эхинококк любой этиологии.
Часто повторяющиеся или обильные кровотечения.
Беременность во все сроки.
Все формы туберкулёза в активной стадии.
Любые формы болезни сердца, сопровождающиеся недостаточностью кровообращения выше 1 степени, мерцательной аритмией, пароксизмальной тахикардией.
Пороки сердца при недостаточности кровообращения выше 1 степени.
Полная атриовентрикулярная блокада, политопная частая экстрасистолия.
Гипертоническая болезнь выше 11 стадии фазы А.
Тромбоэмболическая болезнь.
Заболевания лёгких, сопровождающиеся лёгочно-сердечной недостаточностью выше 1 степени.
Бронхиальная астма.
При миомах матки, эндометриозе.
ЦЕНЫ в санатории-профилактории «Горячий ключ» категория комнатыстоимость в суткиДвухместные номера2500 руб.Одноместные номера2600 руб.Люкс на 1 человека2900 руб.( обычно путевки покупают на 14, 10, 7 и менее дней)
В стоимость путевки включен список медицинских услуг :