Уход за больными после инфаркта миокарда
Инфаркт миокарда – острая форма ишемической болезни сердца. При инфаркте миокарда наблюдается нарушение снабжения сердечной мышцы питательными веществами и кислородом. Инфаркт сердца – одна из ведущих причин смертности от сердечно-сосудистых заболеваний.
В течение инфаркта миокарда выделяют несколько стадий:
- острейшую;
- острую;
- подострую;
- стадию рубцевания.
В каждую из стадий уход за больным после инфаркта миокарда имеет свои особенности.
Острейшая стадия – собственно инфаркт. В эту стадию важна бережная доставка больного в стационар. Осуществляться она должна в кратчайшие сроки, исключительно в положении лежа, желательно в отделение интенсивной терапии или реанимации. При необходимости вы можете воспользоваться нашей услугой перевозка больных в Москве.
Острая стадия длится до 3 дней. Больным в эту стадию показан строгий постельный режим. Именно в это время они нуждаются в тщательном наблюдении и уходе.
Больного необходимо кормить, поить, помогать совершать физиологические отправления и утренний туалет. Кроме того, важно следить за такими жизненно важными показателями, как артериальное давление и пульс.
Поскольку больной все время находится в пределах постели, необходимо проводить профилактику пролежней. Для этого полезен и легкий массаж наиболее уязвимых мест (пяточная область, ягодицы, область крестца и поясницы).
Далее следует подострая стадия. Длится она от нескольких дней до 1-3 недель. В этот период начинается постепенная активизация больного, ему разрешают садиться, сначала при помощи медсестры, а затем самостоятельно. Необходимо продолжать контролировать артериальное давление и пульс, помогать больному в его движениях, чтобы нагрузка на организм нарастала очень медленно. В этот период больному показан массаж конечностей, по возможности и лечебная физкультура. К концу 3-ей недели больному разрешается вставать.
Стадия рубцевания может длиться до 3-х месяцев. В это время медсестра или сиделка, ухаживающая за больным после инфаркта, продолжает помогать ему вставать и садиться, провожает его до туалета и обратно. Разрешены прогулки по коридору. Также продолжается контроль артериального давления и частоты пульса. Не обязательно больной проводит все это время в стационаре. Возможен уход и в домашних условиях с помощью родственников или сиделки с проживанием на дому больного.
Независимо от стадии инфаркта миокарда необходим контроль за приемом лекарственных препаратов, за соблюдением диеты, назначенной врачом, контроль диуреза (выпитой и выделенной жидкости). Все эти моменты в совокупности не только способствуют постепенному возвращению больного к полноценной жизни, но и помогают предотвратить осложнения, риск которых в этот период особенно высок.
Патронажная служба «Вельта» — сиделки по уходу за больными и инвалидами
ИНФАРКТ МИОКАРДА
Как осуществляется уход за больным в течение острого периода инфаркта миокарда?
Острый период инфаркта миокарда длится обычно 2 недели. В этот период больные нуждаются в тщательном уходе и наблюдении медсестры, так как должны соблюдать строгий постельный режим. Больному противопоказаны все активные движения. Сестра следит за артериальным давлением, пульсом больного, кормит и поит его, проводит утренний туалет и все гигиенические процедуры.
В чем особенность ухода и наблюдения за больным на последующих этапах выздоровления?
Со 2-й недели происходит постепенное рубцевание некротизированного участка миокарда соединительной тканью. Этот процесс длится 4—5 недель. Со 2-й недели больному разрешают поворачиваться в кровати, затем садиться, вначале с помощью сестры, а затем самостоятельно.
Сестра должна присутствовать при первых движениях больного, следить за его пульсом и общим состоянием. Начиная со 2—3-й недели больному назначают лечебную физкультуру и массаж конечностей.
Начиная примерно с 3-й недели больному разрешают вставать с постели. Медсестра должна находиться рядом с больным, который, в свою очередь, должен всегда иметь с собой нитроглицерин или валидол.
Больным, перенесшим инфаркт миокарда, регулярно (1 раз в 3 дня) определяют протромбин (показатель свертываемости крови), так как указанные больные длительное время получают антикоагулянты непрямого действия.
При малейших признаках появления кровоточивости (ге-матурия) сестра сообщает об этом врачу.
В чем состоит особенность диеты, назначаемой при инфаркте миокарда?
Больным инфарктом миокарда назначают специальную диету. В-яервые дни болезни питание ограничено фруктовыми соками. В последующие дни больным дают паровые котлеты, овощные пюре. Из рациона исключают продукты, которые могут вызвать вздутие кишечника, запоры. В период активизации режима меню еще более расширяют за счет отварного мяса, рыбы. Сестра следит за функцией кишечника.
Во все периоды болезни больному должен быть обеспечен психический покой. Посещение больных должно строго ограничиваться и регулироваться.
Результат поиска
Введение………………………………………………………… ………………..3
Факторы риска………………………………………………………………… ….4
Симптомы………………………………………………………… ……………….5
Диагностика………………………………………………… …………………….6
Исследование пульса…………………………… ………………………………. 7
Введение
Инфаркт миокарда известен как грозное заболевание, уносящее человеческие жизни. Недаром о человеке, расстроившем своими словами или поступками, говорят «до инфаркта доведет». Эта поговорка отражает одну из особенностей инфаркта — его развитие могут спровоцировать сильные эмоциональные переживания и стресс. Физическое перенапряжение — тоже в числе «провокаторов». Однако чаще всего инфаркт начинается утром, после пробуждения, когда переход от ночного отдыха к дневной активности снабжает сердце повышенной нагрузкой.
Но ведь не каждый волнующийся, работающий или просыпающийся человек «хватается за сердце». Что же такое инфаркт и отчего он происходит?
Инфаркт миокарда — это острая форма ишемической болезни сердца. Он возникает, когда прекращается доставка крови к какому-либо отделу сердечной мышцы. Если кровоснабжение нарушается на 15-20 минут и более, «голодающий» участок сердца умирает. Этот участок гибели (некроза) сердечных клеток и называют инфарктом миокарда. Приток крови к соответствующему отделу сердечной мышцы нарушается, если атеросклеротическая бляшка, находящаяся в просвете одного из сосудов сердца, под действием нагрузки разрушается, и на месте повреждения образуется кровяной сгусток (тромб). Человек при этом ощущает нестерпимую боль за грудиной, которая не снимается приемом даже нескольких таблеток нитроглицерина подряд.
О том, насколько опасен инфаркт миокарда, красноречиво свидетельствуют данные статистики. Из всех больных острым инфарктом миокарда до прибытия в больницу доживает лишь половина, причем этот процент практически одинаков для стран с разным уровнем скорой медицинской помощи. Из попавших в больницу еще треть умирает до выписки из-за развития смертельных осложнений. А после инфаркта на его месте на всю жизнь остается рубец — своеобразный шрам на сердечной мышце.
Последнее время инфаркт миокарда стремительно «молодеет». Ныне не редкость, когда он поражает людей, едва перешагнувших тридцатилетний порог. Правда, у женщин моложе 50 лет инфаркт — большая редкость. До этого рубежа их сосуды защищены от атеросклероза эстрогенами и другими половыми гормонами. Но с наступлением климакса женщины, наоборот, заболевают чаще мужчин.
Факторы риска
Главная причина болезни — атеросклероз, который есть почти у каждого из нас. Кроме этого, назовем обстоятельства жизни (и зависящие от нас, и нет), при которых вероятность заболеть наиболее высока:
-
мужской пол;
для женщин опасный возраст наступает после 50 лет;
наследственность (ИБС, инфаркт, мозговой инсульт, хотя бы у одного из прямых родственников: родителей, бабушки, дедушки, брата, сестры, особенно если болезнь у них началась до 55 лет);
повышенное содержание холестерина в крови (более 5 ммоль/л или более 200 мг/дл);
курение (один из наиболее существенных факторов риска!);
избыточная масса тела и малоподвижный образ жизни;
повышение артериального давления.(более 140/90 мм рт.ст. в любом возрасте);
сахарный диабет;
Эмоциональный стресс (особенно в сочетании с физической нагрузкой)
Наличие хотя бы одного из этих факторов реально повышает риск «знакомства» с инфарктом миокарда. Причем присоединение каждого нового фактора риска увеличивает вероятность заболеть в геометрической прогрессии.
Говорят также, что облысение у мужчин является своего рода предвестником инфаркта, поскольку одним из факторов появления лысины является повышенный уровень андрогенов, а в случае гормональных колебаний организм реагирует на изменение содержания гормонов подъемом артериального давления и повышением уровня холестерина в крови.
Симптомы
Первым признаком, позволяющим заподозрить инфаркт, обычно становится жестокая боль за грудиной, то есть в середине грудной клетки. Боль возникает внезапно, быстро становится очень интенсивной. При стенокардии подобная боль возникает во время нагрузки, а при инфаркте она более сильная и чаще начинается в покое и не проходит после принятых друг за другом 3 таблеток нитроглицерина (по 1 таблетке под язык через каждые 5 минут). Возможны и другие варианты начала заболевания. Во время приступа болей больной испытывает сильный страх смерти. Острый период длится в среднем десять дней. В этот период возможно развитие грозных осложнений инфаркта: кардиогенного шока, нарушение сердечного ритма, развитие сердечной недостаточности.
Диагностика
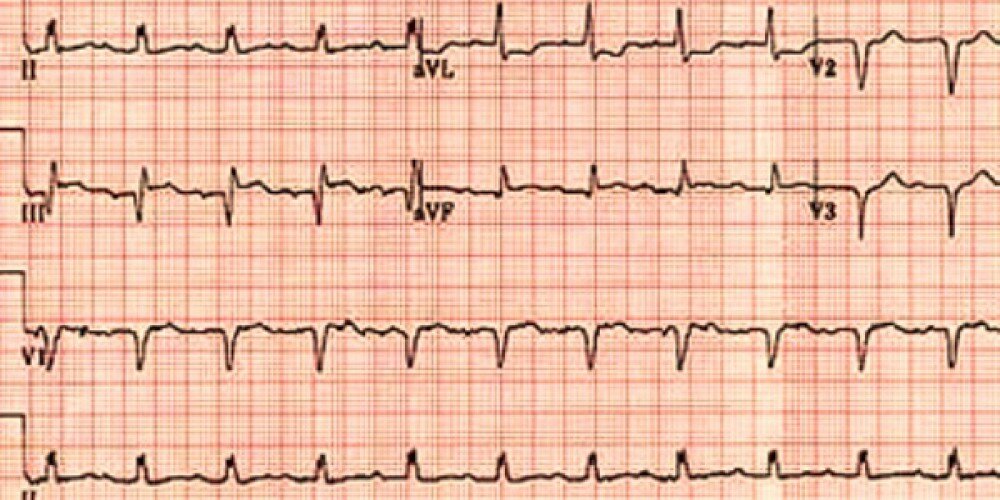
В настоящее время имеются значительные технические возможности диагностики заболеваний сердечно-сосудистой системы. Так, наряду с обычной электрокардиографией применяют микропроцессорные электрокардиографы с автоматизированными функциями управления и анализа данных электрокардиограммы, что позволяет расшифровать ЭКГ на расстоянии.
Из рентгенологических методов применяются рентгенокиография, коронарография. Применяют также фонокардиографию (регистрацию звуковых явлений, возникающих при сокращении сердца), поликардиографию (синхронную запись ЭКГ, фонокардиограммы колебаний наполнения сонных артерий); ультразвуковое исследование; зондирование полостей сердца.
В то же время в диагностике заболеваний органов кровообращения полностью сохраняют свое значение и сравнительно простые методы исследования (определение пульса с помощью прощупывания лучевой артерии, измерение артериального давления и т. д.), способные во многих случаях дать весьма ценные сведения о состоянии сердечно-сосудистой системы.
Диагноз инфаркта миокарда может быть установлен только на основании клинических, электрокардиографических и биохимических исследований, а также визуализации инструментальных методик (эхокардиография, перфузионная сцинтиграфия миокарда, контрастная вентрикулография и др.), выявляющих либо дефекты перфузии миокарда, либо нарушение подвижности стенки левого желудочка, однако акцентируется динамическое увеличение кардиоспецифических биомаркеров повреждения миокарда – тропонинов Т и I и КФК-МВ.
Современные возможности лабораторной диагностики позволяют при помощи тропонинов, обладающих 100% кардиоспецифичностью и чувствительностью, выявить некроз всего лишь одного грамма миокарда. Сочетание положительного биохимического критерия с клиническим (ишемический эпизод в виде боли в грудной клетки или ее эквивалентов длительностью 20 мин и более) и/или электрокардиографическим (ишемические изменения сегмента SТ, появление патологического зубца Q) позволяет диагностировать инфаркт миокарда.
Исследование пульса
Пульсом называются толчкообразные колебания стенок артерий, вызванные движением крови, которая выбрасывается сердцем во время сокращений. Общепринятое место прощупывания пульса – лучевая артерия. Можно прощупать пульс на височных и бедренных артериях. Техника исследования пульса на лучевых артериях следующая: кисть больного свободно захватывают рукой в области лучезапястного сустава, при этом большой палец располагают на локтевой кости, а 4 остальных – на лучевой артерии. Нельзя исследовать пульс одним пальцем, т. к. в этом случае трудно оценить характер пульса.
Подсчет пульсовых ударов по общепринятым правилам должен производиться не менее чем в течение 30 с, полученную цифру умножают на 2. Учащение пульса называется тахикардией, которая обычно больными ощущается как учащенное сердцебиение. Редкий пульс называется брадикардией.
Ритм пульса оценивают по результатам следующих друг за другом пульсовых волн. Если пульсовые волны появляются через одинаковые промежутки, говорят о ритмичном пульсе, и аритмичном, когда промежутки между волнами различны. Аритмию больные обычно ощущают, как перебои в сердце.
Наполнение пульса определяют количеством крови, которое выбрасывается сердцем в аорту. Если объем крови достаточен, прощупывается полный пульс, если объем крови мал, то пульс будет малого наполнения, определяется с трудом.
Напряжение пульса зависит от высоты артериального давления.
Степень напряжения пульса определяется надавливанием на артерию, чем больше силы нужно затратить, чтобы прекратить в ней ток крови, тем выше напряжение пульса.
При тяжелой сердечно-сосудистой недостаточности нередко наблюдается такое изменение пульса, когда сочетаются большая частота пульса и очень плохое наполнение и напряжение. Такой пульс удается прощупать с трудом, он называется нитевидным.
Измерение артериального давления
Важным показателем состояния сердечно-сосудистой системы является артериальное давление. Артериальное давление – сила, с которой кровь воздействует на стенки сосудов. Различают артериальное давление систолическое (максимальное), диастолическое (минимальное) и пульсовое.
Систолическое артериальное давление – это давление, возникающее в артериальной системе вслед за систолой левого желудочка. Диастолическое давление возникает в период диастолы сердца. Разница между величинами максимального и минимального давления называется пульсовым давлением. Нормальные цифры артериального давления лежат в пределах от 100/60 до 140/90 мм рт. ст.
Величина артериального давления зависит от целого ряда факторов: сердечного выброса, объема крови и периферического сосудистого сопротивления. Сердечный выброс зависит от венозного возврата к сердцу и сократительной способности миокарда левого желудочка.
Периферическое сосудистое сопротивление – это сопротивление, которое оказывает сосудистая стенка току крови. Оно зависит от эластичности артериальной стенки и диаметра сосуда. Сужение артерий приводит к увеличению сопротивления и повышает артериальное давление. Измерение артериального давления может проводиться с помощью ртутных, мембранных или электронных сфигноманометров.
Определение давления основано на выслушивании с помощью стетоскопа артериальных тонов ниже места сдавления артерии. При помощи сдавления периферической артерии ток крови в ней полностью прекращается и при выслушивании сосуда тоны не слышны. При уменьшении давления в манжетке, что достигается выпусканием из нее воздуха, кровь во время систолы начинает проходить через сдавленную артерию и выслушиваются тоны. Момент появления 1-го тона соответствует систолическому (максимальному) артериальному давлению. Тоны продолжают выслушиваться до тех пор, пока давление в манжетке будет больше давления в артерии. В тот момент, когда давление в манжетке сравняется с минимальным давлением в артерии, ток крови станет линейным и тоны перестанут выслушиваться.
Давление, при котором перестают выслушиваться сосудистые тоны, называется диастолическим артериальным давлением.
При измерении больной находится в положении лежа или сидя. Рука, на которую накладывается манжетка, должна по возможности располагаться на уровне сердца. На среднюю треть плеча накладывают манжетку т. о. чтобы между ней и кожей проходил палец. Прослушивая с помощью фонендоскопа плечевую артерию в локтевом сгибе, отмечают момент появления звуков (по шкале тонометра им будет соответствовать систолическое давление) и их исчезновения (им соответствует диастолическое давление).
Правила ухода
При подозрении на инфаркт больной обязательно должен быть немедленно госпитализирован в стационар, желательно, реанимационное отделение или в блок интенсивной терапии кардиологического отделения.
Соблюдение в течение приблизительно 10 дней строгого постельного режима (отправление физиологических потребностей, кормление, переодевание, мытье больного совершаются только в постели).
-
Ежедневное умывание в кровати в первые дни производится медицинской сестрой. Позднее, когда больной начинает сидеть, он может это делать сам с по-, мощью медицинской сестры или санитарки, или родственников, которые подают соответствующие принадлежности.
Профилактика пролежней и других осложнений длительного постельного режима.
-
Необходимо следить за состоянием кожных покровов, особенно у тяжелобольных, длительно находящихся на постельном режиме. Рекомендуются периодические обтирания туалетной водой, камфорным спиртом или одеколоном. Особое внимание уделяется больным, находящимся в бессознательном состоянии.
Соблюдение диеты № 10 с. Легкоусвояемая пища. Отказ от продуктов, вызывающих метеоризм (капуста, черный хлеб, квас). Кормление больного дробное, небольшими порциями, не реже 4 раз в сутки. Пища с пониженной энергетической ценностью (1400-1500 ккал в сутки). Рекомендуются овощи и фрукты. При отеках количество жидкости ограничивается. Последняя еда не позднее, чем за 3 часа до ночного сна.
Больной не должен совершать резких движений.
Больной не должен волноваться и раздражаться.
Больной не должен напрягаться.
Когда врач разрешит садиться в кровати, необходимо помогать больному делать это плавно, без резких движений. Можно использовать кроватную опору для помощи больному при усаживании в кровати.
Садиться и вставать в первые дни больной должен в присутствии ухаживающего.
Контроль за артериальным давлением и пульсом так часто, как обозначит врач, но не реже, чем 3 раза в день в течение первых 10 дней.
Контроль за частотой стула больного.
-
Особое внимание следует уделять регулированию физиологических отправлений. У большинства больных в связи с изменением двигательного режима, характера пищи и применением ряда медикаментов (морфин и др.) наблюдается склонность к запорам. В этих случаях акт дефекации, проводимый в горизонтальном положении на подкладном судне, превращается в тяжелое испытание для больного; значительное физическое напряжение и сопутствующие отрицательные психологические моменты могут пагубно сказаться на состояний. Так, некоторые клиницисты склонны связывать случаи внезапной смерти больных острым ИМ в период дефекации с рефлекторными влияниями на функцию сердца по типу пробы Вальсальвы.
Представляются вполне оправданными попытки как можно раньше позволить больному осуществлять дефекацию в более физиологической позиции. В ряде клиник разрешают пользоваться прикроватным стульчаком уже со 2—3-го дня болезни. Переход с кровати на стульчак и обратно производится с помощью медицинского персонала. В любом случае, разрешено ли с первых дней болезни использовать прикроватный стульчак или подкладное судно, стараются оживить перистальтику кишечника, способствовать его опорожнению. С этой целью назначают слабительные средства (крушина, фенолфталеин, вазелиновое или растительное масло, александрийский лист и пр.), очистительные клизмы, рекомендуют чернослив, курагу, мед (1 столовую ложку меда запивают утром натощак стаканом воды комнатной температуры). Благотворное действие оказывают и официальные глицериновые свечи. При необходимости можно комбинировать эти средства) Следует считать правилом, что стул должен быть у больного не реже одного раза в 2 сут.