Патофизиология и этиология инсульта
Патофизиология ишемического инсульта
После прекращения кровоснабжения, которое следует за окклюзией или гипоперфузией мозгового сосуда, на участке, пораженном инфарктом, в течение нескольких минут происходит отмирание нейронов. Участок вокруг некротического очага, называемый ишемической полутенью (ishemic penumbra), содержит мозговые ткани с нарушенными функциями, хотя всё ещё жизнеспособные, которые снабжаются кровью колатеоальными сосудами. Этот участок может стать инфарктным в связи с вторичным поражением нейронов, вызванным цепью биохимических реакций, – являющихся результатом влияния цитотоксических и экзотоксических факторов (ишемический каскад).
Этиология инсульта
Хотя во всех случаях в пораженном инсультом мозгу протекают одни и те же биохимические процессы, существует множество разных причин инсульта, которые включают:
· атеросклеротические и атеротромботические стенотические поражения экстракраниальных шейных и крупных базальных мозговых артерий, которые приводят к развитию критической гипоперфузии дистальнее стеноза крупного калибра.
· артерио-артериальная эмболия, вызванная атеро-тромботическими повреждениями внутримозговых сосудов.
· системная эмболия (сердечного происхождения, т.к. искусственные клапаны, фибрилляция предсердий, сердечный тромбоз, дилятационная кардиомиопатия, следствие инфаркта миокарда или внутрисердечные шунты.
· Липогиалиноз малых сосудов, вызывающий микроангиопатические лакунарные повреждения.
Более редко встречающимися причинами являются: расслоение шейной артерии, васкулит или связанный с нарушением свёртываемости крови тромбоз.
Ишемический инсульт ( инфаркт мозга ). Причины ( этиология ), патогенез ишемического инсульта. Клиника ( признаки ), диагностика ишемического инсульта.
Ишемический инсульт возникает в результате частичного или полного прекращения поступления крови в отдельные участки головного мозга по какому-либо из его сосудов.
Этиология, патогенез ишемического инсульта. Выделяют 3 основные группы причин ишемического инсульта.
1. Изменения стенок экстракраниальных и интракраниальных сосудов.
2. Эмболические поражения.
3. Гематологические изменения (Dorndorf W. 1975; Herrschaft H. 1976, и др.).
Наибольшие изменения сосудистой стенки. приводящие к данному заболеванию, наблюдаются при стойкой артериальной гипертензии различного генеза и атеросклерозе, затем следуют артерииты различной этиологии.
Основу эмболических поражений головного мозга (см. также тему ВНЕЗАПНАЯ И КРАТКОВРЕМЕННАЯ ПОТЕРЯ СОЗНАНИЯ) составляет кардиогенная патология: ИБС и различные формы ее проявления (аритмии, ОИМ и др.), и пороки сердца.
Из гематологических осложнений первое место занимают заболевания, вызывающие нарушение реологических свойств крови: эрит-ремия (первичная и вторичная), гиперкоагуляционный синдром.
Клиника ишемического инсульта. Ишемический инсульт чаще возникает у пожилых людей. Наблюдается определенная взаимосвязь с психической и физической перегрузкой. Нередко ишемический инсульт развивается постепенно в течение нескольких часов и даже дней, может возникнуть во время сна.
Типичные предвестники инсульта. головокружение, кратковременное расстройство сознания, потемнение в глазах, общая слабость, преходящие парестезии конечностей и др.
Особенностью ишемического инсульта является преобладание очаговой симптоматики над общемозговой.
В момент развития ишемического инсульта. а нередко и после него, сознание, как правило, не нарушается, головной боли нет или она слабая, симптомов раздражения мозговых оболочек нет, кожа лица и видимые слизистые оболочки бледные, температура тела нормальная или субфебрильная, ликвор не изменен. Симптомы очагового поражения головного мозга зависят от того, какой сосуд поражен: передняя, средняя или задняя мозговые артерии, позвоночные артерии.
Отдельные виды ишемий локальных бассейнов на первоначальном этапе заболевания не всегда могут быть отдифференцированы друг от друга. В этих случаях диагноз устанавливается ретроспективно.
Диагностика в типичных случаях не вызывает затруднений.
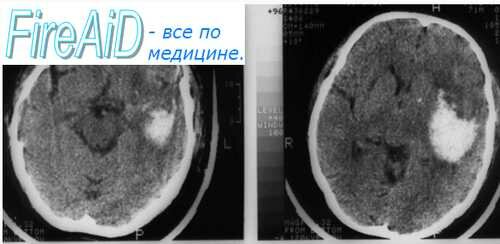
К достоверным методам диагностики ишемического инсульта относятся MPT, KT, церебральная ангиография, люмбальная пункция.
Дифференциальная диагностика проводится с объемными процессами поражения головного мозга, геморрагическим инсультом, менингоэнцефалитом.
Геморрагический инсульт. Причины ( этиология ), патогенез геморрагического инсульта. Клиника ( признаки ), диагностика геморрагического инсульта.
Геморрагический инсульт (синонимы: мозговой удар, апоплексия) определяется как кровоизлияние в мозг.
Этиология геморрагического инсульта. Кровоизлияние в мозг наиболее часто развивается у лип пожилого возраста на фоне стойкой артериальной гипертензии различного генеза: ГБ, заболевание почек, надпочечников, гипофиза, при системных сосудистых заболеваниях (узелковый пе-риартериит. системная красная волчанка) и др.
Патогенез геморрагического инсульта. Стойкая, длительная артериальная гипертензия способствует морфологической перестройке стенки артериальных сосудов, конечным этапом которой является формирование фиб-риноидно-гиалинового некроза. При его наличии возможно образование расслаивающих аневризм, разрыв которых является причиной кровоизлияния в мозг. Как правило, образующаяся внутричерепная гематома начинает постепенно сдавливать окружающие отделы и вызывает перифокальный отек.
В большинстве случаев, по мере увеличения внутриполушарных гематом, происходит их прорыв в желудочковую систему или субарахноидальное пространство (Б. С. Виленский, 1986).
Кровоизлияния диапедезного характера встречаются значительно реже и возникают при лейкозах, гемофилии, уремии, остром коагулонатическом синдроме (Ф. Е. Горбачева, А. А. Скоромен, И. Н. Яхно, 1995).
Клиника геморрагического инсульта. Кровоизлияние возникает, как правило, внезапно, днем. Иногда наблюдаются предшествующие головные боли, головокружение, чувство тяжести в голове, но чаще всего больной внезапно теряет сознание и падает (см. также тему ВНЕЗАПНАЯ И ПРОДОЛЖИТЕЛЬНАЯ ПОТЕРЯ СОЗНАНИЯ). При осмотре обращает на себя внимание багрово-синюшный цвет лица. Дыхание шумное, стридорозное, типа Чейна-Стокса. Пульс замедлен, напряжен, АД часто повышено. Взгляд безучастный, «плавающий». На стороне, противоположной кровоизлиянию, отмечается гемиплегия (поднятая на стороне поражения конечность падает как плеть); в первые часы наблюдается снижение сухожильных рефлексов и мышечного тонуса, а в дальнейшем они повышаются. Часто нарушена функция тазовых органов (в основном — в виде недержания мочи) (Шамансуров Ш. Ш. и др. 1995).
Для геморрагического инсульта характерно наличие очаговой симптоматики.
Вид и проявления очаговой симптоматики зависят от локализации кровоизлияния, величины геморрагического очага, скорости ею возникновения. Очаговая симптоматика обычно сочетается с выраженной общемозговой. Диагностика в типичных случаях не вызывает затруднений.
К достоверным методам диагностики геморрагического инсульта относятся исследование ликвора (примесь крови подтверждает геморрагический инсульт), КТ, церебральная ангиография.
К предположительным методам относятся смещение срединного комплекса при эхоэнцефалоскопии и изменение глазного дна.
Дифференциальная диагностика проводится с остро развивающимся ишемическим инсультом, менингитом, менингоэннефалитом и др.