Дилатационная кардиомиопатия у детей. Причины и признаки дилатационной кардиомиопатии.
Первичная (идиопатическая) дилатационная кардиомиопатия (ДКМП) у детей встречается реже, чем гипертрофическая КМП, характеризуется кардиомегалией и значительной дилатациеи полостей сердца, вплоть до «шарового сердца». Наряду с расширением полостей сердца часто имеется и умеренная гипертрофия стенок желудочков, поэтому масса сердца превышает нормальную в 2—2,5 раза, преобладает гипертрофия стенки ПЖ. Левожелудочковая дилатация встречается наиболее часто и имеет 2 варианта:
— поперечное расширение с увеличением срединного размера ЛЖ и смещением МЖП (поперечный вариант);
— увеличение глубинного размера ЛЖ с умеренным смещением МЖП (продольный вариант).
Диффузная кардиомегалия сочетается с мелко- и крупноочаговым склерозом, который определяется в обоих желудочках сердца и в 2/3 площади предсердий. Отверстия атриовентрикулярных клапанов расширены. В полостях сердца и на клапанах часто наблюдаются тромбы, формирующиеся преимущественно у верхушки ЛЖ, реже ПЖ, ушках ПП и ЛП.
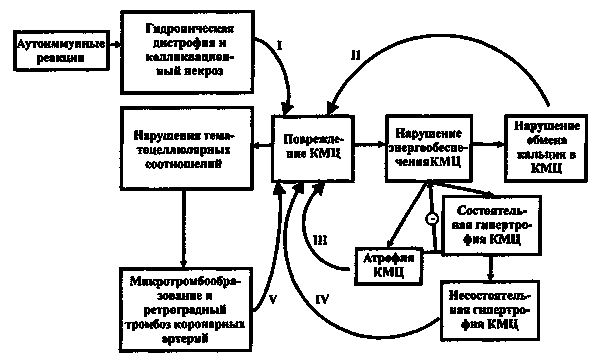
Гистологически при дилатационной кардиомиопатии мышечные клетки содержат гипертрофированные ядра. Выявляется белковая и жировая дистрофия кардиомиоцитов. Существенным признаком ДКМП является интерстициальный и очаговый кардиосклероз, элементы которого имеют различную зрелость, отражают стадию его развития в участках некроза и последующего лизиса кардиомиоцитов, образование тромбов на клапанах, сочетающихся со склерозом и дисфункцией их. Микрососуды расширены, наблюдается набухание и деструкция их эндотелия, очаговая гиперплазия мышечных элементов стенок мелких артерий и артериол, увеличение дистанции «миоциты—капилляры», уменьшение количества капилляров. Имеется снижение активности энергетических, окислительно-восстановительных ферментов и возрастание активности гидролитических ферментов кардиомиоцитов. Наблюдаются атрофия, гипоплазия и деструкция сократительных миофиб-рилл и митохондрий.
Клинические признаки заболевания часто появляются внезапно, в виде симптомов сердечной недостаточности и нарушений ритма. Провоцирующими факторами в периоде новорожденности могут быть тяжелая асфиксия в родах, родовая травма ЦНС, острые респираторные вирусные и бактериальные инфекции. Среди различных нарушений ритма сердца у младенцев с врожденной ДКМП встречается узловая реципрокная тахикардия, как правило, резистентная к медикаментозной терапии.
Диагностика дилатационной кардиомиопатии.
Наибольшее значение в диагностике и оценке тяжести поражения сердца придается методам ЭКГ и эхоКГ.
На эхокардиограмме наблюдается выраженное увеличение объема полостей обоих желудочков. Дилатация полостей желудочков значительно преобладает над степенью утолщения их стенок, особенно резко расширена полость ЛЖ. Определяются умеренная гипертрофия миокарда желудочков, снижение амплитуды движения МЖП, увеличение ЛП, смещение створок атриовентрикулярного клапана и значительное снижение показателей сократительной функции миокарда.
На ЭКГ выявляются признаки. свидетельствующие об увеличении предсердий, гипертрофии ЛЖ разной степени и неспецифические изменения зубца Т.
Рентгенологически определяют кардиомегалию, нередко признаки застоя в сосудах малого круга кровообращения, может выявляться выпот в плевральной полости.
Лечебные мероприятия при первичной дилатационной кардиомиопатии направлены главным образом на улучшение функционального состояния миокарда и уменьшение тяжести нарушения гемодинамики. Важным условием при подборе адекватной терапии является учет особенностей клинических проявлений недостаточности кровообращения.
Для терапии дилатационной кардиомиопатии у новорожденных и младенцев предлагается каптоприл в разовой дозе 1,8 мг/кг массы тела 3 или 4 раза в день. Применение каптоприла в течение 2—3 мес приводит к уменьшению конечно-систолического и конечно-диастолического объемов с незначительным снижением ударного объема левого желудочка.
Прогноз дилатационной кардиомиопатии.
Наибольшая смертность детей с идиопатическим дилатационными кардиомиопатиями происходит в первые 6 мес после рождения.
Прогностически неблагоприятными признаками являются повышение конечно-диастолического давления левого желудочка и появление сочетанных предсердных и желудочковых аритмий.
Прогноз благоприятнее в случае сочетания дилатации полости желудочков с гипертрофией миокарда, чем у больных с изолированной дилатацией только полости желудочков. Это объясняется тем, что наличие сопутствующей компенсаторной гипертрофии миокарда обеспечивает более высокие и длительные функциональные возможности сердца у больных с ДКМП.
Прогноз у младенцев с врожденной дилатационной кардиомиопатией различный: около 45% младенцев выздоравливают, 25% — выживают с формированием дисфункции левого желудочка и около 30% детей умирают. Смерть наступает, как правило, в течение первых 2 мес жизни. По другим данным, выживаемость новорожденных детей с ДКМП более высокая и в течение первого года жизни составляет 79%. Плохой прогноз и высокая смертность связаны с угнетением фракции изгнания и/или более сферической формой левого желудочка.
Уменьшение диастолического объема левого желудочка свидетельствует о начале процесса выздоровления. При положительной динамике течения заболевания восстановление сократительной функции левого желудочка происходит длительно, как правило, около 2 лет.
Имеется описание редкой патологии сердца — изолированной аневризматической дилатации правого предсердия, прогноз при которой не ясен. Диагноз в этом случае устанавливается по наличию изменений тени сердца на рентгенограмме или появлению вторичной сердечной недостаточности в результате предсердной тахикардии. У таких детей наблюдаются неонатальные предсердные эк-страсистолии, узловая тахикардия, которые могут заканчиваться трепетанием предсердия.
Оглавление темы «Блокады и кардиомиопатии у детей.»:
Дилатационная кардиомиопатия у детей лечение
В последние десять лет появились новые взгляды на лечение дилатационной кардиомиопатии у детей. но до сегодняшнего дня терапия по-прежнему остается пока симптоматической. Она основана в основном на профилактике и коррекции основных клинических признаках и проявлениях болезни и его осложнений — таких, как хроническая сердечная недостаточность, нарушения ритма сердца, тромбоэмболия.
Немедикаментозные методы лечения
Из немедикаментозных методов лечения врачи рекомендуют гибкий график физической активности с ее ограничением, который соответствует нарушениям функционального состояния ребенка. Уменьшение преднагрузки также имеет большое значение засчет ограничения употребления жидкости и соли в пищу.
Медикаментозные методы лечения
Основываясь на главных механизмах сердечной недостаточности. врачи назначают в качестве медикаментозных средств лечения дилатационной кардиомиопатии у детей диуретики и вазодилататоры группы ингибиторов АПФ, например — Каптоприл и Эналаприл.
Назначаются также кардиотонические препараты — Дитоксин — для лечения значительной дилатации миокарда у больных с синусовым ритмом.
Иногда применяют антиаритмическую терапию, учитывая, что эти препараты дают отрицательный инотропный эффект.
В последнее время все чаще применяется лечение бета-адреноблокаторами (начиная с минимальных доз).
Метаболические изменения в миокарде обуславливают применение больными дилатационной кардиомиопатией препаратов, которые улучшают метаболизм больного миокарда, то есть препараты Милдронат, Неотон, Картинин, а также поливитамины.
Хирургическое лечение также применяется у детей с сердечной недостаточностью. К такому лечению относятся:
- хирургическая коррекция клапанной патологии;
- ресинхронизирующая терапия сердечной деятельности;
- устройства механической поддержки кровообращения;
- трансплантация сердца.
Самые интересные новости
Кардиомиопатии у детей. Клиника, диагностика, лечение
Классификация кардиомиопатий:
1) дилатационные (ДКМП);
2) гипертрофические (ГКМП);
3) рестриктивные (РКМП);
4) аритмогенная правого желудочка (АКМП).
1. Дилатационная кардиомиопатия
Дилатационная КМП представляет собой резкое расширение полости желудочков, особенно левого.
Клинические проявления. В любом возрасте, у любого пола (чаще у мужчин), признаки сердечной недостаточности (до тотальной), снижение АД, расширение границ сердца, кардиомегалия Аускультативно: глухость I тона на верхушке, раздвоение, ритм галопа. Органы дыхания: тимпанит или притупление справа, слева – мелкопузырчатые влажные хрипы.
Диагностика. ЭКГ—тахикардия, аритмия, появление зубца R и («—») зубца Т; ФКГ – I тон ослаблен, систолический, про-тодиастолический шум; ЭхоКГ – дилатация всех отделов сердца, ЭхоКГ – дилатация полости левого желудочка (КДДлж = 56 мм), снижение сократительной способности миокарда (фр. выброса 0,34), ЭхоКГ – симметричная гипертрофия миокарда Тзспж = =Тмжп = 28, митральная регургитация. Лечение.
2. Блокаторы рецепторов к ангиотензину-2 (козаан, диован).
4. ?-адреноблокаторы (карведиол).
5. Антиагреганты, антикоагулянты. II. Хирургическое.
2. Гипертрофическая кардиомиопатия
Гипертрофическая КМП выражена гипертрофией левого желудочка и межжелудочковой перегородки.
Клинические проявления. Чаще у мальчиков, есть семейные формы, одышка, боль в сердце, расширение границ сердца, ослабление I тона на верхушке, акцент II тона над легочной артерией, изменчивый систолодиастолический шум по левому краю грудины, развитие сердечно-сосудистой недостаточности по левожелу-дочковому типу.
Диагностика. ЭКГ – признаки гипертрофии левого предсердия и левого желудочка; зубец Q изменен во отв. V4. ЭхоКГ – утолщение межжелудочковой перегородки, снижение объема левого желудочка. Рентгенологическое исследование органов грудной клетки – зависит от размеров сердца, смещения митрального клапана вперед.
Карнитиновая КМП.
Гипертрофия желудочков: КДДлж = 65 мм, атриомегалия, ФВ = 0,2, митральная регургитация 2—3-й степеней. Лечение. Хирургическое – септальная миоэктомия.
1. Протезирование клапанов – двухкамерная постоянная стимуляция.
2. Консервативное:
1) ограничение физической нагрузки;
2) диета с ограничением соли и воды;
3) ?-адреноблокаторы;
4) блокаторы Ca-каналов;
5) антиаритмики других групп;
6) ингибиторы АПФ.
Сердечные гликозиды при ГКМП противопоказаны.
3. Рестриктивная кардиомиопатия
Рестриктивная КМП связана с уменьшением растяжимости стенок желудочков с проявлением признаков гиподиастолиии и симптомов застоя в большом и малом круге кровообращения.
Первичная миокардиальная (изолированное поражение миокарда, аналогично как при ДКМП).
Эндомиокардиальная (утолщение эндокарда и инфильтративные некротические и инфильтративные изменения в миокарде).
1. Гиперэозинофильный париетальный фибропластический эндокардит Лефлера.
2. Эндомиокардиальный фиброз (Болезнь Девиса). Стадии.
I. Некротическая.
II. Тромботическая.
III. Фибротическая: на ЭКГ – снижение вольтажа зубцов, нарушение процессов проведения и возбуждения, изменение конечной части желудочкового комплекса.
При УЗИ обнаруживают дилатацию полостей сердца, снижение сократительной способности миокарда. На рентгенограмме определяют увеличенные размеры сердца или его отделов.
Аритмогенная КМП правого желудочка. Клиника: желудочковые экстрасистолы, пароксизмальная тахикардия.
Кардиомиопатии при митохондриальной патологии. К ним относятся следующие:
1) синдром Кернса-Сейра;
2) синдром MELAS;
3) синдром MERRF;
1) инфантильный соматотип (3–5 центиль);
3) снижение толерантности к физической нагрузке;
4) нарушения зрения (птоз), слуха;
5) инсультоподобные эпизоды;
6) периодическая нейтропения;
7) стойкое увеличение печени;
8) высокий уровень лактата и пирувата;
9) повышение экскреции органических кислот;
10) снижение содержания карнитина крови – ацидоз.
2. Кардиальные:
1) нарушения проводящей системы сердца злокачественные, желудочковые аритмии характерны для детей раннего возраста;
2) сочетание ГКМП, ДКМП, фиброэластоза;
3) выявление ГКМП в раннем возрасте;
4) семейный характер заболевания;
5) гигантские зубцы Т на ЭКГ в левых грудных отведениях.
Синдром Кернса-Сейра. Дебют к 20–30 годам. Симптомы: КМП с развитием полной атриовентрикулярной блокады, возможно формирование ГКПМ и ДКМП, офтальмоплегия с птозом, ретинопатия, задержка физического и полового развития, вальгусная девиация стопы, мозжечковая атаксия.
Синдром MELAS (митохондриальная миопатия-энцефалопатия-лактат ацидоз, инсультоподобные эпизоды). Дебют между 6 и 10 годами. Симптомы: судороги, головная боль, рвота, анорексия, де-менция.
Синдром МЕRRF (миоклонус-эпилепсия и инфаркт мозга, RRF-волокна). Дебют – от 3-х до 63-х лет. Симптомы: миоклонус-эпилепсия, атаксия, деменция (из-за множественных инфарктов мозга), потеря слуха, мышечная слабость, ГКМП.
Синдром Барта. Дебют в 5–7 месяцев жизни. Симптомы: вес и рост на 3–5 центиля, задержка роста; отставание костного возраста на 1–2 года; скелетная миопатия; нейтропения; ГКМП, ДКМП.
Карнитиновая КМП. Дебют в 3–5 месяцев. Часто внезапная смерть из-за метаболического стресса. Симптомы: гипертрофия миокарда с дилатацией полости левого желудочка, фиброэластоз эндокарда, ЭКГ-гигантские зубцы Т (выше R) в левых грудных отведениях.
Гистиоцитарная КМП (дефицит цитохрома-В). Дебют – в 3 недели – 1 год. Чаще у девочек. Несмотря на лечение, погибают. Симптомы: тахиаритмии, фибрилляции желудочков, гипертрофия миокарда с дилатацией полости левого желудочка, фиброэластоз сердца.
КМП при дефиците П-комплекса цепи дыхательных ферментов. Дебют – после 9 лет. Симптомы: офтальмоплегия, энцефаломио-патия, атаксия, миоклонические подергивания, вторичный дефицит карнитина, лактат-ацидоз, ГКМП, ДКМП, АКМП.