Васкулит
Определение и патогенез. Клинико-патологический процесс, характеризующийся воспалением и повреждением кровеносных сосудов, сужением их просвета и, в результате, ишемией. Клинические проявления ишемии зависят от величины и локализации сосуда. Может быть первичным или единственным проявлением заболевания, или вторичным, т.е. проявлением другой болезни.
Большинство синдромов васкулита опосредованы в целом или частично иммунными механизмами.
Классификация
Системный некротизирующий васкулит
1. Классический узелковый полиартериит: вовлечены мелкие и среднего размера мышечные артерии, особенно их окончания; обычно вовлечены в процесс почки, сердце, печень, ЖКТ, периферические нервы, кожа; легкие, как правило, не затронуты.
2. Аллергический ангиит и гранулематоз (болезнь Хурга — Штраусса): гра-нулематозный васкулит различных систем внутренних органов, особенно поражает легкие; подобен узелковому полиартерииту, но отличается от него большей частотой вовлечения легких и сосудов различных размеров и типов; характеризуется эозинофилией и сочетанием с тяжелой бронхиальной астмой.
5. Синдром перекрестного полиангиита: объединяет признаки узелкового полиартериита, аллергического ангиита и гранулематоза, проявляется мелкососудистым гиперчувствительным васкулитом.
Аллергический васкулит — гетерогенная группа нарушений; характерно вовлечение в процесс мелких сосудов; обычно преобладает поражение кожи.
Экзогенные стимулы, доказанные или подозреваемые
- Пурпура Шенлейна — Геноха.
- Сывороточная болезнь и реакции, подобные сывороточной болезни.
- Лекарственный васкулит.
- Васкулит, ассоциируемый с инфекционными заболеваниями.
Возможное вовлечение эндогенных антигенов
- Васкулит, связанный с новообразованиями.
- Васкулит, связанный с ДБСТ.
- Васкулит, связанный с другими заболеваниями.
- Васкулит, связанный с врожденной недостаточностью системы комплемента.
Гранулематоз Вегенера — гранулематозный васкулит верхних и нижних дыхательных путей, сочетающийся с гломерулонефритом; характеризуется застоем в околоносовых пазухах и болью, гнойными или кровянистыми выделениями из носа. Изъязвление слизистой оболочки, перфорация носовой перегородки и деструкция хрящевой ткани ведут к седлообразной деформации носа. Поражение легких может протекать бессимптомно или проявляется кашлем, кровохарканьем или одышкой; кроме того, могут быть затронуты глазные яблоки; поражение почек часто заканчивается летальным исходом.
Гигантоклеточный артериит
1. Височный артериит — это воспаление средних и крупных артерий; обычно вовлечена височная артерия, но может развиться и системное поражение; главные проявления: лихорадка, высокая СОЭ, анемия, мышечно-скелетные симптомы (ревматическая полимиалгия), внезапная слепота; для предотвращения глазных осложнений необходима терапия глюкокортикоидами.
2. Артериит Такаясу (болезнь отсутствия пульса) — васкулит средних и крупных артерий, с поражением дуги аорты и ее ветвей; наиболее типичен для молодых женщин; проявляется воспалительными или ишемическими симптомами в области рук и шеи, характерны системные воспалительные проявления и аортальная ре-гургитация.
Смешанные васкулитные синдромы
- Синдром слизисто-кожного лимфатического узла (болезнь Кавасаки).
- Изолированный васкулит ЦНС.
- Облитерирующий тромбангиит (болезнь Бюргера).
- Синдром Бехчета.
- Синдром Когана.
- Узловатая эритема.
- Erythema elevatuin diutinum.
- Болезнь Илза.
Диагностика:
• Анамнез и физическое обследование, специальное изучение ишемических и системных воспалительных проявлений.
• Общий анализ крови, СОЭ, биохимическое исследование сыворотки крови, общий анализ мочи, ЭКГ.
• Количественный анализ иммуноглобулинов в сыворотке крови.
• AHA, РФ, пробы на сифилис, определение антигена гепатита В; антител, иммунных комплексов, комплемента.
• Антинейтрофильные цитоплазматические аутоантитела могут быть обнаружены у больных гранулематозом Вегенера.
• Рентгенологическое исследование, включая при необходимости ангиографию пораженных органов.
• Биопсия пораженного органа.
Лечение васкулита
Как только установлен диагноз, может возникнуть необходимость лечения глюкокортикоидами и (или) цитостатиками. Цитостатики особенно важны в лечении
Таблица 125-1 Тактика лечения больного васкулитом
1. Классифицировать синдром. Специфический ли это синдром (т. е. грануле-матоз Вегенера, темпоральный артериит и т.д.)
2. Если синдром вызван каким-либо заболеванием или известным антигеном, лечат находящееся в основе заболевание или, при возможности, удаляют антиген.
3. Определяют активность заболевания.
4. Назначают лечение соответствующими препаратами (например, глюкокор-тикоиды и циклофосфамид при гранулематозе Вегенера).
5. По возможности, избегают иммуносупрессивной терапии (глюкокортико-иды или цитостатики) при заболеваниях, редко вызывающих необратимую дисфункцию внутренних органов (например, при хроническом изолированном кожном васкулите).
6. Назначают глюкокортикоиды больным системным васкулитом. Добавляют цитостатик (циклофосфамид) при отсутствии адекватного ответа или если выявлена гистологическая реакция только на цитостатики, как при гранулематозе Вегенера (см. 4).
7. Следует знать токсические и побочные эффекты применяемых препаратов.
8. Постоянно пытаются перевести лечение глюкокортикоидами на альтернирующий режим и прекратить их прием, когда представится возможность. При использовании цитостатиков уменьшают дозу и прекращают прием препарата так быстро, как только возможно, при ремиссии заболевания.
9. Применяют альтернативные препараты в случаях, определяемых клинической ситуацией, при отсутствии реакции на медикаменты или возникновении неприемлемых побочных эффектов.
Источник: Fauci A. S. Table 291-6, HPIM-13, р.1679.
синдромов с вовлечением органов, нарушение функций которых представляет угрозу для жизни (гранулематоз Вегенера, узелковый полиартериит, аллергический ангиит и гранулематоз, а также изолированный васкулит ЦНС). Монотерапия глюкокортикоидами может быть эффективна при височном артериите и артериите Та-каясу. Некоторые синдромы с вовлечением в процесс мелких сосудов могут быть особенно резистентны к лечению.
Эффективные препараты:
Преднизон 1 мг/кг в день исходно с последующим снижением дозы.
Циклофосфамид 2 мг/кг в день, дозу регулируют так, чтобы избежать тяжелой лейкопении. Пульс-терапия циклофосфамидом (1 г/м 2 в месяц) может быть полезной у больных, не переносящих длительный прием препарата.
Азатиоприн 2 мг/кг в день, дозу регулируют так, чтобы избежать тяжелой лейкопении; применяют, когда побочные эффекты вынуждают прекратить прием цик-лофосфамида.
Метотрексат до 25 мг в неделю — больным гранулематозом Вегенера, которые не переносят циклофосфамид.
Плазмаферез играет вспомогательную роль в лечении, когда проявления заболевания не устраняются перечисленными средствами.
Некротизирующий васкулит
Некротизирующий васкулит встречается редко, он связан с воспалением стенок кровеносных сосудов. Некротизирующий васкулит обычно протекает с:
- Узелковым периартериитом
- Ревматоидным артритом
- Склеродермией
- Системной красной волчанкой
- Гранулематозом Вегенера
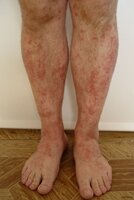
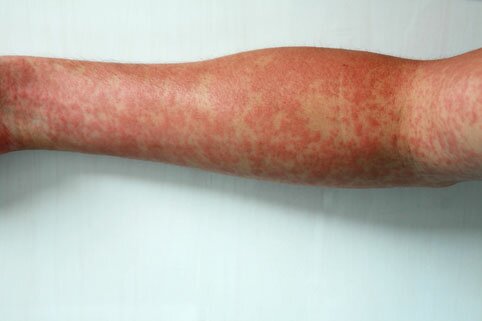
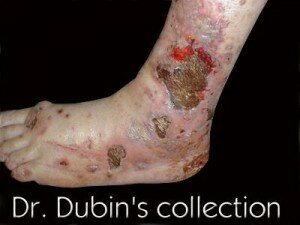 Очень редко встречается у детей. Причина воспаления неизвестна. Состояние, скорее всего, связано с аутоиммунными факторами. Стенка кровеносного сосуда может утолщаться, или умереть (стать некротической ). Кровеносный сосуд может закрыться, прервав поток крови к тканям. Отсутствие кровотока приведет к некрозу тканей. Некротизирующий васкулит может влиять на кровеносные сосуды в организме. Таким образом, это может вызвать проблемы с кожей или органами тела.
Очень редко встречается у детей. Причина воспаления неизвестна. Состояние, скорее всего, связано с аутоиммунными факторами. Стенка кровеносного сосуда может утолщаться, или умереть (стать некротической ). Кровеносный сосуд может закрыться, прервав поток крови к тканям. Отсутствие кровотока приведет к некрозу тканей. Некротизирующий васкулит может влиять на кровеносные сосуды в организме. Таким образом, это может вызвать проблемы с кожей или органами тела.
Лихорадка, озноб, усталость, потеря веса могут быть симптомами в первую очередь. Тем не менее, симптомы могут быть практически в любой части тела.
Кожа:
- Аномальная ткань кожи (поражения)
- Папулы (маленькие, твердые поражения)
- Красный цвет кожи
- Пальцы меняют цвет (синие пальцы рук или ног)
- Смерть ткани из-за недостатка кислорода
- Боль или болезненные ощущения
- Покраснение кожи
- Раны (язвы), которые не заживают
Мышцы и суставы:
- Боль в суставах
- Боль в ногах
- Мышечные сокращения
- Истощение от мышц
Мозг и нервная система:
- Боль, онемение , покалывание в руке, ноге или в других частях тела
- Слабость руки, ноги или других частей тела
- Трудности глотания
- Нарушение речи
Другие симптомы включают в себя:
- Боль в животе
- Кровь в моче или в стуле
- Болезненные менструации
- Охриплость или изменение голоса
- Симптомы, связанные с повреждением артерии (коронарные артерии)
Врач выполнит физический осмотр. Тесты нервной системы (неврологические) могут показать признаки повреждения нерва.
Тесты, которые можно сделать, включают:
- Биопсия мышц, органов, тканей или нервов
- Рентгенограмма грудной клетки
- С-реактивный белок
- Скорость оседания
- Анализ мочи
- Тест на гепатит
- Анализ крови на антитела против нейтрофилов (ANCA антитела)
Кортикостероиды (даются в низких дозах) или другие препараты, которые подавляют иммунную систему могут уменьшить воспаление кровеносных сосудов. Исход зависит от расположения васкулита и тяжести повреждения тканей.
Возможные осложнения
- Постоянное повреждение структуры или функции пораженного участка
- Вторичные инфекции от некротических тканей
Чрезвычайная симптомы включают в себя:
- Изменение размера зрачка
- Потеря функции рук, ног или других частей тела
- Проблемы с речью Слабость
Неинфекционный некротизирующий гранулематоз (гранулематоз Вегенера)
Гранулематозно-некротизирующий системный васкулит — это гранулематозное воспаление респираторного тракта и некротизирующий васкулит, поражающий мелкие и средние сосуды и в ряде случаев сочетающийся с с некротическим гломерулонефритом. В стенке артерий и периваскулярном пространстве имеется гранулематозное воспаление. Болеют одинаково часто и мужчины, и женщины в возрасте около 40 лет.
Этиология и патогенез
Этиология неизвестна. Провоцирующим фактором являются респираторные заболевания, охлаждение, травма, лекарственная непереносимость. Предполагается участие вирусов (ЦМВ, ВЭБ). Выявлена связь рецидивов с персистенцией Staphylococcus aureus в носоглотке. Системный характер васкулита, наличие обширных гранулематозных реакций по типу некротизирующих гранулем в верхних дыхательных путях позволяет предполагать аутоиммунный механизм развития васкулита. В связи с определением повышенного содержания сывороточных и секреторных IgA и IgE и обнаружением антиглобулинов в высоких титрах (включая ревматоидные факторы) большое значение в развитии заболевания придают нарушению гуморального звена иммунитета.
В последние годы описаны антинейтрофильные цитоплазматические антитела 7sIgG класса, однако их патогенетическая роль изучена недостаточно. Большее значение придается обнаружению циркулирующих и фиксированных (в очагах поражения) иммунных комплексов, отмечаемых с большим постоянством субэпителиально на базальных мембранах клубочков почек. Имеется также достаточно оснований для обсуждения патогенетического значения частичного дефицита клеточно-опосредованного иммунитета и нарушений коагуляции.
Иммуногенетическими маркерами заболевания являются антигены HLA-B7, В8, DR2, DQ-W7. Большую патогенетическую роль играют антинейтрофильные цитоплазматические антитела, реагирующие с протеиназой-3 цитоплазмы нейтрофилов.
Клиника
Общие проявления — лихорадка, слабость, снижение массы тела, артралгии, миалгии, реже артриты.
Поражение кожи проявляется геморрагическими высыпаниями с дальнейшим формированием некротических элементов.
Поражение глаз характеризуется развитием эписклерита, образованием орбитальной гранулемы с экзофтальмом, ишемией зрительного нерва и снижением зрения вплоть до слепоты.
Поражение верхних дыхательных путей наблюдается у 90% больных и проявляется упорным ринитом с гнойно-геморрагическим отделяемым, образованием язв слизистой оболочки носа, перфорацией носовой перегородки, седловидной деформацией носа. Поражаются также трахея, гортань, уши, придаточные пазухи носа. В этих органах также развиваются некротические изменения. Часто наблюдается язвенный стоматит.
Поражение легких развивается у 3/4 больных, проявляется формированием инфильтратов, которые могут распадаться и образовывать полости. Больных беспокоит кашель, кровохарканье. Иногда наблюдается плеврит.
Поражение почек заключается в развитии гломерулонефрита и проявляется протеинурией, гематурией, нарушением функциональной способности почек. Гломерулонефрит может принимать злокачественное (быстро прогрессирующее) течение.
Поражение нервной системы обычно проявляется асимметричной полинейропатией.
Выделяют две формы заболевания — локализованную и генерализованную.
При локализованной форме поражаются преимущественно верхние дыхательные пути: характерны затрудненное носовое дыхание, упорный насморк с неприятным запахом, скопление кровянистых корок в носу, носовые кровотечения, осиплость голоса, возможны артралгии, миалгии.
При генерализованной форме имеют место лихорадка различной степени выраженности, суставно-мышечные боли, полиморфные сыпи и геморрагии, надсадный приступообразный кашель с гнойно-кровянистой мокротой, картина пневмонии с наклонностью к абсцедированию и появлению плеврального выпота, нарастание легочно-сердечной недостаточности, симптомы поражения почек (протеинурия, гематурия, почечная недостаточность), анемия, нейтрофильный лейкоцитоз, увеличенная СОЭ.
В течении заболевания выделяют четыре стадии.
- I — риногенный гранулематоз (гнойно-некротический, язвенно-некротический риносинусит, назофарингит, ларингит, деструкция костной и хрящевой перегородки носа, глазницы);
- II — легочная стадия — распространение процесса на легочную ткань;
- III — генерализованное поражение — изменение дыхательных путей, легких, почек, сердечно-сосудистой системы, желудочно-кишечного тракта (афтозный стоматит, глоссит, диспептические расстройства);
- IV — терминальная стадия — почечная и легочно-сердечная недостаточность, приводящая к гибели больного в течение года от начала болезни.
Диагностика
Лабораторные данные не специфичны. Определяется нормохромная анемия, тромбоцитоз, увеличение СОЭ; микрогематурия, протеинурия, увеличение содержания γ-глобулина, С-реактивный белок, при поражении почек увеличивается содержание креатинина, мочевины, повышается содержание серомукоида, фибрина, гаптоглобина, определяются антигены HLA В7, В8, DR2, DQW7; нередко выявляются РФ, АНФ, снижено содержание комплемента; у 50-99% больных обнаруживаются антинейтрофильные цитоплазматические антитела (антитела к протеиназе-3 цитоплазмы).
Рентгенологическое исследование легких позволяет выявить инфильтраты, часто с распадом и образованием полостей. В ряде случаев определяется жидкость в плевральной полости.
Биопсия пораженной слизистой оболочки носа или придаточных пазух, других патологически измененных тканей устанавливает сочетание признаков некротизирующего васкулита и гранулематозного воспаления.
Диагностические критерии гранулематоза Вегенера (Leavitt, Fauci, Block)