Скачать:
I. Введение………………………………………………. 3
II. Головной мозг как орган позвоночных……………….5
2.1 Кровоснабжение головного мозга…………………….6
2.2 Клетки мозга……………………………………………7
2.3 Основные части головного мозга………………. 7
2.4 Исследования мозга………………………………. 11
III. Инсульт………………………………………………..12
3.1 Понятие и виды инсульта…………………………….12
3.2 Причины возникновения инсульта…………………..14
3.3 Симптомы инсульта…………………………………..15
3.4 Первая помощь при инсульте………………………..15
IV. Заключение……………………………………………17
Введение
Головной мозг — главный отдел центральной нервной системы, который отвечает за все процессы, происходящие в организме. Нарушения функционирования головного мозга ведут к нарушениям работы всего организма, а нередко и к его гибели. И в своей работе я бы хотела остановиться на проблеме одного из тяжелейших и опасных поражений центральной нервной системы – инсульте.
Первым упоминанием об инсульте служат описания, сделанные Гиппократом в 460-х годах до н. э.. в которых говорится о случае потери сознания в результате заболевания головного мозга .В дальнейшем Гален описал симптомы, которые начинаются с внезапной потери сознания, и обозначил их термином «apoplexy», то есть удар. С тех пор термин «апоплексия» достаточно прочно и надолго входит в медицину, обозначая при этом инсульт. Уильям Гарвей в 1628 году изучил, как движется кровь в организме, и определил функцию сердца как насосную, описав процесс циркуляции крови. Эти знания заложили основу изучения причин возникновения инсульта и роли сосудов в этом процессе.
Инсульт в настоящее время является одной из основных причин инвалидизации населения. Инвалидами становятся 70—80% выживших после инсульта, причем примерно 20—30% из них нуждаются в постоянном постороннем уходе. Ежегодно в мире церебральный инсульт переносят около 6 млн человек, а в России более 450 тыс. то есть каждые 1,5 минуты у кого-то из россиян развивается это заболевание. В крупных мегаполисах России количество острых инсультов составляет от 100 до 120 в сутки.
В Российской Федерации тяжелой инвалидности у перенесших инсульт способствуют малое количество экстренно госпитализированных больных (не превышают 15—30%), отсутствие палат интенсивной терапии в неврологических отделениях многих стационаров. Недостаточно учитывается необходимость активной реабилитации больных (в реабилитационные отделения и центры переводятся лишь 15—20% перенесших инсульт).
Летальность у больных с инсультами во многом зависит от условий лечения в остром периоде. Ранняя 30-дневная летальность после инсульта составляет 35%. В стационарах летальность составляет 24%, а у лечившихся дома — 43%. В течение года умирает около 50% больных.
В целом инсульт занимает второе место среди причин смерти (после острых заболеваний сердца), причем она выше у мужчин, чем у женщин. В начале XXI века в России отмечена тенденция к снижению ежегодной смертности вследствие инсульта, однако в других странах (в США и Западной Европе) она более существенна в связи с активным лечением артериальной гипертензии и снижением потребления продуктов с высоким содержанием холестерина.
Но прежде чем перейти к описанию инсульта, следует понять что же собой представляет головной мозг и каковы его функции, с этого я и решила начать свою работу.
Лакунарные инсульты
Небольшие инфаркты в глубине ГМ (некорковые) или ствола ГМ (табл. 26-5) в результате окклюзии пенетрирующих ветвей мозговых артерий. Размеры инфарктов от 3 до 20 мм (на КТ видны только достаточно большие, лучше улавливаются инфаркты в белом веществе).
Небольшие (3-7 мм) лакуны могут быть вызваны липогиалинозом (васкулопатия в результате гипертонии) артерий хроническое прогрессивное нарастание неврологических нарушений с одним или несколькими эпизодами гемипареза. Приводят к инвалидизации, дизартрии, походке мелкими шажками, нарушению баланса, недержанию мочи, псевдобульбарным симптомам деменции. Многие симптомы вероятно связаны с ГЦФ нормального давления (не распознанной вначале).
Табл. 26-5. Типичная локализация лакунарных инсультов
• таламус
• мост
• внутренняя капсула (ВК)
• белое вещество мозговых извилин
Лакунарные синдромы
Основные синдромы :
1. НМК или ТИА с изолированным нарушением чувствительности (наиболее частое проявление лакунарного инсульта): обычно изолированное одностороннее онемение лица, руки и ноги. Только 10% ТИА переходят в НМК. Лакуна находится в чувствительной (задневентральной) части таламуса > плохо определяются на КТ. Синдром Дежерин-Русси – редкий таламический болевой синдром, который может сформироваться позднее
изолированный двигательный гемипарез (2-ая по частоте форма): односторонний чисто двигательный дефицит мышц лица, руки и ноги без чувствительных нарушений, гомонимной гемианопсии и т.д. Лакуна находится в заднем колене ВК или в нижней части основания моста, где происходит объединение кортико-спинальных трактов или же редко в средней части ножки мозга
3. атаксический гемипарез: контрлатеральный изолированный двигательный гемипарез + мозжечковая атаксия пораженных конечностей (если в них возможны движения). Лакуна находится в основании моста в месте соединения верхней a и нижних b > возможны дизартрия, нистагм и заваливание в одну сторону. Разная выраженность на лице, руке и ноге возможно связана с тем, что кортико-спинальные волокна разделены ядрами моста (в отличие от их компактного расположения в пирамидах и ножках)
A. вариант: дизратрия и синдром неловкости в руке: поражение может иметь такую же локализацию или быть в колене ВК. Может напоминать корковый инфаркт, но при последнем должно быть онемение губ
4. изолированный двигательный гемипарез, не затрагивающий лица: лакуна находится в пирамиде продолговатого мозга; в начале может быть вертиго и нистагм (приближается к латеральному синдрому продолговатого мозга)
A. вариант: таламическая деменция: центральная часть одного таламуса + прилежащая субталамическая область > абулия, нарушение памяти + частичный синдром Горнера (миоз + ангидроз)
5. мезенцефало-таламический синдром: «эмболия верхушки основной артерии». Паралич III-го ЧМН, синдром Парино и абулия, мжет быть амнезия. Инфаркт обычно двусторонний и имеет бабочкообразную форму
6. синдром Вебера: паралич III-го ЧМН с контрлатеральным изолированным двигательным гемипарезом (без чувствительных нарушений). Обычно в результате окклюзии межножковых ветвей ОА > инфаркт центральной части среднего мозга с повреждением ножки мозга и исходящих волокон III-го ЧМН.
Также может быть вызван АА в области бифуркации ОА или в месте отхождения ВМА
7. изолированный двигательный гемипарез с перекрестным параличом VI-го ЧМН: лакуна располагается парамедианно в нижней части моста
8. мозжечковая атаксия с перекрестным параличом III-го ЧМН (синдром Клода): лакуна находится в зубчато-красноядерном тракте (верхняя ножка мозжечка)
9. гемибаллизм: классически инфаркт или кровоизлияние в субталамическом полулунном ядре Льюиса
10. латеральный синдром продолговатого мозга: см. ниже
11. синдром «заключенного в себе»: двусторонний изолированный двигательный гемипарез в результате инфаркта в области ВК, моста, пирамид или (редко) ножек мозга
Латеральный синдром продолговатого мозга
Т.н. синдром Валленберга или синдром ЗНМА. Классически связывают с окклюзией ЗНМА, но в 80-85% случаев также оказывается вовлеченной и ВА. Нет ни одного описания возникновения этого синдрома при стволовом кровоизлиянии. Обычно имеет место острое начало. Клинические проявления см. табл. 26-6 (NB: отсутствуют признаки поражения пирамидных трактов и чувствительные нарушения). Локализацию поражения и структуры продолговатого мозга см. рис. 26-1.
Табл. 26-6.
Признаки латерального синдрома продолговатого мозга
(с.547)
Мозговой инсульт
Инсульт — острое нарушение мозгового кровообращения.
Причины мозгового инсульта
Наиболее частыми причинами инсультов являются гипертоническая болезнь и атеросклероз. Среди более редких причин можно отметить пороки сердца, инфаркт миокарда, врожденные аномалии сосудов мозга (аневризмы), геморрагические синдромы и воспаления артерий. Диабет с его осложнениями в виде поражения сосудов также является фактором риска для развития инсульта.
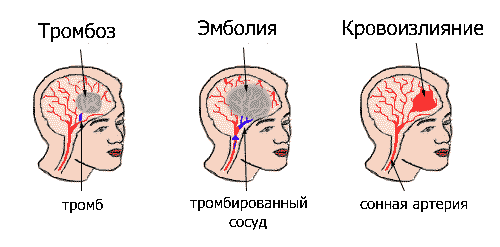
В зависимости от характера сосудистых нарушений инсульты делятся на:
- преходящие нарушения мозгового кровообращения,
- неэмболический инфаркт мозга,
- эмболический инфаркт мозга,
- кровоизлияние в мозг,
- оболочечные кровоизлияния.
Преходящее нарушение мозгового кровообращения
Преходящее нарушение мозгового кровообращения — это остро возникшее расстройство кровообращения в мозге, при котором симптоматика держится не более 24 часов. Эти нарушения возникают в результате заноса в мелкие сосуды головного мозга небольших эмболов, которые быстро растворяются, и нарушенный кровоток быстро восстанавливается. Отек мозга, возникающий в результате эмболии и ограниченного спазма сосудов, быстро проходит.
Наиболее частой причиной этой патологии является атеросклероз. Если эмболы попадают в мозг через сонные артерии, то основными симптомами будут онемение половины лица или ощущение «ползания мурашек». Если эмбол проникает в мозг по системе позвоночных артерий, то самыми частыми симптомами будут головокружение и шаткая походка. Если причиной преходящих нарушений мозгового кровообращения является гипертонический криз (см. «Гипертонический криз»), то в этом случае основными симптомами будут головная боль, тошнота, рвота, звон и шум в ушах, головокружение, потливость, покраснение лица.
Неэмболический инфаркт мозга (тромбоз)
Неэмболический инфаркт мозга (прежде это состояние называли тромбозом) возникает не внезапно. Ему обычно предшествуют преходящие мозговые нарушения. Развитие заболевания характеризуется постепенным, в течение нескольких часов, формированием клинических проявлений в виде очаговых нарушений (парез какой-либо группы мышц — руки, ноги, половины лица и т. п.), головной боли, которая не бывает очень сильной и бывает не всегда, сознание обычно сохранено.
Что касается очаговых нарушений, то гемипарез или даже гемиплегия возникают с самого начала. (Гемипарез — нарушение двигательной активности и чувствительности одноименных руки и ноги. Гемиплегия — полное отсутствие движения в одноименных руке и ноге.)
Таким образом, симптоматика неэмболического инфаркта мозга напоминает не слишком тяжелый вариант инсульта, хотя нарушения при нем значительно более выражены, чем при преходящих нарушениях мозгового кровообращения.
Эмболический инфаркт мозга
Эмболический инфаркт мозга развивается быстро—по типу апоплексического удара. Больной нередко теряет сознание. Отмечаются рвота, очень сильная головная боль (если больной в сознании), гемипарез или гемиплегия и другие очаговые нарушения. Такой вид инсульта чаще возникает у больных, страдающих ревматизмом (пороки сердца), врожденным незаращением межпредсердной перегородки, варикозным расширением вен.
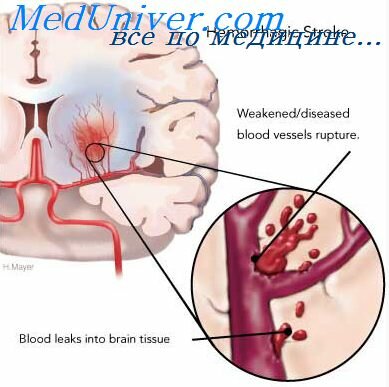
Кровоизлияние в мозг
Кровоизлияние в мозг характеризуется апоплектиформным появлением очаговых симптомов, развивающихся в течение минуты или чуть дольше. Сопутствует сильная головная боль, рвота. Довольно быстро развивается коматозное состояние. Обычно этот вариант инсульта развивается у больных, страдающих гипертонической болезнью. Это тяжелая форма инсульта, при которой может наступить смерть в результате сдавливания продолговатого мозга, если кровоизлияние произошло в мозжечок и отечный мозг вклинивается в большое затылочное отверстие черепа.
Субарахноидальное кровоизлияние в мозг
Субарахноидальное кровоизлияние обусловлено в 50 % случаев аневризмами мозговых сосудов. Реже причиной заболевания являются гипертоническая болезнь, атеросклероз и болезни крови с нарушением свертываемости последней.
Эта форма инсульта характеризуется резкой головной болью, рвотой, психомоторным возбуждением, менингеальными симптомами (см. «Менингит»), иногда возникают судорожные припадки. Очаговые симптомы (гемипарез, гемиплегия и т. п.) развиваются редко.
Первая помощь при инсультах
Первая помощь при инсультах зависит от тяжести поражения и клинических симптомов заболевания. Если инсульт развивается медленно, на фоне повышения АД, то начать нужно со снижения его (см. «Гипертонический криз»). Но не стремитесь снизить давление до нормальных для данного больного цифр, не говоря уже о более низких цифрах АД! Если у вас в аптечке есть гепарин или любой другой антикоагулянт (клексан, фрак-сипарин), то можно ввести и его (гепарин ,1 мл — 5000 ЕД, клексан — 0,2 мл, фраксипарин — 0,3 мл).
Поскольку в основе поражения мозга при инсультах лежит отек мозга, то следует ввести больному лазикс (фуросемид) — 2 мл внутримышечно или дать мочегонные в таблетках.
Если на фоне инсульта у больного развивается отек легких, то нужно начать борьбу с ним (см. «Отек легких»).
При выраженном психомоторном возбуждении нужно применить седативные средства (реланиум, седуксен, триоксазин, феназепам, пипольфен).
Естественно, больного нужно уложить и обеспечить ему физический и психический покой до приезда «скорой помощи». Кстати, госпитализировать больного с инсультом — обязательно. Исключение составляют больные с тяжелыми стволовыми расстройствами (когда мозг сдавливается в большом затылочном отверстии и страдают сосудодвигательный и дыхательный центры головного мозга), с грубыми нарушениями дыхания и сердечной деятельности и больные, находящиеся в преагональном или агональном состоянии. Нет смысла госпитализировать стариков, у которых помимо инсульта имеются другие тяжелые заболевания или признаки старческого маразма.
Если больной быстро потерял сознание и впал в кому, то помощь осуществляется согласно рекомендациям, описанным в разделе «Комы».
При остановке дыхания и кровообращения приступают к реанимационным мероприятиям.
Проголосовать за статью
Внимание!
Использование материалов сайта «www.my-doktor.ru » возможно только с письменного разрешения Администрации сайта. В противном случае любая перепечатка материалов сайта (даже с установленной ссылкой на оригинал) является нарушением Федерального закона РФ «Об авторском праве и смежных правах» и влечет за собой судебное разбирательство в соответствии с Гражданским и Уголовным кодексами Российской Федерации.