Критерии артериальной гипертензии
Loading…
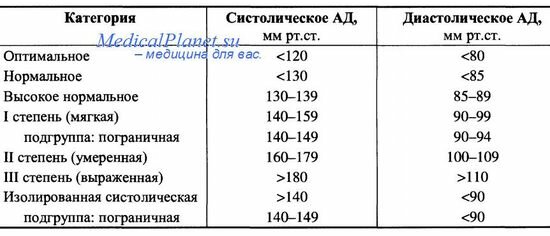
Нормальный уровень АД зависит от возраста, пола, индивидуальных особенностей человека и других факторов. В последнее время привычные нормы АД существенно пересмотрены. Согласно рекомендациям экспертов ВОЗ (1999) АД в диапазоне от 139/89 до 130/85 мм рг. ст. ранее считавшееся нормальным, теперь рассматривается, как “высокое нормальное”, а интервал от 140/90 до 159/94 мм рт. ст. бывшая пограничная АГ, перешел в разряд мягкой гипертензии. Нормальным считается АД в диапазоне от 130/85 до 120/80 мм рт.ст. а меньшие значения определяют как “оптимальные”, поскольку они связаны с соответственно меньшим риском сердечнососудистых катастроф.
Для постановки диагноза АГ необходимо подтверждение повышения АД повторными измерениями в течение нескольких недель, а при выявлении мягкой АГ в течение 2 мес.
Установлено, что уровень АД прямо связан с величиной риска сердечнососудистых осложнении, причем эта связь hocит независимый, непрерывный и устойчивый характер. Так, снижение диастолического давления у гипертоников до 90105 мм рт. ст. а систолического до 140180 мм рт. ст. приводит к уменьшению риска инсульта на 3540%, а ишемической болезни сердца (ИБС) на 1520%.
При анализе суточного профиля АД критическими считаются дневные показатели 140/90 мм рт. ст. и ночные 120/80 мм.рт.ст. Для количественной оценки величины “нагрузки давлением”, оказываемой на органымишени, определяют индекс времени (ИВ), составляющий процент времени, когда в течение суток величины АД превышают критический (“безопасный”) уровень.
Суточный ритм АД оценивают на основе степени его ночного снижения (СНСАД), которую определяют как разницу между средним АД за день и за ночь, выраженную в процентах по отношению среднему АД за день: СНСАД =( АДденьАДночн / АДдень * 100%.
Артериальная гипертония: симптомы и диагностические критерии
Заболевание, при котором отмечается устойчивое повышение цифр артериального давления, получило название гипертония; симптомы при данной патологии многообразны, зависят от стадии болезни, степени повышения артериального давления и поражения органов-мишеней. Дабы сориентироваться в сложной клинической картине гипертонической болезни, разберем по порядку все возможные группы симптомов, выделив среди них субъективные (со слов пациента), объективные (данные осмотра больного и дополнительных методов обследования) и симптомы поражения органов-мишеней.
Субъективные симптомы артериальной гипертензии
В данном материале мы не будем останавливаться на возможных вариантах артериальной гипертензии и детально разбирать ее причины (или предрасполагающие факторы), а сразу перейдем к клиническим проявлениям первичной, или эссенциальной артериальной гипертензии. при которой поражение сердца, сосудов и нарушение сложных механизмов регуляции АД выступает в качестве главного патогенетического фактора.
Какие жалобы предъявляет больной? В клинической картине доминируют симптомы неврологического характера. Пациент отмечает частые и стойкие головные боли, для которых характерна локализация в области лобных и затылочных долей. Нередко беспокоят головокружения и другие проявления со стороны вестибулярного аппарата. Частыми являются жалобы на ощущение «мелькания» перед глазами, возможен шум в ушах, периодические расстройства сна, гиперемию кожных покровов в области лица, повышенное потоотделение.
Со стороны сердца доминирующим симптомом становится болевой: боль может возникать на пике физической или эмоциональной нагрузки, а может появляться и без видимых причин. Боль не является давящей, сжимающей (что характерно для стенокардии), а скорее ноющая или острая, непостоянная, далеко не всегда имеет четкую локализацию. При диагнозе артериальная гипертензия симптомы не ограничиваются болью, а включают сердцебиение, одышку на пике физической нагрузки и нарушения сердечного ритма. Последний признак не является обязательным и у многих больных отсутствует.
Артериальная гипертензия — симптомы объективные
Но как можно поставить столь серьезный диагноз на основе лишь субъективных жалоб, которые может предъявлять добрая половина населения, подверженная ипохондрическим настроениям? Люди мнительны, а неврозы и современные реалии жизни приведут к головной боли и одышке и без повышения цифр АД. Для постановки диагноза артериальная гипертензия этих признаков недостаточно, и главным диагностическим критерием является определение стойкого повышения цифр АД (выше 140 и 90 мм.рт.ст.).
Лишь после того, как многократное измерение АД зафиксировало стойкое превышение вышеозначенных показателей, мы можем говорить о гипертонической болезни. Однако, есть и иные объективные признаки. Второй по значимости критерий диагностики — гипертрофия левого желудочка. В условиях повышенного давления сердечная мышца постоянно работает с удвоенной нагрузкой, а это вызывает компенсаторное увеличение количества кардиомиоцитов и их размеров — развивается гипертрофия. Клинически это проявляется смещение левой границы сердца (определяется путем перкуссии) кнаружи, усиливается верхушечный (сердечный) толчок, через фонендоскоп врач слышит усиление второго сердечного тона над аортой, и совсем просто определить повышенную напряженность пульса на крупных артериях.
Этих данных уже достаточно для того, чтобы подтвердить диагноз артериальная гипертония. Симптомы выражены уже на первой стадии заболевания, а с учетом того, что пациенты редко попадают в руки специалистов на ранних стадиях болезни, клиницист, как правило, видит перед собой развернутую клиническую картину.
Как подтвердить диагноз дополнительными методами?
В первую очередь нам на помощь приходит электрокардиография. На ЭКГ можно четко определить признаки увеличения левого желудочка — электрическая ось сердца отклонена влево, что проявляется повышением амплитуды зубца R (центральный зубец) в первом отведении, в левых грудных и усиленном отведении aVL. Подтвердить данные ЭКГ можно при помощи эхокардиография (УЗИ сердца), на которой без труда обнаруживается утолщение миокарда левого желудочка и дилатация его полости (на поздних стадиях). Эту информацию может предоставить и рентгенологическое исследование.
Симптомы поражения органов-мишеней
При артериальной гипертензии довольно рано (на 2-й стадии) появляются признаки поражения органов-мишеней: поражение сосудов сетчатки приводит к ухудшению зрения (гипертоническая ретинопатия). Нарушение работы сосудистого русла головного мозга сопровождается эпизодами нарушения мозгового кровообращения, а со временем приводит к гипертонической энцефалопатии (слабоумие). Очень сильно страдают почки — нефропатия, развивающаяся на фоне повышенного АД рано или поздно приводит к тому, что ткани органа не справляются со своими функциями, и присоединяется почечная недостаточность.
Как видим, артериальная гипертензия чревата не только головными болями и транзиторными нарушениями работы зрительного анализатора. Со временем патология приводит к необратимым последствиям и полиорганной недостаточности, а это несет прямую угрозу для жизни пациента.
Гипертония
Гипертоническая болезнь (артериальная гипертензия ), — заболевание, характеризующееся стойким повышением давления крови и нарушением тонуса сосудов разных областей (чаще головного мозга). Гипертоническую болезнь выделяют как самостоятельное заболевание, при котором причины повышения артериального давления не ясны. Гипертоническая болезнь является фактором риска возникновения осложнений (мозговой инсульт, инфаркт миокарда, почечная недостаточность, нарушения зрения).
Гипертоническая болезнь относится к наиболее распространенным заболеваниям сердечно-сосудистой системы, наблюдается у 10-15% всего населения Земли и составляет более 96% всех случаев артериальной гипертензии. Гипертонию сейчас рассматривают как одну из болезней цивилизации. Повышение артериального давления встречается чаще у жителей крупных городов, чем у сельского населения. Распространенность гипертонической болезни неуклонно нарастает с возрастом.
Понятие «артериальная гипертензия» как повышение артериального давления возникло еще в 19 веке. Комитетом экспертов ВОЗ приняты следующие критерии артериальной гипертензии:
- менее 140/90 мм рт. ст. — норма;
- 140/90. 159/94 — «опасная зона» (пограничная гипертензия);
- выше 159/94 — артериальная гипертензия.
В течении гипертонической болезни выделяют три стадии:
- начальная. характеризующаяся непостоянным повышением артериального давления;
- стабильная с начальными органическими изменениями (гипертрофия левого желудочка сердца, гипертрофия артериальной стенки);
- выраженных органических изменений в сосудах (артериосклероз) и в кровоснабжаемых ими органах (сердце, головной мозг, почки).
На первой болезни самочувствие больного может быть удовлетворительным, но в связи с волнениями, переутомлением, изменениями погоды появляются головные боли, тяжесть в голове, головокружения, раздражительность, бессонница, сердцебиение.
Во второй стадии гипертонической болезни такие состояния учащаются. На любой стадии течение болезни может осложняться гипертоническими кризами.
К факторам риска возникновения гипертонической болезни относят:
- наследственную предрасположенность,
- увеличенную реактивность к психоэмоциональному стрессу,
- комплекс факторов питания,
- ожирение,
- старение.
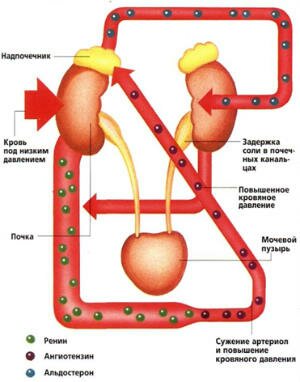
В основе гипертонической болезни лежит нарушение функционального состояния ряда систем регуляции артериального давления и водно-солевого обмена, что приводит к сужению сосудов в различных органах, отсюда рост артериального давления. Изменения сосудов в почках и разреживание сосудистого русла в головном мозге в условиях повышенного артериального давления создает основу для дальнейшего прогрессирования гипертонической болезни на поздних стадиях болезни
Лекарственная терапия гипертонической болезни включает препараты, оказывающее общее успокаивающее действие на центральную нервную систему и гипотензивные средства:
- препараты, действующие на разные уровни симпатической нервной системы;
- мочегонные средства;
- периферические сосудорасширяющие средства;
- агенты, обладающие специфическим влиянием на ренин-ангиотензиновую систему.
В качестве немедикаментозных методов лечения гипертонической болезни применяют рационализацию питания с ограничением потребления животных жиров, поваренной соли и увеличением в рационе растительных жиров, рыбы, овощей и фруктов, лечебную физкультуру, психотерапию, гипокситерапию.