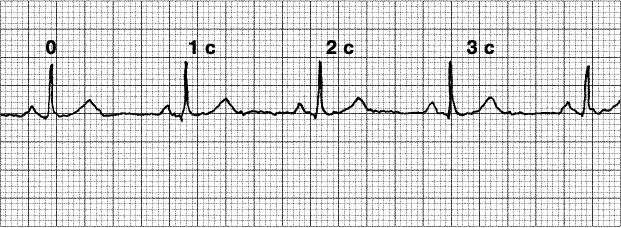
Мерцательная аритмия
Мерцательная аритмия встречается в практике скорой помощи особенно часто. Под этим понятием клинически нередко объединяют трепетание и мерцание (или фибрилляцию) предсердий—собственно мерцательную аритмию. Их проявления сходны. Больные жалуются на сердцебиение с перебоями, «трепыхание» в груди, иногда на боли, слабость, одышку. Уменьшается сердечный выброс, может понизиться артериальное давление, развиться сердечная недостаточность. Пульс становится неритмичным, переменной амплитуды, иногда нитевидным. Тоны сердца приглушены, неритмичны.
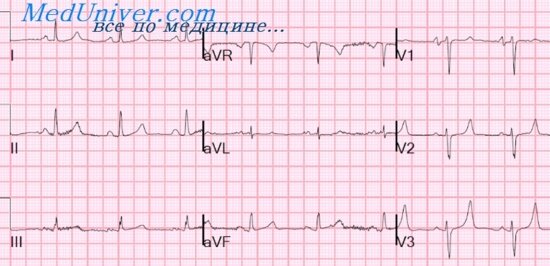
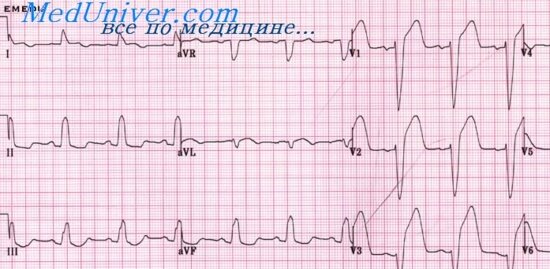
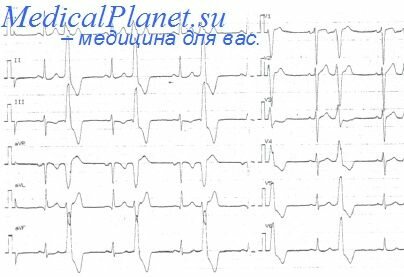
Признаки мерцательной аритмии на ЭКГ
Характерный признак мерцательной аритмии — дефицит пульса, т. е. частота сердечных сокращений, определенная аускультативно, превышает частоту пульса. Это происходит потому, что отдельные группы мышечных волокон предсердий сокращаются хаотично, и желудочки иногда сокращаются впустую, не успев достаточно заполниться кровью. В этом случае пульсовая волна образоваться не может. Поэтому частоту сердечных сокращений следует оценивать по аускультации сердца, а лучше по ЭКГ, но не по пульсу.
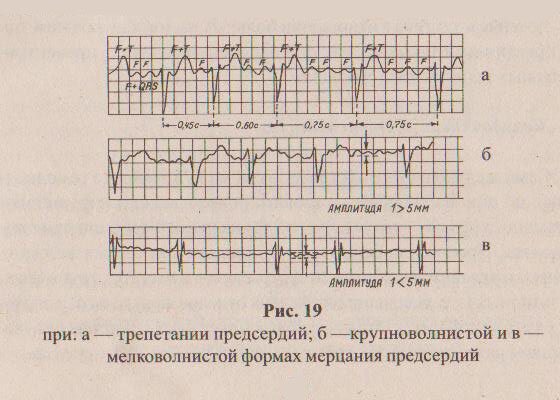
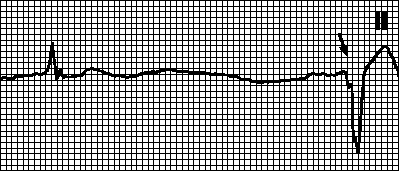
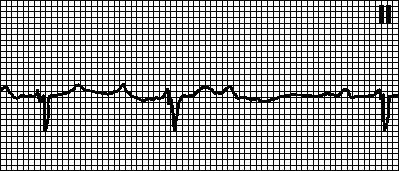
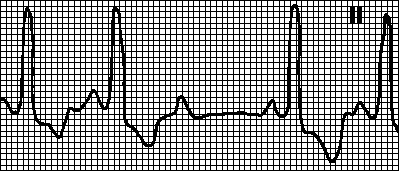
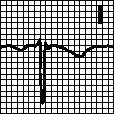
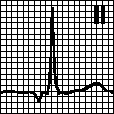
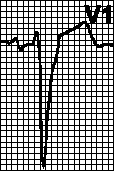
На ЭКГ отсутствует зубец Р (т. к. нет единой систолы предсердий), вместо него на изолинии присутствуют волны F различной амплитуды (рис. 196, в), отражающие сокращения отдельных мышечных волокон предсердий. Иногда они могут сливаться с помехами или быть низкоамплитудными и поэтому незаметными на ЭКГ. Частота волн F может достигать 350—700 в минуту.
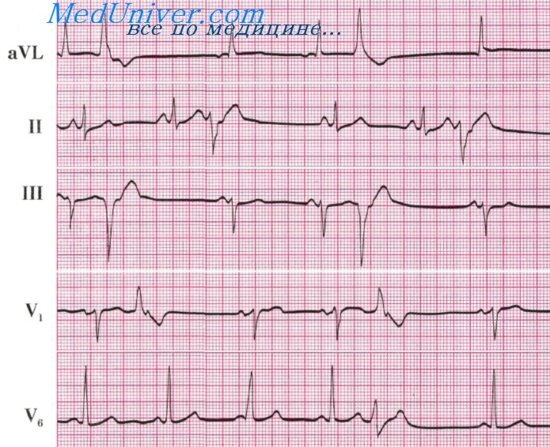
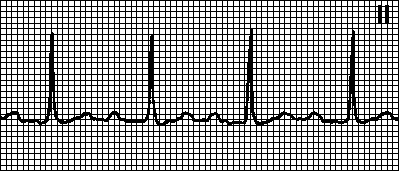
Трепетание предсердий — это значительное учащение сокращений предсердий (до 200—400 в минуту) при сохранении предсердного ритма (рис. 19а). На ЭКГ регистрируются волны F.
Сокращения желудочков при мерцании и трепетании предсердий могут быть ритмичными или неритмичными (что чаще), при этом может отмечаться нормальная частота сердечных сокращений, бради- или тахикардия. Типичная ЭКГ при мерцательной аритмии — мелковолнистая изолиния (из-за волн F), отсутствие зубцов Р во всех отведениях и разные интервалы R—R, комплексы QRS не изменены. Разделяют постоянную, т. е. давно существующую, и пароксизмальную, т. е. возникающую внезапно в виде приступов форму. К постоянной форме мерцательной аритмии больные привыкают, перестают ее ощущать и за помощью обращаются только при учащении сердечных сокращений (желудочков) свыше 100— 120 ударов в минуту. У них следует снизить частоту сердечных сокращений до нормы, но не надо добиваться восстановления синусового ритма, т. к. это трудно выполнимо и может привести к осложнениям (отрыву тромбов). Пароксизмальную форму мерцания и трепетания предсердий желательно перевести в синусовый ритм, частота сердечных сокращений также следует снизить до нормы.
Лечение и тактика в отношении больных на догоспитальном этапе практически такие же, как при пароксизмальных суправентрикулярных тахикардиях (см. выше).
Руководство по кардиологии в четырех томах
Кардиология
Глава 5. Анализ электрокардиограммы
С. Погвизд
I. Определение ЧСС . Для определения ЧСС число сердечных циклов (интервалов RR) за 3 с умножают на 20.
II. Анализ ритма
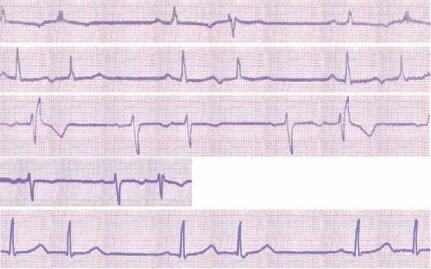
А. ЧСС < 100 мин –1. отдельные виды аритмий — см. также рис. 5.1 .
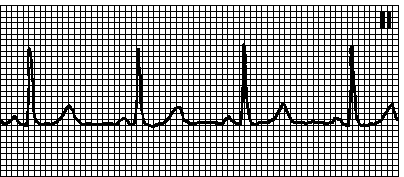
1. Нормальный синусовый ритм. Правильный ритм с ЧСС 60—100 мин –1. Зубец P положителен в отведениях I, II, aVF, отрицателен в aVR. За каждым зубцом P следует комплекс QRS (в отсутствие АВ -блокады). Интервал PQ  0,12 с (в отсутствие дополнительных путей проведения).
0,12 с (в отсутствие дополнительных путей проведения).
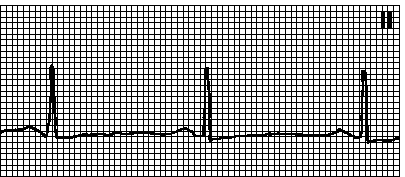
2. Синусовая брадикардия. Правильный ритм. ЧСС < 60 мин –1. Синусовые зубцы P. Интервал PQ  0,12 с. Причины: повышение парасимпатического тонуса (часто — у здоровых лиц, особенно во время сна; у спортсменов; вызванное рефлексом Бецольда—Яриша; при нижнем инфаркте миокарда или ТЭЛА ); инфаркт миокарда (особенно нижний); прием лекарственных средств (бета-адреноблокаторов, верапамила. дилтиазема. сердечных гликозидов, антиаритмических средств классов Ia, Ib, Ic, амиодарона. клонидина. метилдофы. резерпина. гуанетидина. циметидина. лития ); гипотиреоз, гипотермия, механическая желтуха, гиперкалиемия, повышение ВЧД. синдром слабости синусового узла. На фоне брадикардии нередко наблюдается синусовая аритмия (разброс интервалов PP превышает 0,16 с). Лечение — см. гл. 6, п. III.Б.
0,12 с. Причины: повышение парасимпатического тонуса (часто — у здоровых лиц, особенно во время сна; у спортсменов; вызванное рефлексом Бецольда—Яриша; при нижнем инфаркте миокарда или ТЭЛА ); инфаркт миокарда (особенно нижний); прием лекарственных средств (бета-адреноблокаторов, верапамила. дилтиазема. сердечных гликозидов, антиаритмических средств классов Ia, Ib, Ic, амиодарона. клонидина. метилдофы. резерпина. гуанетидина. циметидина. лития ); гипотиреоз, гипотермия, механическая желтуха, гиперкалиемия, повышение ВЧД. синдром слабости синусового узла. На фоне брадикардии нередко наблюдается синусовая аритмия (разброс интервалов PP превышает 0,16 с). Лечение — см. гл. 6, п. III.Б.
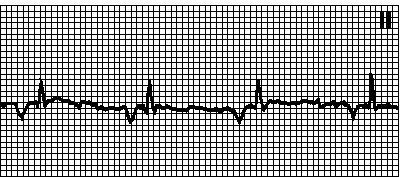
3. Эктопический предсердный ритм. Правильный ритм. ЧСС 50—100 мин –1. Зубец P обычно отрицателен в отведениях II, III, aVF. Интервал PQ обычно  0,12 с. Наблюдается у здоровых лиц и при органических поражениях сердца. Обычно возникает при замедлении синусового ритма (вследствие повышения парасимпатического тонуса, приема лекарственных средств или дисфункции синусового узла).
0,12 с. Наблюдается у здоровых лиц и при органических поражениях сердца. Обычно возникает при замедлении синусового ритма (вследствие повышения парасимпатического тонуса, приема лекарственных средств или дисфункции синусового узла).
4. Миграция водителя ритма. Правильный или неправильный ритм. ЧСС < 100 мин –1. Синусовые и несинусовые зубцы P. Интервал PQ варьирует, может быть < 0,12 с. Наблюдается у здоровых лиц, спортсменов при органических поражениях сердца. Происходит перемещение водителя ритма из синусового узла в предсердия или АВ -узел. Лечения не требует.
#image.jpg
5. АВ -узловой ритм. Медленный правильный ритм с узкими комплексами QRS (< 0,12 с). ЧСС 35—60 мин –1. Ретроградные зубцы P (могут располагаться как до, так и после комплекса QRS, а также наслаиваться на него; могут быть отрицательными в отведениях II, III, aVF). Интервал PQ < 0,12 с. Обычно возникает при замедлении синусового ритма (вследствие повышения парасимпатического тонуса, приема лекарственных средств или дисфункции синусового узла) или при АВ -блокаде. Ускоренный АВ -узловой ритм ( ЧСС 70—130 мин –1 ) наблюдается при гликозидной интоксикации, инфаркте миокарда (обычно нижнем), ревматической атаке, миокардите и после операций на сердце.
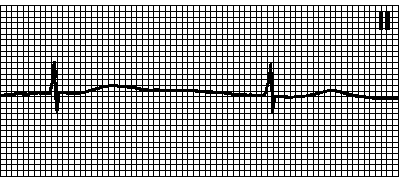
6. Ускоренный идиовентрикулярный ритм. Правильный или неправильный ритм с широкими комплексами QRS (> 0,12 с). ЧСС 60—110 мин –1. Зубцы P: отсутствуют, ретроградные (возникают после комплекса QRS) или не связанные с комплексами QRS ( АВ -диссоциация). Причины: ишемия миокарда, состояние после восстановления коронарной перфузии, гликозидная интоксикация, иногда — у здоровых людей. При медленном идиовентрикулярном ритме комплексы QRS выглядят так же, но ЧСС составляет 30—40 мин –1. Лечение — см. гл. 6, п. V.Д.
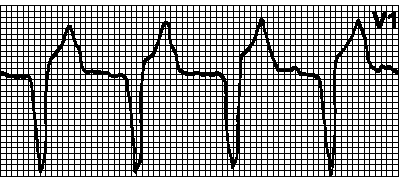
Б. ЧСС > 100 мин –1. отдельные виды аритмий — см. также рис. 5.2 .
1. Синусовая тахикардия. Правильный ритм. Синусовые зубцы P обычной конфигурации (амплитуда их бывает увеличена). ЧСС 100—180 мин –1. у молодых лиц — до 200 мин –1. Постепенное начало и прекращение. Причины: физиологическая реакция на нагрузку, в том числе эмоциональную, боль, лихорадка, гиповолемия, артериальная гипотония, анемии, тиреотоксикоз, ишемия миокарда, инфаркт миокарда, сердечная недостаточность, миокардиты, ТЭЛА. феохромоцитома, артериовенозные фистулы, действие лекарственных и иных средств (кофеин, алкоголь, никотин, катехоламины, гидралазин. тиреоидные гормоны, атропин. аминофиллин ). Тахикардия не устраняется массажем каротидного синуса. Лечение — см. гл. 6, п. III.А.
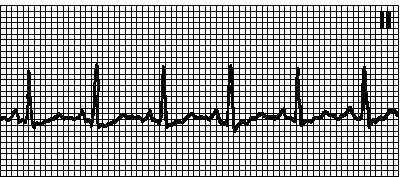
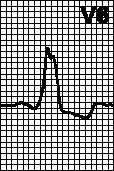
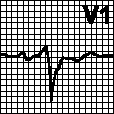
2. Мерцательная аритмия. Ритм «неправильно неправильный». Отсутствие зубцов P, беспорядочные крупно- или мелковолновые колебания изолинии. Частота предсердных волн 350—600 мин –1. В отсутствие лечения частота желудочковых сокращений — 100—180 мин –1. Причины: митральные пороки, инфаркт миокарда, тиреотоксикоз, ТЭЛА. состояние после операции, гипоксия, ХОЗЛ. дефект межпредсердной перегородки, синдром WPW. синдром слабости синусового узла, употребление больших доз алкоголя, может также наблюдаться у здоровых лиц. Если в отсутствие лечения частота желудочковых сокращений мала, то можно думать о нарушенной проводимости. При гликозидной интоксикации (ускоренный АВ -узловой ритм и полная АВ -блокада) или на фоне очень высокой ЧСС (например, при синдроме WPW ) ритм желудочковых сокращений может быть правильным. Лечение — см. гл. 6, п. IV.Б.
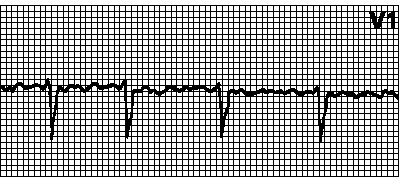
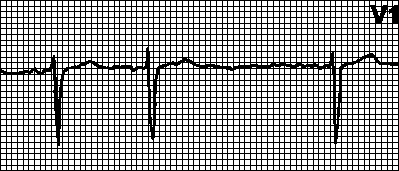
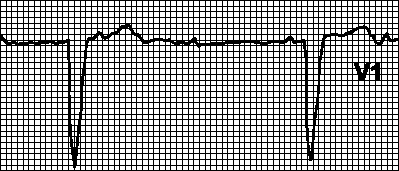
3. Трепетание предсердий. Правильный или неправильный ритм с пилообразными предсердными волнами (f), наиболее отчетливыми в отведениях II, III, aVF или V1. Ритм часто правильный с АВ -проведением от 2:1 до 4:1, но может быть неправильным, если АВ -проведение меняется. Частота предсердных волн 250—350 мин –1 при трепетании I типа и 350—450 мин –1 при трепетании II типа. Причины: см. гл. 6, п. IV. При АВ -проведении 1:1 частота желудочковых сокращений может достигать 300 мин –1. при этом из-за аберрантного проведения возможно расширение комплекса QRS. ЭКГ при этом напоминает таковую при желудочковой тахикардии; особенно часто это наблюдается при использовании антиаритмических средств класса Ia без одновременного назначения блокаторов АВ -проведения, а также при синдроме WPW. Мерцание-трепетание предсердий с хаотичными предсердными волнами разной формы возможно при трепетании одного предсердия и мерцании другого. Лечение — см. гл. 6, п. III.Ж.
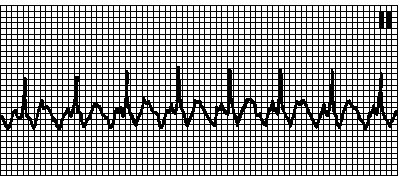
4. Пароксизмальная АВ -узловая реципрокная тахикардия. Наджелудочковая тахикардия с узкими комплексами QRS. ЧСС 150—220 мин –1. обычно 180—200 мин –1. Зубец P обычно наслаивается на комплекс QRS или следует сразу после него (RP < 0,09 с). Начинается и прекращается внезапно. Причины: обычно иных поражений сердца нет. Контур обратного входа волны возбуждения — в АВ -узле. Возбуждение проводится антероградно по медленному (альфа) и ретроградно — по быстрому (бета) внутриузловому пути. Пароксизм обычно запускается предсердными экстрасистолами. Составляет 60—70% всех наджелудочковых тахикардий. Массаж каротидного синуса замедляет ЧСС и часто прекращает пароксизм. Лечение — см. гл. 6, п. III.Д.1.
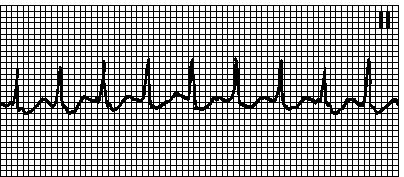
5. Ортодромная наджелудочковая тахикардия при синдроме WPW . Правильный ритм. ЧСС 150—250 мин –1. Интервал RP обычно короткий, но может быть удлинен при медленном ретроградном проведении от желудочков к предсердиям. Начинается и прекращается внезапно. Обычно запускается предсердными экстрасистолами. Причины: синдром WPW. скрытые дополнительные пути проведения (см. гл. 6, п. XI.Г.2). Обычно иных поражений сердца нет, но возможно сочетание с аномалией Эбштейна, гипертрофической кардиомиопатией, пролапсом митрального клапана. Нередко эффективен массаж каротидного синуса. При мерцательной аритмии у больных с явным дополнительным путем импульсы к желудочкам могут проводиться чрезвычайно быстро; комплексы QRS при этом широкие, как при желудочковой тахикардии, ритм неправильный. Существует опасность фибрилляции желудочков. Лечение — см. гл. 6, п. XI.Ж.3.
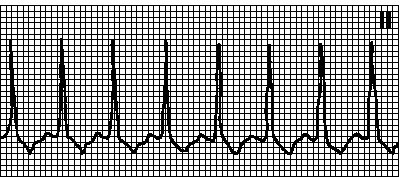
6. Предсердная тахикардия (автоматическая или реципрокная внутрипредсердная). Правильный ритм. Предсердный ритм 100—200 мин –1. Несинусовые зубцы P. Интервал RP обычно удлинен, однако при АВ -блокаде 1 степени может быть укорочен. Причины: неустойчивая предсердная тахикардия возможна в отсутствие органических поражений сердца, устойчивая — при инфаркте миокарда, легочном сердце, других органических поражениях сердца. Механизм — эктопический очаг или обратный вход волны возбуждения внутри предсердий. Составляет 10% всех наджелудочковых тахикардий. Массаж каротидного синуса вызывает замедление АВ -проведения, но не устраняет аритмию. Лечение — см. гл. 6, п. III.Д.4.
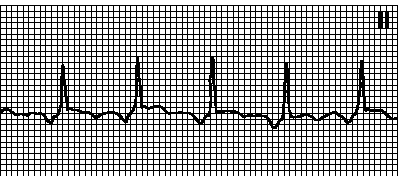
7. Синоатриальная реципрокная тахикардия. ЭКГ — как при синусовой тахикардии (см. гл. 5, п. II.Б.1 ). Правильный ритм. Интервалы RP длинные. Начинается и прекращается внезапно. ЧСС 100—160 мин –1. Форма зубца P неотличима от синусового. Причины: может наблюдаться в норме, но чаще — при органических поражениях сердца. Механизм — обратный вход волны возбуждения внутри синусового узла или в синоатриальной зоне. Составляет 5—10% всех наджелудочковых тахикардий. Массаж каротидного синуса вызывает замедление АВ -проведения, но не устраняет аритмию. Лечение — см. гл. 6, п. III.Д.3.
8. Атипичная форма пароксизмальной АВ -узловой реципрокной тахикардии. ЭКГ — как при предсердной тахикардии (см. гл. 5, п. II.Б.4 ). Комплексы QRS узкие, интервалы RP длинные. Зубец P обычно отрицательный в отведениях II, III, aVF. Контур обратного входа волны возбуждения — в АВ -узле. Возбуждение проводится антероградно по быстрому (бета) внутриузловому пути и ретроградно — по медленному (альфа) пути. Для диагностики может потребоваться электрофизиологическое исследование сердца. Составляет 5—10% всех случаев реципрокных АВ -узловых тахикардий (2—5% всех наджелудочковых тахикардий). Массаж каротидного синуса может прекратить пароксизм.
9. Ортодромная наджелудочковая тахикардия с замедленным ретроградным проведением. ЭКГ — как при предсердной тахикардии (см. гл. 5, п. II.Б.4 ). Комплексы QRS узкие, интервалы RP длинные. Зубец P обычно отрицательный в отведениях II, III, aVF. Ортодромная наджелудочковая тахикардия с медленным ретроградным проведением по дополнительному пути (обычно задней локализации). Тахикардия часто устойчивая. Бывает трудно отличить ее от автоматической предсердной тахикардии и реципрокной внутрипредсердной наджелудочковой тахикардии. Для диагностики может потребоваться электрофизиологическое исследование сердца. Массаж каротидного синуса иногда прекращает пароксизм. Лечение — см. гл. 6, п. XI.Ж.3.
10. Политопная предсердная тахикардия. Неправильный ритм. ЧСС > 100 мин –1. Несинусовые зубцы P трех и более разных конфигураций. Разные интервалы PP, PQ и RR. Причины: у пожилых при ХОЗЛ. при легочном сердце, лечении аминофиллином. гипоксии, сердечной недостаточности, после операций, при сепсисе, отеке легких, сахарном диабете. Часто ошибочно диагностируют как мерцательную аритмию. Может перейти в мерцание/трепетание предсердий. Лечение — см. гл. 6, п. III.Г.
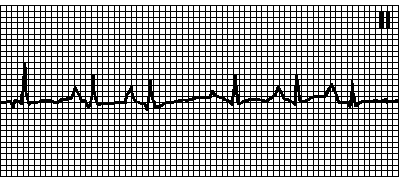
11. Пароксизмальная предсердная тахикардия с АВ -блокадой. Неправильный ритм с частотой предсердных волн 150—250 мин –1 и желудочковых комплексов 100—180 мин –1. Несинусовые зубцы P. Причины: гликозидная интоксикация (75%), органические поражения сердца (25%). На ЭКГ. как правило, — предсердная тахикардия с АВ -блокадой 2 степени (обычно типа Мобитц I). Массаж каротидного синуса вызывает замедление АВ -проведения, но не устраняет аритмию.
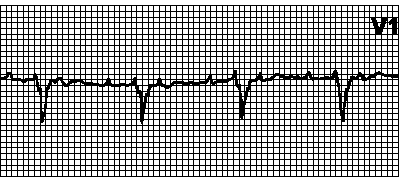
12. Желудочковая тахикардия. Обычно — правильный ритм с частотой 110—250 мин –1. Комплекс QRS > 0,12 с, обычно > 0,14 с. Сегмент ST и зубец T дискордантны комплексу QRS. Причины: органические поражения сердца, гипокалиемия, гиперкалиемия, гипоксия, ацидоз, лекарственные и иные средства (гликозидная интоксикация, антиаритмические средства, фенотиазины, трициклические антидепрессанты, кофеин, алкоголь, никотин), пролапс митрального клапана, в редких случаях — у здоровых лиц. Может отмечаться АВ -диссоциация (независимые сокращения предсердий и желудочков). Электрическая ось сердца часто отклонена влево, регистрируются сливные комплексы. Может быть неустойчивой (3 и более комплекса QRS, но пароксизм длится менее 30 с) или устойчивой (> 30 с), мономорфной или полиморфной. Двунаправленная желудочковая тахикардия (с противоположной направленностью комплексов QRS) наблюдается главным образом при гликозидной интоксикации. Описана желудочковая тахикардия с узкими комплексами QRS (< 0,11 с). Дифференциальный диагноз желудочковой и наджелудочковой тахикардии с аберрантным проведением — см. рис. 5.3. Лечение — см. гл. 6, п. VI.Б.1.
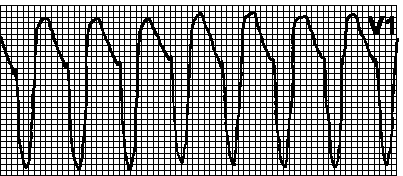
13. Наджелудочковая тахикардия с аберрантным проведением. Обычно — правильный ритм. Продолжительность комплекса QRS обычно составляет 0,12—0,14 с. Отсутствуют АВ -диссоциация и сливные комплексы. Отклонение электрической оси сердца влево не характерно. Дифференциальный диагноз желудочковой и наджелудочковой тахикардии с аберрантным проведением — см. рис. 5.3 .
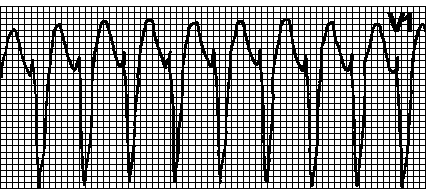
14. Пируэтная тахикардия. Тахикардия с неправильным ритмом и широкими полиморфными желудочковыми комплексами; характерна типичная синусоидальная картина, при которой группы из двух и более желудочковых комплексов с одним направлением сменяются группами комплексов с противоположным направлением. Наблюдается при удлинении интервала QT. ЧСС — 150—250 мин –1. Причины: см. гл. 6, п. XIII.А. Приступы обычно кратковременны, однако имеется риск перехода в фибрилляцию желудочков. Пароксизму часто предшествует чередование длинных и коротких циклов RR. В отсутствие удлинения интервала QT подобную желудочковую тахикардию называют полиморфной. Лечение — см. гл. 6, п. XIII.А.
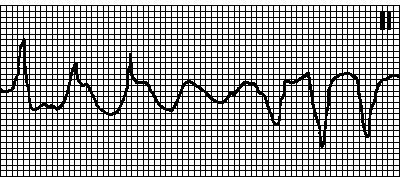
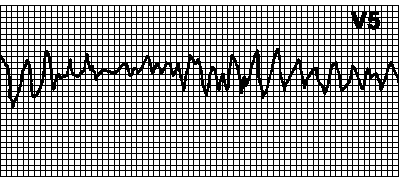
15. Фибрилляция желудочков. Хаотический неправильный ритм, комплексы QRS и зубцы T отсутствуют. Причины: см. гл. 5, п. II.Б.12. В отсутствие СЛР фибрилляция желудочков быстро (в течение 4—5 мин) приводит к смерти. Лечение — см. гл. 7, п. IV.
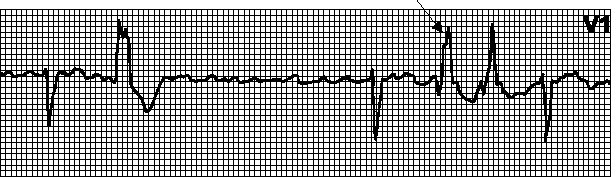
16. Аберрантное проведение. Проявляется широкими комплексами QRS вследствие замедленного проведения импульса от предсердий к желудочкам. Чаще всего это наблюдается, когда экстрасистолическое возбуждение достигает системы Гиса—Пуркинье в фазу относительной рефрактерности. Длительность рефрактерного периода системы Гиса—Пуркинье обратно пропорциональна ЧСС ; если на фоне длинных интервалов RR возникает экстрасистола (короткий интервал RR) или начинается наджелудочковая тахикардия, то возникает аберрантное проведение. При этом возбуждение обычно проводится по левой ножке пучка Гиса, и аберрантные комплексы выглядят как при блокаде правой ножки пучка Гиса. Изредка аберрантные комплексы выглядят как при блокаде левой ножки пучка Гиса.
17. ЭКГ при тахикардиях с широкими комплексами QRS (дифференциальный диагноз желудочковой и наджелудочковой тахикардии с аберрантным проведением — см. рис. 5.3 ). Критерии желудочковой тахикардии:
а. АВ -диссоциация.
б. Отклонение электрической оси сердца влево.
в. QRS > 0,14 с.
г. Особенности комплекса QRS в отведениях V1 и V6 (см. рис. 5.3 ).
В. Эктопические и замещающие сокращения
1. Предсердные экстрасистолы. Внеочередной несинусовый зубец P, за которым следует нормальный или аберрантный комплекс QRS. Интервал PQ — 0,12—0,20 с. Интервал PQ ранней экстрасистолы может превышать 0,20 с. Причины: бывают у здоровых лиц, при усталости, стрессе, у курильщиков, под действием кофеина и алкоголя, при органических поражениях сердца, легочном сердце. Компенсаторная пауза обычно неполная (интервал между пред- и постэкстрасистолическим зубцами P меньше удвоенного нормального интервала PP). Лечение — см. гл. 6, п. III.В.
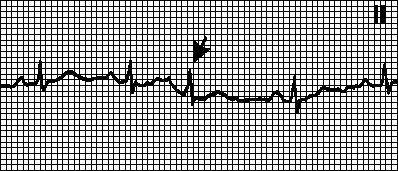
2. Блокированные предсердные экстрасистолы. Внеочередной несинусовый зубец P, за которым не следует комплекс QRS. Через АВ -узел, находящийся в периоде рефрактерности, предсердная экстрасистола не проводится. Экстрасистолический зубец P иногда наслаивается на зубец T, и распознать его трудно; в этих случаях блокированную предсердную экстрасистолу ошибочно принимают за синоатриальную блокаду или остановку синусового узла.
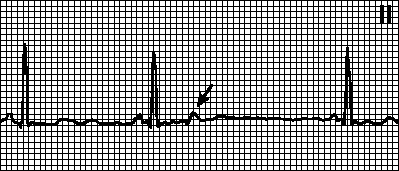
3. АВ -узловые экстрасистолы. Внеочередной комплекс QRS с ретроградным (отрицательным в отведениях II, III, aVF) зубцом P, который может регистрироваться до или после комплекса QRS либо наслаиваться на него. Форма комплекса QRS обычная; при аберрантном проведении может напоминать желудочковую экстрасистолу. Причины: бывают у здоровых лиц и при органических поражениях сердца. Источник экстрасистолии — АВ -узел. Компенсаторная пауза может быть полной или неполной. Лечение — см. гл. 6, п. V.А.
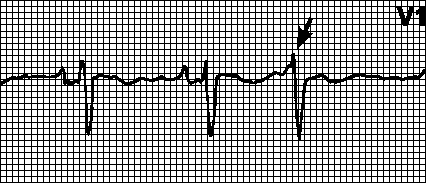
4. Желудочковые экстрасистолы. Внеочередной, широкий (> 0,12 с) и деформированный комплекс QRS. Сегмент ST и зубец T дискордантны комплексу QRS. Причины: см. гл. 5, п. II.Б.12. Зубец P может быть не связан с экстрасистолами ( АВ -диссоциация) либо быть отрицательным и следовать за комплексом QRS (ретроградный зубец P). Компенсаторная пауза обычно полная (интервал между пред- и постэкстрасистолическим зубцами P равен удвоенному нормальному интервалу PP). Лечение — см. гл. 6, п. V.В.
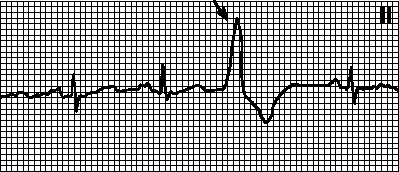
5. Замещающие АВ -узловые сокращения. Напоминают АВ -узловые экстрасистолы, однако интервал до замещающего комплекса не укорочен, а удлинен (соответствует ЧСС 35—60 мин –1 ). Причины: бывают у здоровых лиц и при органических поражениях сердца. Источник замещающего импульса — латентный водитель ритма в АВ -узле. Часто наблюдается при замедлении синусового ритма в результате повышения парасимпатического тонуса, приема лекарственных средств (например, сердечных гликозидов) и дисфункции синусового узла.
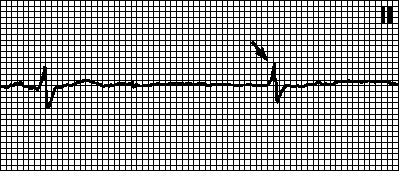
6. Замещающие идиовентрикулярные сокращения. Напоминают желудочковые экстрасистолы, однако интервал до замещающего сокращения не укорочен, а удлинен (соответствует ЧСС 20—50 мин –1 ). Причины: бывают у здоровых лиц и при органических поражениях сердца. Замещающий импульс исходит из желудочков. Замещающие идиовентрикулярные сокращения обычно наблюдаются при замедлении синусового и АВ -узлового ритма.
Г. Нарушения проведения
1. Синоатриальная блокада. Удлиненный интервал PP кратен нормальному. Причины: некоторые лекарственные средства (сердечные гликозиды, хинидин. прокаинамид ), гиперкалиемия, дисфункция синусового узла, инфаркт миокарда, повышение парасимпатического тонуса. Иногда отмечается периодика Венкебаха (постепенное укорочение интервала PP вплоть до выпадения очередного цикла).
2. АВ -блокада 1 степени. Интервал PQ > 0,20 с. Каждому зубцу P соответствует комплекс QRS. Причины: наблюдается у здоровых лиц, спортсменов, при повышении парасимпатического тонуса, приеме некоторых лекарственных средств (сердечных гликозидов, хинидина. прокаинамида. пропранолола. верапамила ), ревматической атаке, миокардитах, врожденных пороках сердца (дефект межпредсердной перегородки, открытый артериальный проток). При узких комплексах QRS наиболее вероятный уровень блокады — АВ -узел. Если комплексы QRS широкие, нарушение проведения возможно как в АВ -узле, так и в пучке Гиса. Лечение — см. гл. 6, п. VIII.А.
3. АВ -блокада 2 степени типа Мобитц I (с периодикой Венкебаха). Нарастающее удлинение интервала PQ вплоть до выпадения комплекса QRS. Причины: наблюдается у здоровых лиц, спортсменов, при приеме некоторых лекарственных средств (сердечных гликозидов, бета-адреноблокаторов, антагонистов кальция, клонидина. метилдофы. флекаинида. энкаинида. пропафенона. лития ), при инфаркте миокарда (особенно нижнем), ревматической атаке, миокардитах. При узких комплексах QRS наиболее вероятный уровень блокады — АВ -узел. Если комплексы QRS широкие, нарушение проведения импульса возможно как в АВ -узле, так и в пучке Гиса. Лечение — см. гл. 6, п. VIII.Б.1.
4. АВ -блокада 2 степени типа Мобитц II. Периодическое выпадение комплексов QRS. Интервалы PQ одинаковы. Причины: почти всегда возникает на фоне органического поражения сердца. Задержка импульса происходит в пучке Гиса. АВ -блокада 2:1 бывает как типа Мобитц I, так и Мобитц II: узкие комплексы QRS более характерны для АВ -блокады типа Мобитц I, широкие — для АВ -блокады типа Мобитц II. При АВ -блокаде высокой степени выпадают два и более последовательных желудочковых комплекса. Лечение — см. гл. 6, п. VIII.Б.2.
5. Полная АВ -блокада. Предсердия и желудочки возбуждаются независимо друг от друга. Частота сокращений предсердий превышает частоту сокращений желудочков. Одинаковые интервалы PP и одинаковые интервалы RR, интервалы PQ варьируют. Причины: полная АВ -блокада бывает врожденной. Приобретенная форма полной АВ -блокады возникает при инфаркте миокарда, изолированной болезни проводящей системы сердца (болезнь Ленегра), аортальных пороках, приеме некоторых лекарственных средств (сердечных гликозидов, хинидина. прокаинамида ), эндокардите, лаймской болезни, гиперкалиемии, инфильтративных заболеваниях (амилоидоз, саркоидоз), коллагенозах, травмах, ревматической атаке. Блокада проведения импульса возможна на уровне АВ -узла (например, при врожденной полной АВ -блокаде с узкими комплексами QRS), пучка Гиса или дистальных волокон системы Гиса—Пуркинье. Лечение — см. гл. 6, п. VIII.В.
III. Определение электрической оси сердца. Направление электрической оси сердца примерно соответствует направлению наибольшего суммарного вектора деполяризации желудочков. Для определения направления электрической оси сердца необходимо подсчитать алгебраическую сумму зубцов амплитуды комплекса QRS в отведениях I, II и aVF (из амплитуды положительной части комплекса вычесть амплитуду отрицательной части комплекса) и далее руководствоваться табл. 5.1 .
А. Причины отклонения электрической оси сердца вправо: ХОЗЛ. легочное сердце, гипертрофия правого желудочка, блокада правой ножки пучка Гиса, боковой инфаркт миокарда, блокада задней ветви левой ножки пучка Гиса, отек легких, декстрокардия, синдром WPW. Бывает в норме. Сходная картина наблюдается при неправильном наложении электродов.
Б. Причины отклонения электрической оси сердца влево: блокада передней ветви левой ножки пучка Гиса, нижний инфаркт миокарда, блокада левой ножки пучка Гиса, гипертрофия левого желудочка, дефект межпредсердной перегородки типа ostium primum, ХОЗЛ. гиперкалиемия. Бывает в норме.
В. Причины резкого отклонения электрической оси сердца вправо: блокада передней ветви левой ножки пучка Гиса на фоне гипертрофии правого желудочка, блокада передней ветви левой ножки пучка Гиса при боковом инфаркте миокарда, гипертрофия правого желудочка, ХОЗЛ .
IV. Анализ зубцов и интервалов. Интервал ЭКГ — промежуток от начала одного зубца до начала другого зубца. Сегмент ЭКГ — промежуток от конца одного зубца до начала следующего зубца. При скорости записи 25 мм/с каждая маленькая клеточка на бумажной ленте соответствует 0,04 с.
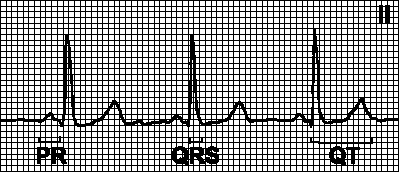
А. Нормальная ЭКГ в 12 отведениях
1. Зубец P. Положителен в отведениях I, II, aVF, отрицателен в aVR, может быть отрицательным или двухфазным в отведениях III, aVL, V1. V2 .
2. Интервал PQ. 0,12—0,20 с.
3. Комплекс QRS. Ширина — 0,06—0,10 с. Небольшой зубец Q (ширина < 0,04 с, амплитуда < 2 мм) бывает во всех отведениях кроме aVR, V1 и V2. Переходная зона грудных отведений (отведение, в котором амплитуды положительной и отрицательной части комплекса QRS одинаковы) обычно находится между V2 и V4 .
4. Сегмент ST. Обычно на изолинии. В отведениях от конечностей в норме возможны депрессия до 0,5 мм, подъем до 1 мм. В грудных отведениях возможен подъем ST до 3 мм выпуклостью вниз (синдром ранней реполяризации желудочков, см. гл. 5, п. IV.З.1.г ).
5. Зубец T. Положителен в отведениях I, II, V3 —V6. Отрицателен в aVR, V1. Может быть положительным, уплощенным, отрицательным или двухфазным в отведениях III, aVL, aVF, V1 и V2. У здоровых молодых людей бывает отрицательный зубец T в отведениях V1 —V3 (стойкий ювенильный тип ЭКГ ).
6. Интервал QT. Длительность обратно пропорциональна ЧСС ; обычно колеблется в пределах 0,30—0,46 с. QTc = QT/ Ц RR, где QTc — корригированный интервал QT; в норме QTc  0,46 у мужчин и
0,46 у мужчин и  0,47 у женщин.
0,47 у женщин.
Ниже приводятся некоторые состояния, для каждого из которых указаны характерные ЭКГ -признаки. Нужно, однако, иметь в виду, что ЭКГ -критерии не обладают стопроцентной чувствительностью и специфичностью, поэтому перечисленные признаки могут быть выявлены порознь или в разных сочетаниях либо отсутствовать вовсе.
1. Высокий остроконечный P во II отведении: увеличение правого предсердия. Амплитуда зубца P во II отведении > 2,5 мм (P pulmonale). Специфичность составляет лишь 50%, в 1/3 случаев P pulmonale вызван увеличением левого предсердия. Отмечается при ХОЗЛ. врожденных пороках сердца, застойной сердечной недостаточности, ИБС .
2. Отрицательный P в I отведении
а. Декстрокардия. Отрицательные зубцы P и T, инвертированный комплекс QRS в I отведении без нарастания амплитуды зубца R в грудных отведениях. Декстрокардия может быть одним из проявлений situs inversus (обратное расположение внутренних органов) или изолированной. Изолированная декстрокардия часто сочетается с другими врожденными пороками, включая корригированную транспозицию магистральных артерий, стеноз легочной артерии, дефекты межжелудочковой и межпредсердной перегородок.
б. Неправильно наложены электроды. Если электрод, предназначенный для левой руки, наложен на правую, то регистрируются отрицательные зубцы P и T, инвертированный комплекс QRS с нормальным расположением переходной зоны в грудных отведениях.
3. Глубокий отрицательный P в отведении V1 : увеличение левого предсердия. P mitrale: в отведении V1 конечная часть (восходящее колено) зубца P расширена (> 0,04 с), амплитуда его > 1 мм, зубец P расширен во II отведении (> 0,12 с). Наблюдается при митральных и аортальных пороках, сердечной недостаточности, инфаркте миокарда. Специфичность данных признаков — выше 90%.

4. Отрицательный зубец P во II отведении: эктопический предсердный ритм. Интервал PQ обычно > 0,12 с, зубец P отрицателен в отведениях II, III, aVF. См. гл. 5, п. II.А.3 .

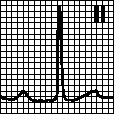
В. Интервал PQ
1. Удлинение интервала PQ: АВ -блокада 1 степени. Интервалы PQ одинаковые и превышают 0,20 с (см. гл. 5, п. II.Г.2 ). Если длительность интервала PQ варьирует, то возможна АВ -блокада 2 степени (см. гл. 5, п. II.Г.3 ).
2. Укорочение интервала PQ
а. Функциональное укорочение интервала PQ. PQ < 0,12 с. Наблюдается в норме, при повышении симпатического тонуса, артериальной гипертонии, гликогенозах.
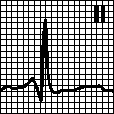
б. Синдром WPW . PQ < 0,12 с, наличие дельта-волны, комплексы QRS широкие, интервал ST и зубец T дискордантны комплексу QRS. См. гл. 6, п. XI.
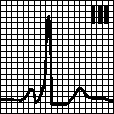
в. АВ -узловой или нижнепредсердный ритм. PQ < 0,12 с, зубец P отрицательный в отведениях II, III, aVF. см. гл. 5, п. II.А.5 .
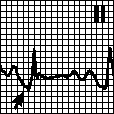
3. Депрессия сегмента PQ: перикардит. Депрессия сегмента PQ во всех отведениях, кроме aVR, наиболее выражена в отведениях II, III и aVF. Депрессия сегмента PQ отмечается также при инфаркте предсердий, который возникает в 15% случаев инфаркта миокарда.
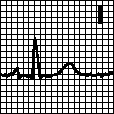
Г. Ширина комплекса QRS
1. 0,10—0,11 с
а. Блокада передней ветви левой ножки пучка Гиса. Отклонение электрической оси сердца влево (от –30° до –90°). Низкий зубец R и глубокий зубец S в отведениях II, III и aVF. Высокий зубец R в отведениях I и aVL. Может регистрироваться небольшой зубец Q. В отведении aVR имеется зубец поздней активации (R’). Характерно смещение переходной зоны влево в грудных отведениях. Наблюдается при врожденных пороках и других органических поражениях сердца, изредка — у здоровых людей. Лечения не требует.
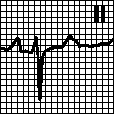 .
.
б. Блокада задней ветви левой ножки пучка Гиса. Отклонение электрической оси сердца вправо (> +90°). Низкий зубец R и глубокий зубец S в отведениях I и aVL. Может регистрироваться небольшой зубец Q в отведениях II, III, aVF. Отмечается при ИБС. изредка — у здоровых людей. Встречается нечасто. Необходимо исключить другие причины отклонения электрической оси сердца вправо: гипертрофию правого желудочка, ХОЗЛ. легочное сердце, боковой инфаркт миокарда, вертикальное положение сердца. Полную уверенность в диагнозе дает только сравнение с предыдущими ЭКГ. Лечения не требует.
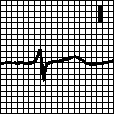
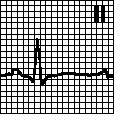
в. Неполная блокада левой ножки пучка Гиса. Зазубренность зубца R или наличие позднего зубца R (R’) в отведениях V5. V6. Широкий зубец S в отведениях V1. V2. Отсутствие зубца Q в отведениях I, aVL, V5. V6 .
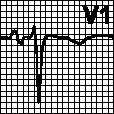
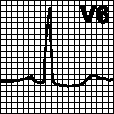
г. Неполная блокада правой ножки пучка Гиса. Поздний зубец R (R’) в отведениях V1. V2. Широкий зубец S в отведениях V5. V6 .
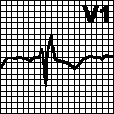
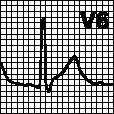
а. Блокада правой ножки пучка Гиса. Поздний зубец R в отведениях V1. V2 с косонисходящим сегментом ST и отрицательным зубцом T. Глубокий зубец S в отведениях I, V5. V6. Наблюдается при органических поражениях сердца: легочном сердце, болезни Ленегра, ИБС. изредка — в норме. Замаскированная блокада правой ножки пучка Гиса: форма комплекса QRS в отведении V1 соответствует блокаде правой ножки пучка Гиса, однако в отведениях I, aVL или V5. V6 регистрируется комплекс RSR’. Обычно это бывает обусловлено блокадой передней ветви левой ножки пучка Гиса, гипертрофией левого желудочка, инфарктом миокарда. Лечение — см. гл. 6, п. VIII.Е.
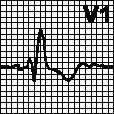
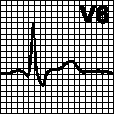
б. Блокада левой ножки пучка Гиса. Широкий зазубренный зубец R в отведениях I, V5. V6. Глубокий зубец S или QS в отведениях V1. V2. Отсутствие зубца Q в отведениях I, V5. V6. Наблюдается при гипертрофии левого желудочка, инфаркте миокарда, болезни Ленегра, ИБС. иногда — в норме. Лечение — см. гл. 6, п. VIII.Д.
в. Блокада правой ножки пучка Гиса и одной из ветвей левой ножки пучка Гиса. Сочетание двухпучковой блокады с АВ -блокадой 1 степени не следует расценивать как трехпучковую блокаду: удлинение интервала PQ может быть обусловлено замедлением проведения в АВ -узле, а не блокадой третьей ветви пучка Гиса. Лечение — см. гл. 6, п. VIII.Ж.
г. Нарушение внутрижелудочковой проводимости. Расширение комплекса QRS (> 0,12 с) в отсутствие признаков блокады правой или левой ножки пучка Гиса. Отмечается при органических поражениях сердца, гиперкалиемии, гипертрофии левого желудочка, приеме антиаритмических средств классов Ia и Ic, при синдроме WPW. Лечения обычно не требует.

Д. Амплитуда комплекса QRS
1. Низкая амплитуда зубцов. Амплитуда комплекса QRS < 5 мм во всех отведениях от конечностей и < 10 мм во всех грудных отведениях. Встречается в норме, а также при экссудативном перикардите, амилоидозе, ХОЗЛ. ожирении, тяжелом гипотиреозе.
2. Высокоамплитудный комплекс QRS
а. Гипертрофия левого желудочка
1) Критерии Корнелла: (R в aVL + S в V3 ) > 28 мм у мужчин и > 20 мм у женщин (чувствительность 42%, специфичность 96%).
2) Критерии Эстеса

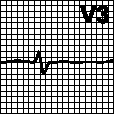
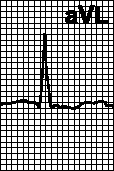
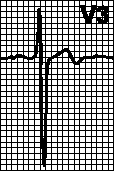
ЭКГ при синусовой аритмии. Предсердные выскальзывающие ритмы
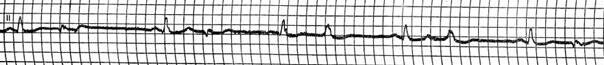
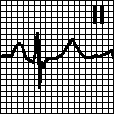
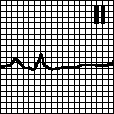
Синусовая аритмия выражается в периодических изменениях интервалов R — R более чем на 0,10 сек. и чаще всего зависит от фаз дыхания. Существенным электрокардиографическим признаком синусовой аритмии является постепенное изменение продолжительности интервала R — R: при этом после самого короткого интервала редко идет самый длинный.
Так же как при синусовой тахикардии и брадикардии, уменьшение и увеличение интервала R — R происходит главным образом на счет интервала Т — Р. Наблюдаются небольшие изменения интервалов Р — Q и Q — Т.
ЭКГ здоровой женщины 30 лет. Продолжительность интервала R — R колеблется от 0,75 до 1,20 сек. Средняя частота ритма (0,75 + 1,20 сек./2 = 0,975 сек.) около 60 в 1 мин. Интервал Р — Q = 0,15 — 0,16 сек. Q — Т = 0,38 — 0,40 сек. РI,II,III,V6 положительный. Комплекс
QRSI,II,III,V6 типа RS. RII>RI>rIII Заключение. Синусовая аритмия. S-тип ЭКГ. вероятно вариант нормы. В здоровом сердце эктопические центры автоматизма, в том числе расположенные в предсердиях, обладают меньшей скоростью диастолической деполяризации и соответственно меньшей частотой импульсации, чем синусовый узел. В связи с этим синусовый импульс, распространяясь по сердцу, возбуждает как сократительный миокард, так и волокна специализированной ткани сердца, прерывая диастолическую деполяризацию клеток эктопических центров автоматизма. Таким образом, синусовый ритм препятствует проявлению автоматизма эктопических центров. Специализированные автоматические волокна группируются в правом предсердии в верхней его части спереди, в боковой стенке средней части и в нижней части предсердия вблизи правого атриовентрикулярного отверстия. В левом предсердии автоматические центры располагаются в верхнезадней и нижнезадней (около атриовентрикулярного отверстия) областях. Кроме того, автоматические клетки имеются в области устья коронарного синуса в нижнелевой части правого предсердия. Предсердный автоматизм (и автоматизм других эктопических центров) может проявиться в трех случаях: 1) при понижении автоматизма синусового узла ниже автоматизма эктопического центра; 2) при повышении автоматизма эктопического центра в предсердиях; 3) при синоатриальной блокаде или в других случаях больших пауз в возбуждении предсердий. Предсердный ритм может быть стойким, наблюдаться в течение нескольких дней, месяцев и даже лет. Он может быть транзиторным, иногда непродолжительным, если, например, появляется в длинных межцикловых интервалах при синусовой аритмии, синоатриальной блокаде и других аритмиях. Характерным признаком предсердного ритма является изменение формы, направления и амплитуды зубца Р. Последний изменяется различно в зависимости от локализации эктопического источника ритма и направления распространения волны возбуждения в предсердиях. При предсердном ритме зубец Р расположен перед комплексом QRS. В большинстве вариантов этого ритма зубец Р отличается от зубца Р синусового ритма по полярности (направление вверх или вниз от изолинии), амплитуде или форме в нескольких отведениях. Исключение составляет ритм из верхнего отдела правого предсердия (зубец Р подобен синусовому). Важным является отличие предсердного ритма, сменившего синусовый у одного и того же лица по ЧСС, продолжительности Р — Q и большей регулярности. Комплекс QRS наджелудочковой формы, но может быть аберрантным при сочетании с блокадами ветвей пучка Гиса. ЧСС от 40 до 65 в 1 мин. При ускоренном предсердном ритме ЧСС равна 66 — 100 в 1 мин. (большую ЧСС относят к тахикардии). Оглавление темы «Функциональные пробы на ЭКГ»: