Профилактика субарахноидального кровоизлияния
- Полноценное питание с ограничением употребления жирных и жареных блюд, увеличение приема свежих овощей, фруктов.
- Умеренные физические нагрузки: бег трусцой, плавание.
- Прогулки на свежем воздухе.
- Отказ от курения и злоупотребления алкоголем.
- Контроль артериального (кровяного) давления: при необходимости прием гипотензивных препаратов (снижающих артериальное давление).
- Контроль уровня сахара в крови: диета с ограничением сладких и мучных блюд, инсулинотерапия, прием препаратов, снижающих уровень глюкозы в крови.
- Источники
В.И.Шмырев, К.В.Соколов — Нетравматические САК: профилактика и лечение вазоспазма, Фарматека №15, 2008 г.
Субарахноидальное кровоизлияние в мозг и его последствия
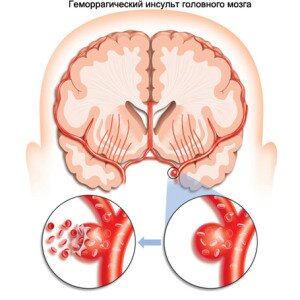
 Субарахноидальное кровоизлияние (САК) считается на сегодняшний день клиническим синдромом, который обусловлен излитием и скоплением крови субарахноидальном (подпаутинном) пространстве головного и/или спинного мозга, который относится к внутричерепным кровоизлияниям (острым нарушениям мозгового кровообращения по геморрагическому типу). Выделяют два вида САК – спонтанное и травматическое субарахноидальное кровоизлияние.
Субарахноидальное кровоизлияние (САК) считается на сегодняшний день клиническим синдромом, который обусловлен излитием и скоплением крови субарахноидальном (подпаутинном) пространстве головного и/или спинного мозга, который относится к внутричерепным кровоизлияниям (острым нарушениям мозгового кровообращения по геморрагическому типу). Выделяют два вида САК – спонтанное и травматическое субарахноидальное кровоизлияние.
Причины развития
Основной причиной субарахноидального кровоизлияния (80%) является внезапный разрыв мешотчатой или расслаивающейся аневризмы сосудов мозга или сосудистой мальформации (4 -5% случаев) при артериовенозных каверномах и фистулах, возникающих самопроизвольно (спонтанное субарахноидальное кровоизлияние) или в результате ЧМТ (часто у детей и подростков).
Другие причины САК в общей сложности составляет от 5 до 10% – разрыв патологически измененного церебрального сосуда при васкулитах или васкулопатиях, опухолях (гемангиомы, лейкозы), инфекционно-токсических или грибковых артериитах и диабетических ангиопатиях, болезнях крови (геморрагические диатезы, тромбоцитопатии, гемофилия), тромбозах мозговых синусов и вен. В 8 — 10 % случаев этиологию заболевания установить не удается.
Предрасполагающие факторы
Главным предрасполагающим фактором при спонтанном субарахноидальном кровоизлиянии считается резкое повышение артериального давления на фоне сильного и внезапного физического напряжения при подъемах тяжести, сильном кашле, дефекации, при крайнем эмоциональном перенапряжении и длительных стрессовых ситуациях. Также развитие субарахноидального кровоизлияния могут спровоцировать — выраженное ухудшение венозного оттока с выраженными поражениями церебральных сосудов атеросклеротическим процессом во время ночного сна, при стойких артериитах при быстро наступающей декомпенсации заболеваний крови и при прорыве в подпаутинное пространство поверхностно расположенных крупных внутримозговых кровоизлияний. Единственным предрасполагающим фактором при развитии травматического субарахноидального кровоизлияния является травматическое повреждение головного или спинного мозга при ЧМТ или патологически протекающих родах (как родовая травма у новорожденных детей).
Патогенез развития заболевания
На сегодняшний день установлено, что кровоизлияние возникает вследствие полного разрыва поврежденного патологическим процессом сосуда или частичного надрыва стенки мозговой оболочечной артерии, который приводит к полному нарушению целостности церебрального сосуда или постепенному формированию аневризм, разрывающихся на фоне резких подъемов АД или врожденной патологии сосудов (врожденные аневризмы или сосудистые мальформации). Врожденные аневризмы чаще локализуются в области бифуркационного разветвления крупных артерий основания мозга.
В основном излившаяся кровь накапливается преимущественно в области базальных цистерн субарахноидального пространства – базальное субарахноидальное кровоизлияние в головной мозг. При разрыве аневризмы кровь быстро распространяется в спинномозговой жидкости с последующим возникновением выраженного спазма мозговых артерий с развитием отека мозга с последующей гибелью нейронов.
Патогенез осложненного течения кровоизлияний
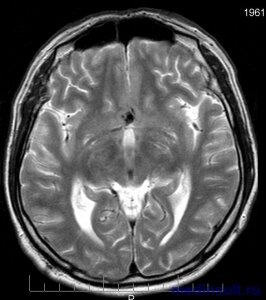 Базальное субарахноидальное кровоизлияние, развивающееся в связи с разрывом аневризмы, запускает церебральный ангиоспазм отсрочено — на 3 — 5 сутки после возникновения САК с достижением максимума на 6-10 сутки, а затем регрессирует в течение 2 недель, или заканчивается летальным исходом. Распространенность и выраженность спазма и степени сужения церебральных артерий зависит от локализации, количества сгустков крови и длительности воздействия крови (сдавливание структур мозга) и продуктов ее распада на стенки мозговых сосудов. При длительном спазме артерий происходят необратимые структурные изменения эндотелия сосудов с изменениями коллагена и развитием фиброза гладкомышечных клеток, что приводит к выраженному изменению эластических свойств артерий. Поэтому в 50 — 64% случаев формируется вторичная ишемия мозговой ткани и неврологические симптомы в зависимости от локализации и степени ишемического повреждения. Головной мозг пациента поражается значительно при развитии прорыва крови в желудочки мозга или при сочетании субарахноидального кровоизлияния с паренхиматозным поражением нейронов (внутримозговым кровоизлиянием).
Базальное субарахноидальное кровоизлияние, развивающееся в связи с разрывом аневризмы, запускает церебральный ангиоспазм отсрочено — на 3 — 5 сутки после возникновения САК с достижением максимума на 6-10 сутки, а затем регрессирует в течение 2 недель, или заканчивается летальным исходом. Распространенность и выраженность спазма и степени сужения церебральных артерий зависит от локализации, количества сгустков крови и длительности воздействия крови (сдавливание структур мозга) и продуктов ее распада на стенки мозговых сосудов. При длительном спазме артерий происходят необратимые структурные изменения эндотелия сосудов с изменениями коллагена и развитием фиброза гладкомышечных клеток, что приводит к выраженному изменению эластических свойств артерий. Поэтому в 50 — 64% случаев формируется вторичная ишемия мозговой ткани и неврологические симптомы в зависимости от локализации и степени ишемического повреждения. Головной мозг пациента поражается значительно при развитии прорыва крови в желудочки мозга или при сочетании субарахноидального кровоизлияния с паренхиматозным поражением нейронов (внутримозговым кровоизлиянием).
Периоды клинического течения аневризм
Аневризмы головного мозга всего встречаются мешотчатые аневризмы, имеющие вид сосудистого мешка с дном, телом и шейку с размерами в поперечнике от нескольких миллиметров до 1-2 сантиметров и гигантских аневризм – более 2 сантиметров в диаметре.
Выделяют бессимптомные аневризмы (у 0,5% общего населения планеты), неразорвавшиеся аневризмы – диагностированные клинически и инструментально (7-8% всех случаев заболевания) и разрывы аневризм с развитием субарахноидального, субдурального или внутримозгового кровоизлияния в зависимости от локализации сосуда – 91% случаев.
Также классифицируют единичные и множественные (20%), врожденные и приобретенные аневризмы.
Выделяют основные периоды течения аневризм: догеморрагический, геморрагический (после разрыва), постгеморрагический (последствия и остаточные явления после разрыва аневризмы в головной мозг или его подпаутинную оболочку).
Симптомы догеморрагического периода
У 50% больных с аневризмами заболевание протекает бессимптомно. У остальных пациентов эта патология сосудов проявляется частой локальной головной болью в области глазниц и лба (по типу мигрени), а также эпизоды выраженной головной боли, сопровождающейся менингеальными симптомами (от нескольких часов до двух суток).
Другими проявлениями наличия аневризм с вероятностью их кровоизлияния в мозг являются:
- эпилептические припадки неясного генеза;
- преходящие нарушения функций близлежащих нервов (диплопия, анизокория косоглазие, лицевой гемиспазм);
- снижение остроты зрения и выпадения полей зрения.
Геморрагический период
Разрыв аневризмы в большинстве случаев происходит в области ее дна и длится от трех до пяти недель после кровоизлияния в мозг.
Симптомы спонтанного субарахноидального кровоизлияния:
- острая интенсивная головная боль с ощущением жара;
- кратковременная потеря сознания в связи с полным спазмом поверхностных церебральных сосудов с выключением функций ретикулярной формации и гипоталамуса, реже с развитием мозговой комы;
- тошнота, рвота, головокружение, брадикардия и замедление дыхания;
- эпилептические приступы;
- менингеальные симптомы, которые выявляются через день после субарахноидального кровоизлияния;
- на 5-10 день повышается температура тела;
- очаговые и проводниковые симптомы — парезы, расстройства памяти, речи, зрения, нарушения психики.
Клиническая картина отличается по локализации разорвавшейся аневризмы – наиболее сложный прогноз для жизни при разрыве аневризмы вертебрально-базилярной системы с субарахноидальным кровоизлиянием в мозг с прогрессирующими мозжечковыми симптомами, поражением каудальной группы черепно-мозговых нервов и вторичным ишемическим кровоизлиянием в ствол мозга с нарушением дыхания и летальным исходом.
Особенности лечения субарахноидальных кровоизлияний
Лечение субарахноидального кровоизлияния заключается в хирургическом удалении основной массы крови из подпаутинного пространства и базисной терапии, направленной на нормализацию дыхания, сердечной деятельности и гомеостаза, а также симптоматическое лечение отека мозга и основных патологических синдромов. От своевременности оказания первой помощи и правильности назначенного патогенетического лечения зависит прогноз для жизни пациента и его адаптация в обществе после перенесенного кровоизлияния в мозг .
Особенности постгеморрагического периода
Постгеморрагический период определяется наличием остаточных неврологических проявлений после перенесенного кровоизлияния в мозг.
Последствия кровоизлияния в подпаутинное пространство и его влияние на головной мозг зависят от причины САК и возможности ее скорейшего устранения (остановка внутримозгового кровотечения), своевременности госпитализации и адекватности назначенного лечения (консервативное или хирургическое). А также от возраста (более тяжелые кровоизлияния в мозг у детей и пожилых пациентов) и массивности кровотечения (более выраженный процесс наблюдается при разрыве крупного артериального сосуда).
Дополнительными факторами, определяющими прогноз данного заболевания, являются –
развитие отека мозга с резкими нарушениями ликвороциркуляции с последующим формированием острой окклюзионной гидроцефалии, вторичные множественные ишемические очаги с нарастанием очаговой симптоматики или развитие комы, обусловленной различными типами массивных кровоизлияний в мозг.
Субарахноидальное кровоизлияние при травмах
Травматическое субарахноидальное кровоизлияние развивается в результате ЧМТ при сильном ударе головой и разрыве пиальных артерий и вен (сосудов, которые непосредственно расположены в подпаутинном пространстве) с ушибом мозга. Чаще травматический генез данного вида кровоизлияния в мозг развивается у лиц молодого возраста, подростков и детей при падении с высоты, драках, при спортивных и уличных травмах, дорожно-транспортных авариях.
Последствия и прогноз травматического кровоизлияния в мозг зависят от калибра сосуда и его типа и определяются количеством излившейся крови и массивностью кровотечения, сложностью полученной ЧМТ, возрастом пациента (сложнее протекают кровоизлияния в мозг у детей), своевременностью диагностики и возможностью скорейшей госпитализации пациента. Также прогноз для жизни и дальнейшей трудоспособности определяется наличием осложнений (отека мозга, поражения ствола, развитием острой внутренней гидроцефалии, прорывом крови в желудочки мозга) и возможностью их коррекции.
Субарахноидальное кровоизлияние при родовой травме
 Кровоизлияния в мозг (субарахноидальное или внутрижелудочковое) у новорожденных детей считается тяжелейшей родовой травмой, которое развивается при повреждении черепа ребенка при патологическом течении родов в результате разрыва церебральных кровеносных сосудов.
Кровоизлияния в мозг (субарахноидальное или внутрижелудочковое) у новорожденных детей считается тяжелейшей родовой травмой, которое развивается при повреждении черепа ребенка при патологическом течении родов в результате разрыва церебральных кровеносных сосудов.
Причинами субдурального кровоизлияния в мозг у детей в период новорожденности является в первую очередь несоответствие размеров головки новорожденного и родовых путей матери и неправильно выполненные акушерские вмешательства:
- на фоне недоношенной или переношенной беременности;
- при стремительных или затяжных родах;
- при тяжелом течении беременности на фоне внутриутробных инфекций, гипоксии, выраженной соматической патологии у матери, при сформированных пороках развития головного мозга, церебральных сосудов и черепа у детей.
Симптомы кровоизлияния в мозг при родовой травме
Субарахноидальное кровоизлияние у детей в связи с родовой травмой имеет разнообразные проявления – менингеальный и гипертензионно-гидроцефальный синдромы, а также очаговые симптомы в зависимости от локализации кровоизлияния в мозг, которые проявляются сразу после рождения или в первые дни после родов.
Умеренные кровоизлияния в подпаутинное пространство у большинства доношенных новорожденных детей протекают малосимптомно или выявляются на вторые сутки. Симптомы кровоизлияния в мозг у детей проявляются в виде:
- беспокойства, общего возбуждения;
- судорог;
- мозгового крика;
- инверсии сна;
- повышения двигательной активности при минимальном раздражении;
- усилении врожденных рефлексов;
- гиперестезий;
- повышения мышечного тонуса;
- желтуха;
- выбухание родничков и расхождение швов.
Своевременная диагностика и патогенетическое лечение значительно снижают риск формирования органической патологии головного мозга у детей, способствуют их скорейшей реабилитации и минимализации негативных последствий ЦНС, приводящих к развитию и прогрессированию ДЦП у детей раннего возраста.
Геморрагический инсульт — субарахноидальное кровоизлияние
опубликовано 01/09/2011 14:20 в рубрике Нарушения мозгового кровообращения
1. Факторы риска. Артериальная гипертония, коагулопатии, прием некоторых лекарственных средств, травмы. Нередко субарахноидальное кровоизлияние происходит в отсутствие факторов риска.
2. Характер возникновения. Внезапно, обычно во время нагрузки. В 15—30% случаев субарахноидальному кровоизлиянию предшествует головная боль, вызванная небольшими кровоизлияниями. Причина головной боли обычно остается нераспознанной.
3. Клиническая картина. Внезапная сильная головная боль и рвота; очаговых неврологических симптомов нет.
4. Локализация кровоизлияния. Субарахноидальная, иногда также происходит кровоизлияние в вещество головного мозга.
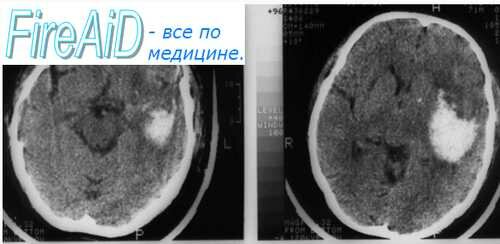
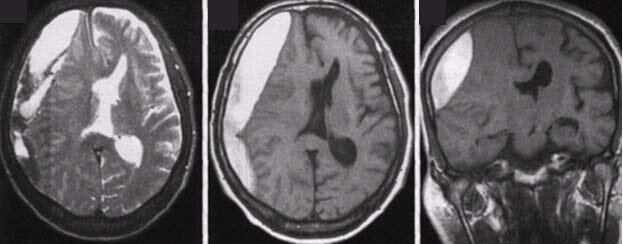
5. КТ. МРТ и люмбальная пункция. КТ. повышенная плотность субарахноидального пространства (светлый очаг); МРТ. в T1-режиме — темный очаг, в T2-режиме — светлый. МРТ менее чувствительна, чем КТ. для выявления крови в субарахноидальном пространстве. Люмбальная пункция: эритроциты — 2000—1 млн/мкл; давление — 200—1000 мм рт. ст. Если крови в СМЖ нет, то диагноз субарахноидального кровоизлияния исключен.
а. Разрыв аневризмы: высокая частота осложнений и летальность. Высок риск того, что кровоизлияние вскоре повторится. Часто субарахноидальное кровоизлияние осложняется спазмом церебральных артерий с инфарктом головного мозга. Около 33% больных умирают на догоспитальном этапе, 20% умирают в стационаре или становятся полностью беспомощными, у 17% состояние ухудшается, несмотря на стационарное лечение, и лишь 30% выздоравливают. Если в течение 6 мес кровоизлияния не повторялись и не было проведено хирургического лечения, то риск повторных кровоизлияний — 3% в год.
б. Кровоизлияние из артериовенозной мальформации: прогноз лучше, чем при разрыве аневризмы. Раннее повторное кровоизлияние и спазм церебральных артерий не характерны. Летальность первого кровоизлияния — 10%. Вероятность повторных кровоизлияний — 0,5—2% в год; общая летальность 20%.
а. Повторное кровоизлияние. В отсутствие лечения повторное кровоизлияние происходит у 50% больных с аневризмами; 20% повторных кровоизлияний происходит в течение 2 нед, 30% — в течение 1 мес, 40% — в течение 6 мес. Повторное кровоизлияние — причина смерти в 40% случаев. Кровоизлияние из артериовенозной мальформации рецидивирует редко. Клиническая картина: внезапная сильная головная боль, менингеальные симптомы, кома. Появление очаговых неврологических симптомов свидетельствует о кровоизлиянии в вещество головного мозга. Профилактика: анальгетики, гипотензивные, транквилизаторы и слабительные, быстрое проведение операции.
б. Спазм церебральных артерий. Возникает в 25—35% случаев разрывов аневризм, обычно на 4—14-е сутки. При разрывах артериовенозных мальформаций наблюдается редко. В большинстве случаев приводит к инфаркту головного мозга. Клиническая картина: артериальная гипертония, изменения на ЭКГ. психические нарушения; возможны очаговые неврологические симптомы. Лечение: массивная инфузионная терапия (3 л/сут) с целью снижения вязкости крови и поддержания перфузии мозга. Для предотвращения вторичного ишемического инсульта назначают нимодипин, 60 мг внутрь каждые 4 ч в течение 21 сут; терапию нимодипином начинают в пределах 4 сут с момента кровоизлияния.
г. Гидроцефалия. Может быть острой или подострой (развивается за 2—4 нед). Клиническая картина: усиление головной боли, заторможенность, недержание кала и мочи, аспонтанность. Диагностика: КТ. Лечение: дренирование желудочков или повторные люмбальные пункции.
д. Внутримозговая гематома. При смещении мозговых структур — дренирование гематомы.
е. Изменения ЭКГ . Изменения на ЭКГ наблюдаются более чем в 50% случаев и могут сохраняться в течение нескольких суток. Возможно удлинение интервала QT, подъем или депрессия сегмента ST, гигантский положительный или отрицательный зубец T, появление выраженного зубца U. Эти изменения могут симулировать ишемию миокарда и инфаркт миокарда. Нередки аритмии: синусовая тахикардия, синусовая брадикардия, синдром брадикардии-тахикардии, миграция водителя ритма, АВ -узловой ритм. Желудочковая тахикардия бывает редко, обычно на фоне удлинения интервала QT.
ж. Гипонатриемия. Возникает из-за неадекватной продукции АДГ. прогноз при этом неблагоприятный.
8. Лечение в зависимости от этиологии
а. Мешковидная аневризма. Подавляющее большинство мешковидных аневризм локализовано в передней соединительной и передних мозговых артериях. Средний диаметр — 7,5 мм (от 2 мм до 2—3 см); разрываются обычно аневризмы диаметром более 10 мм.
1) Клиническая картина: до разрыва течение обычно бессимптомное; разрыв, как правило, происходит на фоне нагрузки. Очаговая неврологическая симптоматика до разрыва, как правило, отсутствует, хотя при аневризмах внутренней сонной и задней мозговой артерий бывает поражение глазодвигательного нерва, при аневризмах средней мозговой артерии — гемипарез и афазия, при аневризмах передней мозговой артерии — парапарез и психические нарушения. Сопутствующие заболевания — коарктация аорты, фибромышечная дисплазия, поликистоз почек, синдром Марфана, синдром Элерса—Данло, врожденная геморрагическая телеангиэктазия, нейрофиброматоз, эластическая псевдоксантома.
2) Диагностика: КТ. Если результат КТ отрицателен, но подозрение на субарахноидальное кровоизлияние остается, проводят люмбальную пункцию. Отсутствие изменений в СМЖ исключает субарахноидальное кровоизлияние. Из-за спазма церебральных артерий установить источник кровоизлияния с помощью ангиографии иногда не удается; в этом случае исследование повторяют через 2 нед.
3) Лечение. Постельный режим, инфузионная терапия, профилактический прием противосудорожных средств (фенитоин, 300—400 мг/сут в несколько приемов; терапевтический уровень в плазме — 10—20 мкг/мл). Селективная ангиография и клипирование или перевязка аневризмы для уменьшения риска повторного кровоизлияния и снижения летальности. Сроки операции: у больных в ясном сознании и без очаговой неврологической симптоматики (класс I и II по Ханту и Хессу, J. Neurosurg. 1968; 28:14) — как можно быстрее (в первые 72 ч). Остальным хирургическое вмешательство проводят на 10—14-е сутки после кровоизлияния. Для уменьшения спазма церебральных артерий назначают нимодипин, 60 мг внутрь каждые 4 ч в течение 21 сут, начиная с 4-х суток (Br. Med. J. 1989; 298:636).
б. Артериовенозная мальформация. Разрыв артериовенозных мальформаций — причина субарахноидального кровоизлияния в 10% случаев.
1) Проявления артериовенозных мальформаций: кровоизлияния (50%), эпилептические припадки (40%), нарастающий неврологический дефект (20%). Могут быть длительные мигренеподобные головные боли. У беременных риск субарахноидального кровоизлияния повышен, особенно в I триместре и во время родов.
2) Диагностика: ангиография.
3) Лечение. У больных молодого возраста при хорошем общем состоянии проводят отсроченное хирургическое вмешательство (ранние повторные кровоизлияния редки). При тяжелом неврологическом дефекте и в пожилом возрасте проводят лучевую терапию или эмболизацию. Эпилептические припадки без субарахноидального кровоизлияния: противосудорожные препараты, операция не показана.
Источник: М.Фрид, С.Грайнс «Кардиология» (пер. с англ.), Москва, «Практика», 1996