Ишемическая дилатационная кардиомиопатия
Что такое Ишемическая дилатационная кардиомиопатия —
Ишемическая кардиомиопатия — заболевание миокарда, характеризующееся увеличением размеров полостей сердца и клинической симптоматикой ХСН, обусловлено атеросклеротическим поражением коронарных артерий. В иностранной медицинской литературе под ишемической дилатационной кардиомиопатией понимают заболевание миокарда, характеризующееся увеличением всех камер сердца до степени кардиомегалии, с неравномерным утолщением его стенок и явлениями диффузного или очагового фиброза, развивающиеся на фоне атеросклеротического поражения коронарных артерий.
В МКБ-10 ишемическая кардиомиопатия представлена в классе IX «Болезни системы кровообращения» в рубрике I 25.5 как форма хронической ишемической болезни сердца. В классификации кардиомиопатии (ВОЗ/МОФК, 1995) ишемическая кардиомиопатия отнесена в группу специфических кардиомиопатий. Ишемическая дилатационная кардиомиопатия — это поражение миокарда, обусловленное диффузным, значительно выраженным атеросклерозом коронарных артерий, проявляющееся кардиомегалией и симптомами застойной сердечной недостаточности. Больные ишемической дилатационной кардиомиопатией составляют около 5-8% от общего количества пациентов, страдающих клинически выраженными формами ИБС. Среди всех случаев кардиомиопатий на долю ишемической приходится около 11-13%. Ишемическая кардиомиопатия встречается преимущественно в возрасте 45-55 лет, среди всех больных мужчины составляют 90%.
Что провоцирует / Причины Ишемической дилатационной кардиомиопатии:
Причиной развития заболевания является множественное атеросклеротическое поражение эпикардиальных или интрамуральных ветвей коронарных артерий. Ишемическая кардиомиопатия характеризуется кардиомегалией (за счет дилатации камер сердца и левого желудочка в первую очередь) и застойной СН.
Патогенез (что происходит?) во время Ишемической дилатационной кардиомиопатии:
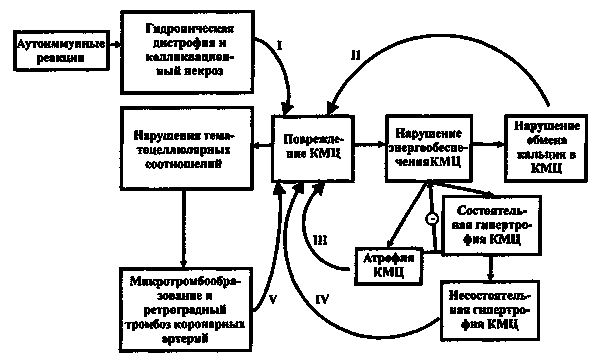
Патогенез заболевания включает несколько важных механизмов: гипоксия сердечной мышцы вследствие снижения коронарнго кровотока в связи с атеросклеротическим процессом в коронарных артериях и со снижением объема кровотока на единицу массы миокарда в результате его гипертрофии и уменьшения коронарной перфузии в субэндокардиальных слоях; гибернация миокарда — локальное снижение сократительной способности миокарда левого желудочка, вызванное его длительной гипоперфузией; ишемическая контрактура миофибрилл миокарда, которая развивается вследствие недостаточного кровоснабжения, способствует нарушению сократительной функции миокарда и развитию СН; ишемизированные участки миокарда во время систолы растягиваются с развитием в последующем дилатации полостей сердца; ремоделирование желудочков (дилатация, гипертрофия миокарда, развитие фиброза); развивается гипертрофия кардиомиоцитов, активируются фибробласты и процессы фиброгенеза в миокарде; диффузный фиброз миокарда участвуюет в развитии СН; апоптоз миокарда активируется вследствие ишемии и способствует наступлению сердечной недостаточности и развитию дилатации полостей.
В развитии заболевания участвуют факторы, играющие важную роль в патогенезе ХСН: дисбаланс в продукции эндотелием вазоконстрикторов и вазодилататоров с недостаточным синтезом последних, активация нейрогормональных факторов, гиперпродукция цитокинов, фактора некроза опухоли.
Симптомы Ишемической дилатационной кардиомиопатии:
Чаще развивается у мужчин в возрасте старше 45-55 лет. Обычно речь идет о пациентах, которые уже перенесли ранее инфаркт миокарда или страдают стенокардией. Однако в ряде случаев ишемическая кардиомиопатия развивается у больных, которые не перенесли инфаркта миокарда и не страдают стенокардией. Возможно, у таких пациентов имеет место безболевая ишемия миокарда, не диагностированная ранее. В типичных случаях клиническая картина характеризуется триадой симптомов: стенокардией напряжения, кардиомегалией, ХСН. У многих больных отсутствют клинические и ЭКГ-признаков стенокардии.
Клиническая симптоматика ХСН не имеет каких-либо специфических особенностей и в основном идентична проявлениям СН у больных с идиопатической дилатационной кардиомиопатией. Сердечная недостаточность быстрее прогрессирует при ишемической кардиомиопатии по сравнению с дилатационной кардиомиопатией. Обычно речь идет о систолической форме СН, но возможно развитие диастолической СН или сочетания обеих форм.
Кардиомегалия при физикальном исследовании характеризуется расширением всех границ сердца и преимущественно левой. При аускультации обращают на себя внимание тахикардия, часто различные аритмии, глухость тонов сердца, протодиастолический ритм галопа. Аритмия обнаруживается при ишемической кардиомиопатии значительно реже (17%), чем при идиопатической дилатационной кардиомиопатии. Признаки тромбоэмболических осложнений в клинической картине ишемической кардиомиопатии наблюдаются несколько реже, чем при идиопатической дилатационной кардиомиопатии.
Диагностика Ишемической дилатационной кардиомиопатии:
ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Биохимический анализ крови
Характерно повышение содержания в крови общего холестерина, холестерина липопротеинов низкой плотности, триглицеридов, что характерно для атеросклероза.
Электрокардиография
Могут выявляться рубцовые изменения после перенесенных ранее инфарктов миокарда или признаки ишемии в виде горизонтального смещения книзу от изолинии интервала ST в различных отделах миокарда. У многих больных обнаруживаются неспецифические диффузные изменения в миокарде в виде снижения или сглаженности зубца Т. Иногда зубец Т бывает отрицательным несимметричным или симметричным. Характерны также признаки гипертрофии миокарда левого желудочка или других отделов сердца. Регистрируются различные аритмии (чаще экстрасистолия, мерцательная аритмия) или нарушения проводимости. Суточное мониторирование ЭКГ по Холтеру часто выявляет скрыто протекающую, безболевую ишемию миокарда.
При ЭхоКГ обнаруживаются дилатация полостей сердца, небольшая гипертрофия миокарда, увеличение конечного диастолического объема, диффузная гипокинезия стенок левого желудочка, снижение фракции выброса. Фракция выброса правого желудочка у больных ишемической кардиопатией по сравнению с фракцией выброса левого желудочка снижена в меньшей мере, чем при идиопатической дилатационной кардиомиопатии.
При наличии хронической ишемии миокарда значительно возрастает жесткость, ригидность стенок левого желудочка, снижается их эластичность. Это обусловлено дефицитом макроэргических соединений в связи с недостаточным обеспечением миокарда кислородом. Что приводит к замедлению процесса раннего диастолического расслабления миокарда левого желудочка. Указанные обстоятельства приводят к развитию диастолической формы СН. Диастолическая дисфункция левого желудочка при ИБС может возникать без нарушения систолической функции.
По данным доплер-эхокардиографии выделяют два основных типа нарушения диастолической функции левого желудочка — ранний и рестриктивный. Ранний тип характеризуется нарушением ранней фазы диасто-лического наполнения левого желудочка. В эту фазу уменьшаются скорость и объем кровотока через митральное отверстие (пик Е) и увеличиваются объем и скорость кровотока в период предсердной систолы (пик А). Увеличивается время изометрического расслабления миокарда левого желудочка и удлиняется время замедления потока Е, отношение Е/А 2.
При ишемической кардиомиопатии возможно развитие диастолической дисфункции, рестриктивный тип наблюдается значительно реже. При развитии изолированной диастолической СН систолическая функция левого желудочка сохранена, фракция выброса нормальная. При ишемической кардиомиопатии изолированная диастолическая недостаточность бывает редко, чаще при выраженной застойной СН речь идет о комбинированной систолической и диастолической дисфункции левого желудочка.
Рентгенологическое исследование
Определяет значительное увеличение размеров всех камер сердца.
Радиоизотопная сцинтиграфия
Выявляет мелкие очаги нарушения накопления таллия-201 в миокарде, что отражает ишемию и фиброз миокарда.
Коронароангиография
Обнаруживает значительно выраженное атеросклеротическое поражение коронарных артерий. При этом одна из артерий может быть сужена более чем на 50%.
Диагноз заболевания уставливается на основании вышеизложенной клинической картины, данных инструментальных исследований. Прежде всего учитываются наличие стенокардии, анамнестические данные о перенесенном инфаркте миокарда, кардиомегалия, застойная СН. Диагностику ишемической дилатационной кардиомиопатии диагностические критерии, изложенные в таблице 9.
Таблица 9. Диагностические критерии ишемической дилатационной кардиомиопатии
Ишемическая кардиомиопатия. Лечение и симптомы
Ишемическая кардиомиопатия является термином который используется для описания пациентов, чье сердце не может перекачивать достаточно крови в связи с ишемической болезнью сердца. Ишемическая болезнь сердца является сужением мелких кровеносных сосудов, которые снабжают кровью и кислородом сердце. Эти пациенты часто имеют сердечную недостаточность.
Ишемическая кардиомиопатия вызвана ишемической болезнью сердца — накопление твердых веществ называемых бляшками в артериях. Когда артерии, приносящие кровь и кислород к сердцу, блокируются или очень сужены, с течением времени, сердечная мышца не работает так как нужно. Все сложнее становится сердцу заполнять и качать кровь к телу. Пациенты с этим состоянием, как правило, имеют историю сердечных приступов и стенокардии (боли в груди). Ишемическая кардиомиопатия является распространенной причиной сердечной недостаточности. Оно чаще всего поражает людей среднего возраста и пожилых людей.
Пациенты с этим заболеванием часто имеют симптомы стенокардии или инфаркта. Иногда пациенты не замечают никаких симптомов. Симптомы сердечной недостаточности обычно развиваются медленно, с течением времени. Обычные симптомы включают в себя:
- Кашель
- Усталость , слабость
- Нерегулярный или учащенный пульс
- Потеря аппетита
- Одышка, особенно с деятельностью
- Отеки ног и лодыжек (у взрослых)
- Опухоль в области живота (у взрослых)
Осмотр может быть нормальным, или может показать признаки того, что жидкость накапливается в организме:
- «Треск» в легких (стетоскоп)
- Увеличенная печень
- Дополнительные звуки сердца
- Опухоль ноги
- Повышенное давление в венах шеи
Там могут быть другие признаки сердечной недостаточности. Это состояние обычно диагностируют, если тест показывает, что сердце не перекачивает кровь как следует. Это называется снижение мфракции выброса. Нормальная фракция выброса составляет около 55 – 65%. У многих пациентов с этим расстройством фракция выброса меньше, чем эта. Люди с ишемической болезнью сердца могут иметь симптомы и признаки ишемической кардиомиопатии, даже когда их фракция выброса является нормальной или почти нормальной. Это потому, что сердце не в полной мере расслабляется (нарушение наполнения). Его иногда называют “диастолической сердечной недостаточностью” или “сердечной недостаточностью с сохраненной фракцией выброса”. Тесты, используемые для измерения фракции выброса включают в себя:
- Эхокардиограмма
- МРТ сердца
Биопсия сердца необходима в редких случаях, чтобы исключить другие условия.
Для лечения ишемической кардиомиопатии, ваш врач будет лечить и управлять сердечную недостаточность:
- Обучение управления симптомами сердечной недостаточности
- Лекарства для сердца
- Кардиостимулятор для лечения медленного сердечного ритма
- Имплантация дефибрилятора, который распознает неправильные сердечные ритмы и посылает электрический импульс, чтобы остановить их
Катетеризация сердца может быть сделана, чтобы увидеть, если вам нужна коронарное шунтирование. Эти процедуры позволяют повысить приток крови к поврежденным или ослабленным сердечным мышцам. Вам может понадобиться пересадка сердца, если вы перепробовали все стандартные методы лечения и до сих пор у вас очень тяжелые симптомы. Имплантируемое, искусственное сердце качает уже стало более доступным.Однако, очень немногие пациенты могут пройти эти дополнительные процедуры.
Часто, сердечную недостаточность можно контролировать с помощью лекарств, изменения образа жизни, и лечения этого заболевания, которое ее вызвало. Сердечная недостаточность может внезапно ухудшиться из-за стенокардии, инфаркта миокарда, инфекций и других заболеваний, от продуктов, с высоким содержанием соли. Сердечная недостаточность, как правило, долгосрочное (хроническое) заболевание. Оно может ухудшиться с течением времени. У некоторых людей развивается тяжелая сердечная недостаточность. Лекарственные средства, операции и другие методы лечения уже не помогут. Они находятся в опасности для опасных проблем сердечного ритма.
Дифференциальная диагностика ишемической болезни сердца и алкогольной кардиомиопатии, Власова Н.В. Асташкина О.Г.

Группа: Администраторы
Регистрация: 9.07.2004
Из: г. Ростов-на-Дону
Пользователь №: 96

Власова Н.В. Асташкина О.Г. Дифференциальная диагностика ишемической болезни сердца и алкогольной кардиомиопатии. – М. Спутник+, 2010. — 109 с.
В книге рассмотрена проблема дифференциальной диагностики скоропостижной смерти вследствие сердечно-сосудистых заболеваний, таких как ишемическая болезнь сердца и алкогольная кардиомиопатия.
Предложен алгоритм диагностики указанных выше заболеваний с помощью двухуровневого диагностического правила, основанного на комплексе макроскопических, микроскопических и биохимических критериев.
Изложены практические рекомендации по подготовке и исследованию биологических объектов, оценке результатов исследования.
Книга предназначена для судебно-медицинских экспертов, преподавателей кафедр судебной медицины.
АВТОРЫ
Наталья Владимировна Власова – кандидат медицинских наук
Ольга Генриховна Асташкина — кандидат медицинских наук
РЕЦЕНЗЕНТЫ
Евгений Савельевич Тучик, доктор медицинских наук, профессор
Евгений Христофорович Баринов, кандидат медицинских наук, доцент
ВВЕДЕНИЕ
Патология сердечно-сосудистой системы, являясь одной из актуальных проблем современной медицины, привлекает внимание специалистов различных отраслей медицинской науки. По данным Всемирной организации здравоохранения (ВОЗ) в 2005 году от сердечно-сосудистых заболеваний умерло 17,5 миллионов человек, что составило 30% всех случаев смерти в мире. Из этого числа 7,6 миллиона человек умерло от ишемической болезни сердца (ИБС) (111, 147).
В проблеме борьбы с сердечно-сосудистыми заболеваниями особое место стали занимать комплексные мероприятия, направленные на изучение некоронарных поражений миокарда, в частности, кардиомиопатий. Наиболее частой причиной вторичных кардиомиопатий (КМП) является алкоголизм. По данным А.М. Вихерта и др. (1989) 35% внезапной смерти связано с алкогольным поражением сердца.
ИБС представляет собой группу заболеваний, обусловленных абсолютной или относительной недостаточностью коронарного кровообращения. ИБС выделена как “самостоятельное заболевание” Всемирной организацией здравоохранения в 1965 г. в связи с большой социальной значимостью. В настоящее время ИБС широко распространена во всем мире, особенно в экономически развитых странах. Опасность ишемической болезни сердца заключается в том, что практически всегда исходом данного заболевания является скоропостижная смерть. На долю ИБС приходится примерно две трети случаев смерти от сердечно-сосудистых заболеваний.
ИБС – это сердечная форма атеросклероза и гипертонической болезни, проявляющаяся ишемической дистрофией миокарда, инфарктом миокарда, кардиосклерозом. Ишемическая болезнь сердца течет волнообразно, сопровождаясь коронарными кризами, т.е. эпизодами острой (абсолютной) коронарной недостаточности, возникающими на фоне хронической (относительной) недостаточности коронарного кровообращения. В связи с этим различают острую и хроническую формы ишемической болезни сердца. Острая ишемическая болезнь сердца морфологически проявляется ишемической дистрофией миокарда и инфарктом миокарда, хроническая ишемическая болезнь сердца (ХИБС) — кардиосклерозом (диффузным мелкоочаговым и постинфарктным крупноочаговым), осложняющимся иногда хронической аневризмой сердца (92).
В настоящее время классической считается классификация ИБС, принятая ВОЗ в 1979 году. По этой классификации основными формами ИБС являются:
• внезапная сердечная смерть;
• стенокардия;
• безболевая ишемия миокарда;
• инфаркт миокарда;
• постинфарктный кардиосклероз и его проявления;
• аритмии;
• сердечная недостаточность.
Считается, что основным патогенетическим механизмом развития ишемической болезни сердца является процесс закупорки и стеноза коронарных артерий. Однако полной корреляции в этом нет. Нередко весьма резкая степень поражения магистральных артерий (вплоть до полной облитерации их) протекает без клинических проявлений ишемической болезни сердца и без грубых морфологических изменений со стороны миокарда. В то же время при единичных нестенозирующих бляшках или ограниченном сужении бывает выраженный коронарный синдром, развивается массивный инфаркт миокарда или наступает внезапная смерть. Однако обнаружение выраженного поражения магистральных венечных артерий не всегда оправдывает танатологическое заключение о коронарной смерти, особенно при внезапном её наступлении (43).
Исходя из вышеизложенного, становится очевидным, что ИБС относится к числу наиболее часто встречающихся и трудно диагностируемых форм сердечно-сосудистой патологии, что обусловлено крайним разнообразием клинико-морфологических проявлений этого заболевания и сложностью его патологических механизмов.
Другой из наиболее частых причин внезапной сердечной смерти является алкогольная кардиомиопатия (АКМП), представляющая собой некоронарогенное поражение структуры миокарда, связанное с систематическим употреблением алкоголя.
С того времени, как В. Бригден (Brigden W. 1957 г.) предложил термин «кардиомиопатия», прошло ровно 50 лет. Долгое время этот термин использовался у нас в стране и за рубежом для обозначения первичных заболеваний миокарда неопределенной этиологии (112). Именно этот принцип был заложен в основу первоначальных классификаций кардиомиопатий (141). Первые попытки в классификации и изучении кардиомиопатий были сделаны ещё в 60-е годы. Классификационная группировка кардиомиопатий была проведена Дж. Гудвином (Goodwin J. 1964, 1970 гг.), выделившим две формы патологии — первичную и вторичную. Причём, под первичными кардиомиопатиями автор понимал те формы заболевания, при которых поражено только сердце, в то время как вторичные формы отличаются системным характером поражения с обязательным вовлечением в патологический процесс сердца (125, 126).
Согласно современной классификации ВОЗ различают первичные (идиопатические) и вторичные кардиомиопатии. Классификация первичных (идиопатических) кардиомиопатий с неустановленной этиологией основана на патофизиологических аспектах. Вторичные кардиомиопатии предложено классифицировать в зависимости от главного заболевания, с которым они связаны (Табл.1).
При исследовании трупов лиц с АКМП обнаруживают: умеренное увеличение сердца в объёме за счёт обоих желудочков, расширение его полостей, большое количество жировой ткани под эпикардом. На разрезах миокард имеет глинистый вид с желтоватым оттенком, тусклый, без видимых очаговых изменений. Атеросклеротическое изменение коронарных артерий бывает обычно слабо выражено, либо отсутствует. Гистологическая картина АКМП характеризуется двумя тесно связанными между собой процессами: прогрессирующей атрофией мышечных волокон и последующим развитием жировой инфильтрации миокарда (90, 91). Явления кардиосклероза, в отличие от ишемической болезни сердца (ИБС), выражены слабо, фиброзные рубцы, замещающие мышечную ткань, отсутствуют. Тем не менее, описать морфологию АКМП в чистом виде трудно, т.к. она нередко сочетается с различными заболеваниями (атеросклероз, хронические гнойные заболевания лёгких, сахарный диабет, авитаминозы и др.). В этой связи трудно сказать, какие структурные и ультраструктурные изменения в миокарде обусловлены алкоголем, а какие не связаны с ним, т.к. специфические «маркёры» алкогольного поражения сердца отсутствуют.
В целом морфологические признаки АКМП не имеют выраженной специфичности, поэтому легко можно принять за АКМП дилатационную кардиомиопатию или хронический неспецифический миокардит (при этом следует учесть, что лица с этими заболеваниями могут так же злоупотреблять алкоголем) (20).
Проблеме диагностики ишемической болезни сердца и алкогольной кардиомиопатии посвящено множество работ и с морфологической точки зрения она изучена довольно хорошо, однако вопрос дифференциальной диагностики причин смерти от ИБС и АКМП остаётся актуальным, потому что отсутствуют достоверные показатели зависимости между длительностью употребления алкоголя и степенью поражения сердечной мышцы. Это связано с тем, что применяемые в настоящее время методы диагностики не могут дать однозначного ответа на этот вопрос, тем более при исследовании трупов лиц молодого и среднего возраста, у которых имеются слабо стенозирующий коронаросклероз и признаки длительной алкогольной интоксикации. В таких случаях закономерно возникает вопрос – что же первично?
Основными методами, применяемыми при судебно-медицинской экспертизе трупов в случаях скоропостижной смерти, являются макро- и микроскопическое исследование (секционное и гистологическое). В качестве дополнительного исследования применяют комплекс биохимических методов.
Ю.Е. Морозовым (1978) проведено комплексное исследование активности ферментов в стенках венечных артерий, миокарде и плазме крови. При скоропостижной смерти от острой формы ИБС были выявлены статистически достоверные сдвиги активности аспартат-аминотрансферазы, аланин-аминотрансферазы, малатдегидрогеназы, глутаматдегидрогеназы, креатинкиназы и кислой фосфатазы. По мнению автора, полученные им данные могут быть использованы в качестве дополнительных критериев для судебно-медицинской диагностики скрыто протекающих и морфологически неясных форм ИБС (68).
Однако, полученные результаты не позволяют провести дифференциальную диагностику причин смерти от ИБС и АКМП. Кроме того, методы, используемые в работе, крайне трудны для внедрения в практическую деятельность Бюро СМЭ, т.к. ферментативная активность и сами ферменты являются нестабильными субстанциями, требующими изъятия материла в кратчайшие сроки после наступления смерти.
А.Ф. Кинле (1981) была изучена общая активность лактатдегидрогеназы (ЛДГ) и ее изоферментный спектр в сердечной, скелетных мышцах и в печени. При скоропостижной смерти от переходной формы ишемической болезни сердца, в предынфарктной стадии и стадии формирования инфаркта миокарда в зонах ишемии и некроза установлено резко выраженное снижение общей активности ЛДГ и органоспецифические изменения со стороны изоферментного спектра, который представлен фракциями ЛДГ1, ЛДГ2, ЛДГ3. Кроме того, в предынфарктной стадии и стадии формирования инфаркта миокарда отмечена перестройка изоферментного спектра с резким падением коэффициента ЛДГ1-ЛДГ2. При отравлении алкоголем было показано снижение ЛДГ5 при одновременном повышении активности ЛДГ2, ДЛГ3, ЛДГ4 (48).
А.М. Хромовой (1997) были изучены годовые отчеты Республиканского Бюро СМЭ МЗ РТ (с 1962 по 1995 гг.) и продемонстрирована тенденция устойчивого роста количества судебно-медицинских экспертиз, в том числе в случаях смерти от заболеваний сердечно-сосудистой системы. Автором создана комплексная экспертно-диагностическая система, включающая разнообразные варианты безмашинного и компьютерного анализа, позволяющая объективизировать выводы эксперта. Результаты работы достаточно сложны для понимания и применение указанного комплекса в практической деятельности судебно-медицинской экспертизы представляется довольно проблематичным (105).
Зарубина В.В. и др. (2000) исследовали изоферменты лактатдегидрогеназы при диагностике различных видов скоропостижной смерти. Результаты работы показали существенные отличия в содержании отдельных фракций ЛДГ при смерти вследствие острой коронарной недостаточности, кардиомиопатии, миокардиодистрофии, а также острых отравлений ксенобиотиками, в том числе и алкоголем по сравнению с контролем – смертью от травмы (34).
По другим литературным данным при остром отравлении этанолом происходит снижение ЛДГ5 в печени и головном мозге, при скоропостижной смерти от ИБС имеет место увеличение общей активности ЛДГ в головном мозге и снижение ее в миокарде (93).
Таким образом, можно сделать заключение о том, что существующие методы не позволяют быстро и точно провести дифференциальную диагностику смерти от указанных патологий.
В связи с изложенным выше возникла необходимость разработки научно-обоснованных достоверных критериев дифференциальной диагностики ишемической болезни сердца и алкогольной кардиомиопатии путём комплексной оценки секционного материала и лабораторных методов диагностики (гистологического, химического и биохимического) в раннем постмортальном периоде.
Для решения данной проблемы было проведено комплексное исследование трупов лиц, умерших скоропостижно вследствие ИБС и АКМП, а именно: секционное, гистологическое, химическое, биохимическое исследование крови из различных регионарных сосудов, перикардиальной жидкости, мочи, фрагментов печени, миокарда, скелетной мышцы, надпочечника, головного мозга.
В результате проведенной работы было получено 5 (пять) патентов, зарегистрированных в Федеральном институте промышленной собственности:
1. Способ дифференциальной диагностики смерти от алкогольной кардиомиопатии и смерти, наступившей в результате других причин, №2350275 от 04.10.2007
2. Способ определения причины смерти от ишемической болезни сердца, №2341202 от 04.10.2007
3. Способ диагностирования смерти от ишемической болезни сердца, №2350276 от 04.10.2007.
4. Способ дифференциальной диагностики смерти от ишемической болезни сердца и смерти, наступившей в результате других причин, №2350277 от 04.10.2007
5. Способ диагностики смерти от ишемической болезни сердца и алкогольной кардиомиопатии, №2357671 от 04.10.2007
С помощью данных способов можно провести дифференциальную диагностику смерти от ИБС и АКМП в два этапа:
1. проведение дифференциальной диагностики ишемической болезни сердца как причины смерти от прочих состояний, повлекших её наступление;
2. для случаев, когда после проведения первого этапа установлено, что нельзя рассматривать ишемическую болезнь сердца как потенциальную причину смерти, проводится дифференциальная диагностика алкогольной кардиомиопатии как причины смерти от прочих состояний, повлекших её наступление.
ОГЛАВЛЕНИЕ
Введение
Глава 1. Современное состояние проблемы диагностики и дифференциальной диагностики ишемической болезни сердца и алкогольной кардиомиопатии
Глава 2. Макро-, микроскопические и биохимические критерии дифференциальной диагностики смерти вследствие ишемической болезни сердца и алкогольной кардиомиопатии
Глава 3. Двухуровневое диагностическое правило для проведения дифференциальной диагностики смерти вследствие сердечно-сосудистых заболеваний (ишемической болезни сердца и алкогольной кардиомиопатии), основанное на комплексном макроскопическом, микроскопическом и биохимическом исследовании
Заключение
Список литературы
Приложение
Стоимость книги 200 руб.
По вопросам приобретения обращаться в биохимическое отделение Бюро СМЭ ДЗ г. Москвы к О.Г. Асташкиной. Тел. 8 (495) 322-12-70, 8 (903) 135-21-47.