Тромбофлебит нижних конечностей
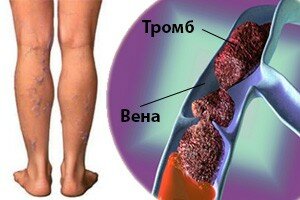
Тромбофлебитом называют воспаление венозных стенок, которое сопровождается образованием тромба — сгустка крови, нарушающего кровоток в пораженной вене. В этом заболевании может быть первичным как воспалительный процесс, так и образование тромба (т.е. сначала может появиться тромб, провоцирующий воспаление, либо сначала воспаляется стенка вены, а из-за этого появляется тромб).
При воспалении стенок вены до образования тромба диагностируется флебит. Наиболее подверженными флебиту с тромбами (тромбовлебиту) являются сосуды нижних конечностей. Разделяют тромбофлебит поверхностных вен и более опасный вид заболевания — тромбоз глубоких вен.
Основные причины тромбофлебита нижних конечностей
- Инфекция
Нередко тромбофлебит возникает как осложнение инфекционных заболеваний, вроде гриппа, пневмонии, скарлатины, тонзиллита и даже кариеса. Инфекция разносится с кровотоком и оседает на стенке вены. Кроме того, инфекция может проникнуть в вену из соседних воспалённых тканей
-
Травма
Серьёзные травмы костей, ушибы могут спровоцировать повреждение венозной стенки, что, в свою очередь, способно привести к тромбофлебиту.
-
Варикозное расширение вен
Наиболее частая причина тромбофлебита нижних конечностей. Варикоз приводит к замедлению кровотока крови, что вызывает образование тромба и тромбофлебита.
Кроме того, риск появления тромбофлебита увеличивается при местных гнойных процессах, хронических сердечно-сосудистых заболеваниях, онкологии, в период беременности и послеродовой период, при длительной катетеризации вен, длительном постельном режиме и малоподвижном образе жизни, изменении гормонального фона и приеме некоторых препаратов.
Диагностирование тромбофлебита
Диагноз «тромбофлебит нижних конечностей» ставится на основании ряда симптомов и подтверждается либо опровергается более детальными медицинскими обследованиями пациента в специализированных клиниках или отделениях.
К симптомам тромбофлебита относятся:
- Неприятные, тянущие ощущения, возникающие по направлению пораженной вены;
- Увеличение лимфоузлов в паховой области;
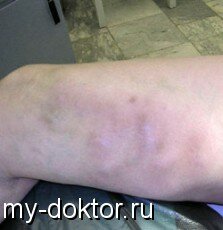
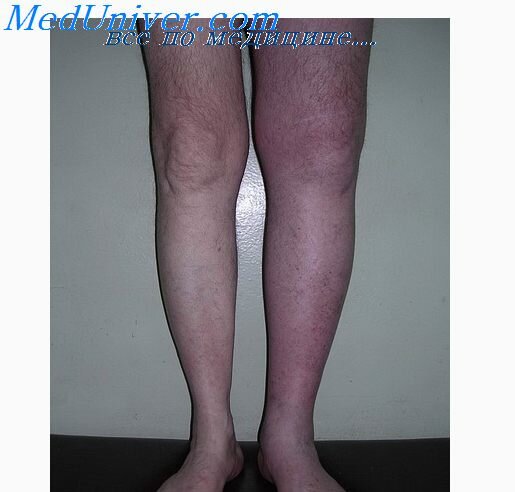
- Локальное покраснение кожи над пораженной веной;
- Общее ухудшение самочувствия;
- Повышение температуры тела до 37,5 С, реже до 38 С;
- Подкожные уплотнения, которые обнаруживаются при пальпации болезненного участка
- Отечность ноги
Методы лечения тромбофлебита
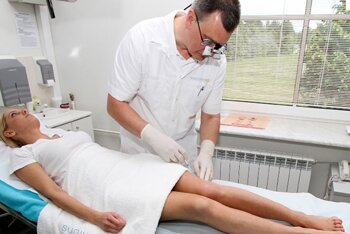
При столь серьёзном заболевании как тромбофлебит непозволительно откладывать визит к специалисту флебологу. Если возникают малейшие подозрения, если обнаружены симптомы из приведенного перечня, то нужно срочно записываться на приём к врачу. Когда на основании медицинского обследования подтверждается диагноз тромбофлебит нижних конечностей, операция является надёжным, но не единственным методом лечения. На ранних стадиях избавить пациента от болезни можно консервативными методами.
При лечении тромбофлебита очень важно точно определить стадию и степень поражения венозных сосудов. По возможности, не допустить перехода болезни в хронический тромбофлебит. Избежать опасных для здоровья последствий можно только при своевременном обращении к грамотному специалисту, который назначит адекватное лечение тромбофлебита нижних конечностей. Оперативное лечение в современных клиниках осуществляется новыми малоинвазивными методами, которые позволяют минимизировать болезненные ощущения и реабилитационный период.
Операция и другие методы лечения тромбофлебита ног
Тромбофлебит – воспаление венозной стенки, сопровождающееся формированием в просвете вены тромба. Болезнь при отсутствии своевременного лечения способна спровоцировать различные осложнения, угрожающие не только здоровью, но и жизни пациента. На начальной стадии заболевания может быть эффективным лечение тромбофлебита ног с помощью консервативных методов, куда входит медикаментозная терапия, использование компрессионного трикотажа, физиотерапевтические методы воздействия.
Медикаментозная терапия
Прежде всего следует отметить, что лечение должно быть комплексным и строго под наблюдением врача. На всех стадия болезни назначаются:
- Антикоагулянты – препараты, действующие на свертываемость крови, препятствующие образованию тромбов и участвующие в рассасывании уже существующих. Эти лекарственные средства противопоказаны больным с заболеваниями печени и почек, при язвенной болезни, при кровотечениях и т.д..
- Нестероидные противовоспалительные препараты обладают обезболивающим и противовоспалительным эффектом. Кроме того, некоторые из препаратов этой группы препятствуют образованию тромбов. Определенные средства противопоказаны пациентам, в анамнезе которых имеется язвенная болезнь желудка.
- Фибринолитики – участвуют в растворении тромбов
- Ангиопротекторы – прием препаратов этой группы способствует укреплению стенки сосудов, обладает противовоспалительным и противоотечным действием.
- Препараты местного воздействия, усиливающие эффект медикаментозной терапии. К ним относятся мази, кремы, гели – важное дополнение к фармакотерапии и эластической компрессии. В их состав входят компоненты, обладающие противовоспалительным, обезболивающим и противоотечным действием, поэтому использование мазей в лечении тромбофлебита нижних конечностей весьма эффективно. Благодаря своему составу они способны проникать глубоко в ткани. Однако при поражении глубоких вен они менее действенны, чем при поверхностной форме заболевания.
Сегодня существует множество различных препаратов, но для успешности лечения применять их можно только по назначению врача и под контролем свертываемости крови. Самолечение может не только оказаться бесполезным, но и принести вред.
Хирургическое лечение
В том случае, когда консервативная терапия не принесла результата, что может случиться в запущенных случаях, а также при развитии осложнений, больному рекомендовано хирургическое лечение тромбофлебита ног. Абсолютным показанием к проведению флебэктомии (простой и комбинированной) служит распространение тромбоза на глубокие вены. Однако к проведению хирургического вмешательства существуют противопоказания.
Операция при тромбофлебите нижних конечностей противопоказана, если имеются:
- тяжелые заболевания сердечно-сосудистой системы
- старческий возраст
- наличие воспалительного процесса на ногах
- беременность
Однако сегодня с успехом применяются новые методики хирургического лечения, позволяющие помочь пациенту в особо тяжелых случаях. Кроссэктомия, минифлебэктомия, радиочастотная абляция и др. – эти методы, помимо эффективности, обладают рядом неоспоримых преимуществ: безболезненность, короткий период реабилитации, отличный косметический результат. Возможность применения того или иного способа терапии зависит от различных факторов: симптомов, степени поражения, возраста пациента и сопутствующих заболеваний.
Статьи
Многие люди часто жалуются на возникновение тяжести, боли и слабости в ногах. Обычно тяжесть в ногах начинает беспокоить людей к концу дня. Дискомфорт.
Варикоз MedPlus
Таблетки тромбофлебит цена
 04 Апр 2015, 02:37 |
04 Апр 2015, 02:37 |  Author: admin
Author: admin

Тромбофлебит – патология сосудов, имеющая острую форму, при которой следует немедленно обратиться к врачу – хирургу или флебологу. В некоторых случаях необходима госпитализация в стационар, а если есть экстренные показания, то проводится оперативное лечение. Если Вы заметили у себя симптомы, характерные для тромбофлебита, обязательно обратитесь к врачу!
Во время лечения острого варикотромбофлебита ставятся следующие основные задачи:
— Предотвратить распространение тромбоза на глубокие вены, провести профилактические мероприятия по предотвращению тромбоэмболии легочной артерии;
— В короткие сроки купировать воспалительные явления в тканях, окружающих вену;
— Исключить рецидив тромбоза путем устранения варикозного синдрома, являющегося его первопричиной.
Эти задачи решаются в очередности, которая зависит от места расположения тромбоза и от его уровня, а также от наличия основного заболевания и общего состояния пациента.
Если тромбофлебит развивается в системе большой подкожной вены и за пределы голени не выходит, то пациенты могут проходить лечение в амбулаторных условиях. В том случае, когда распространение заболевания на глубокие вены практически невозможно, используют консервативную терапию и динамическое наблюдение хирурга. При этом в обязательном порядке необходимо повторно провести узас для того, чтобы уточнить реальные границы тромба и исключить возможность его нарастания.
Пациенты, у которых наблюдается восходящий тромбофлебит ствола большой подкожной вены, который распространяется за область голени или находится на бедре, и тромбофлебит ствола малой подкожной вены, а также, если тромбофлебит сочетается с признаками тромбофлебита, локализованного в глубоких венах и/или тэла, должны быть экстренно госпитализированы в хирургическое отделение. Это объясняется тем, что при данном стечении обстоятельств риск того, что процесс распространится на глубокие вены и разовьется тромбоэмболия легочной артерии, весьма высок, поэтому таким пациентам в срочном порядке необходимо провести оперативное лечение.
Двигательный режим
Пациенты с тромбофлебитом должны соблюдать активный двигательный режим. Если мышечно-венозная помпа голени работает, то она не дает крови застаиваться, что приводит к снижению риска развития симультативного тромбоза глубоких вен. Ограниченная двигательная активность рекомендована лишь в том случае, если у пациента отмечается тромбоз глубоких вен с плавающей верхушкой, которая может оторваться от любого физического напряжения и привести к эмболии легочной артерии. В этом случае больной до начала операции должен соблюдать строгий постельный режим.
Эластическая компрессия
С самого начала заболеванием варикотромбофлебитом необходимо использовать эластическую компрессию, с помощью которой можно улучшить кровоток и в поверхностных венах, и в глубоких. Кроме того, с ее помощью можно предотвращать венозный застой. Уровень эластической компрессии зависит от характера основного заболевания, то есть от наличия варикозной трансформации в области голени и/или бедра. Чаще всего компрессия конечности проводится по всей ее длине – от щиколотки до паха. На протяжении первых 10-14 суток от начала заболевания компрессия должна проводиться постоянно. В этом случае используются эластические бинты, имеющие среднюю степень растяжимости. С их помощью в состоянии покоя, а также во время двигательной активности создается адекватная компрессия. После того, как воспалительный процесс стихнет, эластическую компрессию рекомендуется проводить в дневные часы. Для этого можно использовать компрессионный трикотаж в основном 2-3 класса компрессии, который подбирается каждому пациенту в индивидуальном порядке. Длительность компрессионной терапии зависит от характера основного заболевания.
Медикаментозная терапия тромбофлебита
При лечении тромбофлебита назначаются следующие группы лекарственных препаратов:
Нестероидные противовоспалительные средства – нпвс. Лекарственные препараты, входящие в данную группу используются в случае необходимости быстро купировать воспалительный процесс, проходящий в венозной стенки, а также в тканях, находящихся рядом с ней. Также эти препараты используются для адекватного обезболивания. На первом месте по использованию препараты диклофенака – ортофен, вольтарен; а также производные ибупрофена – кетопрофен, нурофен. Если пациент имеет язву жкт, заболевания печени и почек, цитопению, бронхиальную астму, то есть у него есть относительные противопоказания к приему тех или иных препаратов, то ему может быть назначен прием селективных ингибиторов цог-2 – нимесулида, мелоксикама, целекоксиба. В течение первых трех суток препарат должен вводиться внутримышечно, затем необходимо перейти на оральную или ректальную форму. Также можно использовать мази и гели на основе нестероидных противовоспалительных средств, например, мази Диклофенак 1% и Ортофен 2%, эмульгель Волтарен, Фастум гель, Флексен. Любые гели и мази следует наносить 2-3 раза в день на пораженный участок кожи слоем по 3-5 г, учитывая, что 1 см мази, выдавленной из тюбика примерно равен 1 грамму. нпвс рекомендуется применять не более 5-7 дней.
Ангиопротекторы. При лечении тромбофлебита хорошего эффекта можно добиться в результате приема препаратов – производных рутина: троксерутина, венорутона, троксевазина. Эти препараты оказывают защитные действия на венозную стенку, а также имеют хороший противовоспалительный эффект. Как правило, эти лекарственные средства пациентам прописывают в таблетированной форме, так как мази имеют выраженное раздражающее действие. Для лечения острого тромбофлебита также используются флеботоники, имеющие растительное происхождение – эндотелон, флебодиа, гинкон-форт, детралекс, дисомин. Эти препараты в основном используются при купировании явлений хронической венозной недостаточности, которые являются признаками основного заболевания, однако дают положительные результаты и при лечении варикотромбофлебита. В первые четверо суток принимается ударная доза Детралекса – 6 таблеток, затем на протяжении следующих трое суток следует принимать по 4 таблетки в сутки, после чего необходимо перейти на поддерживающую дозу – 2 таблетки в сутки и принимать препарат в течение 2-3 месяцев.
Дезаггреганты. Лекарственные препараты, входящие в данную группу, улучшают реологические свойства крови, а также ограничивают распространение тромботического процесса. В большинстве случаев в стандартных дезаггрегационных дозировках назначается Трентал и Аспирин (Ацетилсалициловая кислота). В условиях стационара могут применяться инфузии реополиглюкина, а также других растворов.
Антикоагулянты. Систематическое использование лекарственных препаратов, относящихся к антикоагулянтам, назначается в исключительных ситуациях: если есть лабораторно подтвержденная патология системы гемостаза, то есть наблюдается повышенная свертываемость крови – тромбофилия, а также, если тромботический процесс распространился на систему глубоких вен, что наблюдается при 3, 4 и 5 типе тромбофлебита. При этом назначаются стандартные лечебные дозы прямых антикоагулянтов, например, гепарина или его синтетических заменителей, а также фрационированных производных. При других типах тромбофлебита системные антикоагулянты не дают должного эффекта. Однако это не относится к топическим формам. Гели, в основе которых лежит гепарин (Лиотон 1000), имеют особую технологию иммобилизации основного действующего вещества на полимерной матрице, что позволяет им достигать высокой активной концентрации актикоагулянта в тканях. В случае местного использования гепатрина он оказывает противосвертывающее, противовоспалительное и противоотечное действие. Лиотон-гель наносят 2-3 в день на пораженный участок тонким слоем. Во время лечения можно чередовать содержащие нпвс мази и гели с Гепарином по следующей схеме: Гепарин — нпвс — Гепарин — нпвс.
Системные энзимы. При лечении тромбофлебита для достижения высокоэффективного результата рекомендуется использовать системные энзимы, например Вобэнзим, Флогэнзим. Успешное применение данных препаратов обусловлено тем, что в их составе находятся гидролитические ферменты, оказывающие противовоспалительное, противоотечное, иммуномодулирующее действие, а также способные выводить из тканей фиксированные иммунные комплексы и запускать фибринолиз, которые приводит к расщеплению тромба.
Лечение тромбофлебита хирургическими методами
Хирургическое лечение может быть назначено пациенту в следующих случаях:
— если при восходящем варикотромбофлебите ствола большой подкожной вены проксимальная граница тромба, что подтверждено узас, находится выше границы средней трети бедра;
— если у пациента восходящий тромбофлебит диагностирован на малой подкожной вене.
Перед хирургическими методами лечения тромбофлебита ставятся следующие основные задачи:
— с целью профилактики тромбэмболии разобщить систему подкожных и глубоких вен;
— устранить варикозный синдром как причину заболевания.
Исходя из поставленных задач, операции при тромбофлебите делятся на две группы :
— паллиативные операции;
— радикальные операции.
Паллиативные операции при тромбофлебите
В результате паллиативных операций предотвращается возникновение тромбоэмболии, однако основная причина заболевания – варикозный синдром – не устраняется. Если тромбоз не доходит до уровня сафено-феморального соустья, то используется либо операция Троянова-Тренделленбурга. либо ее модификация, имеющая название кроссэктомия.
Во время проведения операции Троянова -Тренделленбурга выполняется приустьевая перевязка большой подкожной вены, ствол которой в пределах раны пересекается. В результате таких манипуляций тромботический процесс не распространяется на бедренную вену. В отличие от классической операции Троянова –Тренделленбурга, при кроссэктомии дополнительно выделяют и перевязывают все приустьевые притоки большой подкожной вены, которых чаще всего бывает пять. Такая операция является более радикальной, так полностью устраняется одна из ведущих причин возникновения варикозной болезни – рефлюкс через сафено-феморальное соустье становится невозможным.
Операция проводится под местной анестезией. Перед операцией операции по биссектрисе угла, который образует бедренная артерия и паховая складка, делается косой разрез (так называемый доступ по Червякову), в другом варианте делается разрез по паховой складке (так называемый паховый доступ). Затем выделяют ствол большой подкожной вены и сафено-феморальное соустье. Попутно выделяют основные приустьевые притоки и перевязывают их. Наконец, в районе устья перевязывают большую подкожную вену и ушивают рану. С точки зрения техники исполнения данная операция не считается сложной, кроме того, ее можно делать пациентам, относящимся к любой категории.
Если тромбоз распространяется до сафено-феморального соустья или достигает бедренной вены, то ситуация становится сложнее.
При ограниченном, 1,5 – 2 см, распространении тромбоза на глубокие вены можно извлекать тромботические массы окончатым зажимом на высоте пробы Вальсальвы (натуживание, производимое на высоте вдоха). Для проведения данной манипуляции необходимо сначала выделить ствол большой подкожной вены, не выделяя при этом притоки, чтобы не допустить отрыв тромба в результате лишней мобилизации и травматизации вены, затем произвести продольную венотомию, при которой рассекается стенка вены. После этого больной должен ненадолго задержать дыхание и натужиться. Во время данных действий ток крови выталкивает из сосуда тромботические массы или их извлекают окончатым зажимом до того момента, как будет восстановлен адекватный ретроградный кровоток. Затем вену ушивают, культя и притоки вены обрабатывают.
Если тромбоз достигает глубоких вен, расположенных выше, чем паховая связка, то сначала необходимо провести окклюзию подвздошной вены, то есть перекрыть ее просвет, а только потом провести тромбэктомию. Это является целесообразным из-за того, что в несколько раз повышается риск возникновения интраоперационной тромбэмболии. Окклюзия подвздошной вены выполняется баллонным катетером Фогарти, которая из-за высокой степени растяжимости вен не является достаточно надежной, или методом наложения турникета после того, как вена будет выделена. Во втором случае лучший результат можно достичь при использовании пахового доступа, который можно легко перевести в доступ по типу Пирогова, при котором выделяются подвздошные вены.
При тромбозе малой подкожной вены делается ее приустьевая перевязка, а затем из доступа под коленом легируются все ее видимые притоки.
Радикальные операции при тромбофлебите
Данный вид операций проводится в том случае, когда нужно не только устранить угрозу эмболии легочной артерии, но и ликвидировать саму первопричину заболевания – варикозный синдром. Для этого делается комбинированная флебэктомия, во время которой проводится приустьевая перевязка большой и/или малой подкожной вены (если необходимо, то при этом извлекаются тромботические массы), перевязка несостоятельных перфорантов, удаление всех вен, трансформированных варикозом, в том числе и тех, которые тромбированы. Такую операцию следует делать на протяжении первых двух недель от начала заболевания, так как в более поздний период окружающие вену ткани под воздействием воспалительного процесса начинают уплотняться, что делает подобное вмешательство очень травматичным. Как это ни парадоксально, но после использования в остром периоде заболевания комбинированной флебэктомии осложнения не возникают. Также она не отличается от операции, проводимой в плановом порядке, и в плане косметического эффекта. Но с помощью такой операции можно навсегда избавить пациента от тромбофлебита и устранить возможность повторного возникновения заболевания. Именно этому ее назначают всем пациентам, не имеющим соматическое отягощение.
Если радикальную операцию не выполнили в остром периоде, ее необходимо провести не ранее чем на 4-6 неделе от начала заболевания, то есть после того как воспалительный процесс будет полностью купирован.
Лечение тромбофлебита при посттромбофлебитическом синдроме
Если пациент перенес тромбофлебит глубоких вен, то его для адекватного оттока крови от конечности начинают использоваться выполняющие компенсаторную функцию поверхностные коллатерали. Поэтому в случае лечения тромбоза на фоне птфб мероприятиям по их сохранению отводится весьма важная роль. В связи с этим во время операции лишь делают присутьевую перевязку ствола подкожной вены, не пересекая ее и не прибегая к лигированию ее притоков, так как с течением времени можно будет наблюдать полную реканализацию ствола вены.
Если у пациента с варикотромбофлебитом любого уровня наблюдается посттромботическая окклюзия глубоких подвздошных и бедренных вен, то с операции нет никакой необходимости. Это обусловлено тем, что окклюзия исполняет роль преграды и не дает тромбозу распространяться в проксимальном направлении из большой подкожной вены. В данном случае риск возникновения эмболии легочной артерии отсутствует, поэтому такие пациенты нуждаются исключительно в консервативном лечении.
Профилактические мероприятия по предотвращению тромбофлебита
Основной принцип профилактики варикотромбофлебита – это вовремя проведенное лечение хронического заболевания вен с использованием адекватных методов. Среди этих методов на первом месте стоят хирургические методы, с помощью которых можно лечить неосложненные формы варикозной болезни не ранних ее стадиях. В том случае если у пациента уже был тромбоз, то перед врачом стоит задача предотвратить его повторное возникновение. Именно поэтому после того, как острые явления утихнут, необходимо назначить лечебные мероприятия, с помощью которых можно будет скорректировать хвн и подготовить пациентов, которым либо было назначено лишь консервативное лечение, либо проводилась паллиативная операция, к радикальной плановой операции. В состав комплексного лечения должна быть включена эластическая компрессия и флебопротекторы, кроме того, целесообразно назначение физиотерапевтических процедур: переменных магнитных полей, синусоидальных модулированных токов. Операция должна проводиться через 4-6 месяцев после того, как пациент перенес варикотромбофлебит. За это время все воспалительные явления в венозной стенке, а также в окружающих ее тканях останавливаются, а большинство пораженных тромбофлебитом поверхностных вен реканализуется.
Если пациент отказывается от проведения операции, или если ее проведение невозможно, например, если это пациент преклонного возраста, если у него наблюдаются тяжелые сопутствующие заболевания, а также в случае посттромбофлебитической болезни, то необходимо проводить систематическое диспансерное наблюдение, а также курсовое консервативное лечение хронической венозной недостаточности. Кроме того, пациенты должны постоянно пользоваться компрессионным трикотажем или бинтами, 2-3 раза в году им необходимо назначать курсовое лечение флеботониками и/или топическими средствами, а также они должны периодически посещать физиотерапию. Большое значение имеет и диета. Пациенты должны как можно меньше употреблять в пищу животные жиры и как можно больше использовать растительные масла, употребляя большое количество овощей и ягод, в которых содержится много аскорбиновой кислоты и рутина.
Источник: http://medicvarikoz.ru/blog/tabletki-tromboflebit- cena/
на Ваш сайт.
Источник: http://onlinevarikosenet.ru/stati/tabletki-tromboflebit-cena/