Инсульт головного мозга: причины, диагностика и методы лечения
Инсульт – это неврологический синдром, развивающийся из-за острого нарушения нормального кровообращения в сосудах и тканях головном мозге. Клиническая картина этого состояния связана с повреждением ткани мозга, которое является следствием ишемии или кровоизлияния.
В настоящее время это заболевание является важной социально-медицинской проблемой. Риск инвалидизации после перенесенного инсульта составляет 70-80%. Процент летальности в первый месяц составляет 35%, а в течение года этот показатель достигает 50%.
Своевременное оказание квалифицированной помощи в стационаре позволяет снизить летальность с 43% до 24%, по сравнению с теми, кто получал лечение дома (Виленский Б. С. 1995).
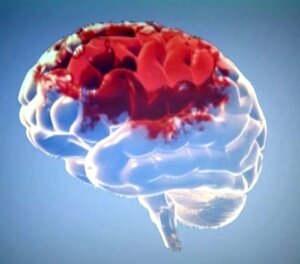
Геморрагический инсульт
Самой частой причиной геморрагического инсульта является артериальная гипертензия (50-60%). Несколько реже он может возникать при атеросклерозе и нарушении свертываемости крови. В молодом возрасте геморрагический инсульт может возникнуть вследствие разрыва аневризмы артерий головного мозга.
Геморрагический инсульт
Ключевым звеном в патогенезе геморрагического инсульта является разрыв сосуда или диапедезное (возникшее путем просачивания) кровоизлияние. Чаще всего оно локализуется в больших полушариях или в области подкорковых узлов. Очаг кровоизлияния может также располагаться в мозжечке или стволе мозга.
Развитие геморрагического инсульта сопровождается разрушением паренхимы мозга в очаге поражения и сдавлением тканей, окружающих образовавшуюся гематому. При этом развивается стойкое нарушение оттока крови и ликвора. Это приводит к повышению внутричерепного давления, развитию отека и смещения головного мозга.
Клиника геморрагического инсульта
Клиника геморрагического инсульта
Общемозговые симптомы развиваются очень быстро. Их начало обычно связано с эмоциональным волнением или физическими нагрузками. Возникает резкая головная боль, которая воспринимается как удар в затылок, появляется рвота, нарушение сознания и координации движений. Через несколько часов эти симптомы исчезают, и развиваются клинические проявления поражения той или иной области мозга:
- При кровоизлиянии в большие полушария наблюдаются расстройства двигательных функций или чувствительности. Иногда возникает парез взора.
- При кровоизлиянии в ствол мозга наблюдаются парезы конечностей, возникают симптомы поражения отдельных ядер черепно-мозговых нервов.
- Если кровоизлияние локализуется в мозжечке, то развиваются двигательные расстройства (снижение тонуса мышц, атаксия), появляется сильное головокружение и многократная рвота.
- Субарахноидальные кровоизлияния характеризуются внезапным началом, и сопровождаются развитием общемозговых и менингеальных симптомов.
Ишемический инсульт головного мозга
Возникновение ишемического инсульта связано с нарушением притока крови к ограниченному участку головного мозга, которое сопровождается развитием некроза тканей (инфаркта). В зависимости от механизма развития ишемии, выделяют 4 подтипа ишемического инсульта.
- Атеротромботический инсульт развивается при закупорке позвоночных или внутренних сонных артерий атеросклеротическими бляшками. Для этого подтипа инсульта характерно внезапное развитие пареза или афазии, которые возникают чаще в ночное время. Появление характерных симптомов сменяются кратковременным улучшением состояния, которое сменяется более выраженным приступом.
- Кардиоэмболический инсульт развивается в следствие закупорки мозговых сосудов эмболом (тромбом) из левого предсердия или желудочка. Причиной эмболии может быть эндокардит, атеросклероз, инфаркт миокарда. Заболевание развивается быстро. Уже в первые часы клинические симптомы достигают максимальной выраженности. Наблюдается резкая потеря сознания, припадки, слепота, развиваются односторонние двигательные нарушения.
- Гемодинамический инсульт возникает в результате стеноза магистральных артерий на фоне резкого падения артериального давления. При этом развивается ишемия наиболее удаленных зон мозга. Клинически это проявляется нижней или верхней параплегией (реже тетраплегией).
- Лакунарный инсульт возникает на фоне гипертонической микроангиопатии, развивающейся в сосудах мозга при артериальной гипертензии. Нарушение кровоснабжения при этом наблюдается в глубоких отделах мозга (таламус, базальные ганглии, мост, мозжечок). Клиническая симптоматика лакунарного инсульта нарастает в течение нескольких часов. Общемозговые симптомы отсутствуют. В зависимости от зоны поражения, могут проявляться следующие клинические варианты лакунарного инсульта:
- Двигательный инсульт (гемипарез);
- Чувствительный инсульт (гемигиперстезия);
- Сенсомоторный инсульт (гемипарез и гемигиперстезия);
- Атаксический гемипарез (слабость и нарушение координации в конечности);
- Дизартрия, или «неловкая кисть».
Ишемический инсульт
Лечение инсультов
Все больные с инсультами должны быть госпитализированы в первые 4-6 часов от начала заболевания. Однако, пациентам в глубоком шоке или коматозном состоянии, а также при нарушении дыхания и развитии отека легких, транспортировка противопоказана.
Интенсивная терапия инсульта проводится по следующим основным направлениям:
- Поддержание дыхания. Включает в себя освобождение дыхательных путей и, при необходимости, перевод пациента на искусственную вентиляцию легких.
- Поддержание гемодинамики под контролем сердечной деятельности. Для снижения давления назначают β-блокаторы (эсмолол, анаприлин) и ингибиторы ангиотензин-превращающего фермента (эналаприл).
- Целесообразно назначение диуретиков (лазикс). При критическом снижении давления начинают инфузионную терапию коллоидами в сочетании с кортикостероидами (дексаметазон) и вазопрессорами (допамин).
- Резкое повышение температуры до фебрильных отметок может усугубить течение заболевания. Для ее снижения прибегают к наружному охлаждению (водно-спиртовые обтирания) или введению нестероидных противовоспалительных препаратов.
- Коррекция возникающих осложнений включает в себя:
- При возникновении отека мозга назначают маннитол или осмотические диуретики.
- При развитии гипергликемии или гипогликемии, которые усугубляют течение инсульта, начинают инфузионную терапию растворами глюкозы соответствующей концентрации.
- Для предупреждения развития венозного тромбоза в парализованных конечностях назначают небольшие дозы гепарина (2-4 тыс. ЕД).
Лечение ишемического инсульта, связанного с закупоркой мозговых сосудов начинают с введения тромболитиков (альтеплазы). Прямые антикоагулянты (гепарин) назначают в случае прогрессирования клинических симптомов (особенно при стенозе крупных артерий), или при кардиоэмболическом варианте инсульта.
Для улучшения реологических показателей крови проводят гемодилюцию. Для этого назначают внутривенное вливание растворов реополиглюкина, альбумина и кристаллоидов. С целью улучшения метаболизма в ткани мозга назначают ноотропные препараты (гаммалон, пирацетам, инстенон).
Реабилитация после инсульта
Реабилитация должна включать в себя коррекцию двигательных и речевых нарушений. Большое значение при этом имеет социально-психологическая адаптация больного, перенесшего инсульт.
Профилактика повторного возникновения инсульта включает ряд мероприятий, направленных на устранение факторов риска: лечение гипертензии, устранение гиперлипидемии, соблюдение диеты. С целью поддержания нормального кровообращения назначают антиагреганты (аспирин, клопидогрел).
Режим питания после инсульта головного мозга
Человеку, который перенес инсульт головного мозга, придется навсегда изменить свой привычный режим питания. Если раньше его рацион включал большое количество вредных продуктов (нередко именно это и приводит к инсульту), то изменения будут кардинальными. Но не всем дается легкий отказ от жирного, слишком соленого и острого.
Диета человека, перенесшего инсульт должна быть похожа на диету человека, стремящегося избежать коварное заболевание.
Первое, что нужно сделать – убедиться, что такие заболевания как, повышенное кровяное давление, диабет находятся под контролем, так как они тесно связаны с инсультом. Для этого недостаточно лишь медикаментозного лечения, правильное питание поможет поддержать на уровне нормы сахар в крови и холестерин, чтобы риск нового инсульта был по возможности минимальным.
Питание при инсульте имеет своей целью:
- обеспечить жизненно важные органы, в частности головной мозг и сердце необходимым для полноценной их работы количеством полезных веществ
- избежать возможное сгущение крови (при диабете)
- препятствовать повышению веса больного и нормализации массы тела при необходимости
Особенности питания при инсульте
Содержание:
Не зависимо от того, что стало причиной инсульта, принципы питания сходны при любом из его вариантов. При этом стоит заметить, что питание при инсульте головного мозга не подчинено какой-то специальной диете, оно должно всего лишь быть в соответствии с рекомендациями ВОЗ по рациональному питанию.
Следовательно, питаться при инсульте нужно часто, но малыми порциями, при этом калорийность рациона не должна превышать двух с половиной тысяч килокалорий. Меню должно быть достаточно полноценным и содержать в себе все элементы: углеводы, жиры, белки, при чем, следует отдать предпочтение сложным углеводам, получаемым из растительной пищи, а жиры тоже предпочтительней употреблять растительного происхождения.
Следует ограничить, а в некоторых случаях исключить:
- жирную и жаренную пищу
- соленья и копчености
- блюда, приготовленные из белой муки
- любые сладости
Особое внимание заслуживает соль. В первое время после инсульта стоит отказаться от нее вовсе, и только после того, как состояние удастся улучшить, можно постепенно ее вводить, начиная с небольшого количества. Связано такое ограничение с тем, что соль имеет свойство, попадая в кровь, притягивать из окружающих тканей в кровеносные сосуды жидкость. А это в свою очередь может спровоцировать повышение артериального давления и оказать негативное влияние на ослабленные болезнью сосуды.
Основу рациона должны составить:
- Овощи. Чаще остальных стоит включать в меню капусту, свеклу и шпинат, которые способствуют улучшению биохимических реакций, протекающих в головном мозге.
- Фрукты. Черника и клюква – те ягоды, которым лучше отдать предпочтение, так как именно их употребление поможет выводить свободные радикалы из организма. По своей природе эти ягоды являются сильными антиоксидантами.
- Каши
- Рыба. В жирных морских видах, таких как: сельдь, тунец, сардины, лососевые содержатся жирные кислоты и фосфор, последний незаменим для улучшения обмена веществ в тканях мозга. От речной рыбы, особенно жирной следует отказаться
- Птица и нежирные сорта мяса
- Молочные продукты с невысоким содержанием жира
- Морепродукты
- Нерафинированные растительные масла
- Сливочное масло (в небольшом количестве)
Примерный дневной рацион питания при инсульте головного мозга:
- Завтрак – небольшой кусочек белого хлеба с теплым молоком и медом
- Второй завтрак – зеленый салат, черный хлеб со сливочным маслом, слабый чай
- Обед – суп с овощами и нежирным говяжьим мясом, пюре картофельное, фруктовый салат с лимонным соком и медом
- Перед ужином – несколько помидор с сухариком
- Ужин — бутерброд из черного хлеба (небольшой кусочек), сливочного масла, зелени укропа или петрушки, стакан кефира
Правильное питание при инсульте головного мозга должно носить не временный характер, а стать постоянным спутником перенесшего недуг человека.
Еще несколько рекомендаций
После инсульта у некоторых людей меняется вкус, а другим вообще ничего не хочется и думать о еде им неприятно, нередко полностью либо частично нарушается глотательный рефлекс. По этим причинам больной может достаточно сильно похудеть и столкнуться с последствиями нехватки питательных веществ в организме, а это особенно опасно после инсульта. Прием пищи маленькими порциями сделает этот процесс менее неприятным. Больному нужно будет давать витаминные добавки, если он съедает совсем мало еды. Когда глотательный рефлекс нарушен, предусмотрено зондовое питание. Слишком холодную или горячую пищу есть не стоит. Если больному тяжело глотать, ему следует давать пюре и супы, но если он совсем не может принимать пищу, лучше обратиться за помощью к врачу как можно скорее.
Жидкости нужно пить как можно больше, особенно если инсульту сопутствовал сахарный диабет, так как при нем нарушается водно-солевой обмен, что приводит к повышению густоты крови, а это в свою очередь увеличивает риск повторения инсульта. Пить можно не только чистую воду, но и разбавленные фруктовые соки, компоты, но ни в коем случае не газированные напитки и кофе.
Пациенту следует как можно подробнее объяснить, в чем заключается необходимость изменения его рациона. Если он будет осведомлен в том, насколько опасно продолжать неправильно питаться, ему будет намного проще смириться с необходимыми ограничениями. Но это не означает, что надо запугивать человека, перенесшего инсульт, страшными последствиями неукоснительного соблюдения диеты. Нужно стараться по возможности мягко убедить его, в том, что питание после инсульта головного мозга может быть весьма разнообразным, диета не очень строгая, но существует ряд ограничений, которых необходимо придерживаться для сохранения здоровья и жизни. Лучше это сделать, таким образом, будто бы это было его решение начать правильно питаться.
Какие виды инсульт-патологий существуют?
Проблематика цереброваскулярных заболеваний и, в частности, инсульта головного мозга за последние несколько десятков лет становится только все более острой и все более актуальной. А все потому, что ежегодно во всем мире, тот или иной вариант мозгового удара настигает практически пятнадцать миллионов человек.
И даже если рассматривать статистику по России, можно заметить, что практически каждый год медики регистрируют порядка пятисот тысяч случаев, при которых фиксируется диагноз острый церебральный инсульт той или иной его формы (мигренозный, смешанный и прочие).
Нельзя не сказать, что за последние десятилетия состояние инсульта головного мозга значительно помолодело, к примеру, в последние несколько лет не менее двадцати процентов случаев фиксации диагноза острый вариант нарушений мозгового кровообращения наблюдались у больных в возрасте моложе пятидесяти лет.
Но, самые неприятные вещи, касающиеся диагноза инсульт головного мозга заключены в невероятном количестве форм и разновидностей этой патологии. Действительно виды инсультов (их многочисленные формы) зачастую впечатляют даже самых нервно-устойчивых пациентов, равно как и их врачей.
К примеру, среди разновидностей нарушений в мозговом кровообращении (их форм) можно встретить:
- Мигренозный инсульт,
- Инсульт атеротромботический или кардиоэмболический.
- Инсульт субарахноидальный или внутримозговой.
- Вертебробазилярный или каротидный мозговой удар и пр.
Но, самое печальное, это то, что иногда бывает невозможно дать однозначный ответ людям, задающимся вопросами – какие, в принципе, бывают виды инсульт-патологии, поскольку во всем разнообразии инсультов встречается, и такая форма как смешанный мозговой удар. Определенные сложности часто возникают при рассмотрении нестандартных форм инсульта, когда речь идет о такой патологии как мигренозный мозговой удар и ему подобные формы.
Несомненно, детально разобраться в таком понятии, как классификация инсультов оценить их последствия и подобрать необходимое лечение могут только люди с высшим медицинским образованием и глобальным опытом работы. Тем не менее, пусть и поверхностно, мы все же предлагаем попытаться разобрать основные этапы классификации этой патологии.
Классификация церебральной патологии
Надо понимать, что в стандартной клинической практике медиками используется наиболее простая и вполне понятная для всех классификация инсультов с выделением их первопричины и механизма патологического воздействия. Итак, по механизму развития патологи и первопричинам, приведшим к состоянию апоплексии принято выделять:
- Ишемический (в некоторых источниках венозный) инсульт головного мозга. Это церебральная патология, которая встречается практически в 80-ти или даже в 85% случаев всех инсультов. Данная проблема возникает вследствие первичной закупорки одного или нескольких кровеносных сосудов, вследствие их чрезмерного сужения, что вызывает некоторое несоответствие имеющегося (уменьшенного при патологии) кровотока с реальными потребностям здорового головного мозга. Иными словами, ишемические виды инсульт-патологии могут быть охарактеризованы кислородным голоданием того или иного участка головного мозга.
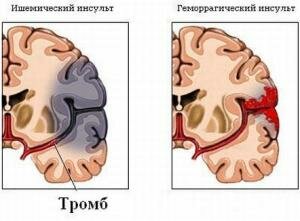
- Геморрагический (в определенных медицинских источниках гипертонический) инсульт головного мозга. Патология представляет собой острое нарушение мозгового кровообращения, возникающее в результате полного или частичного разрыва одного или нескольких мозговых сосудов и наступления кровоизлияния (из-за их разрыва) в большинство близлежащих структур головного мозга. Данное патологическое состояние возникает значительно реже, приблизительно в 15% случаев, но протекает всегда более тяжело, последствия же этого вида инсульта считаются наиболее опасными для пациента.
- Смешанный инсульт – патология которая развивается лишь в 5-ти% случаев и характеризуется тем, что первопричина нарушений мозгового кровообращения, остается невыясненной.
Не менее интересна классификация мозгового удара по месту локализации ишемической или геморрагической патологии. Но, данный вариант классификации в большей степени подходит для рассмотрения и описания наиболее обширных видов мозгового удара, когда очаг располагается не просто в одном из отделов мозга, а поражает ткани целого бассейна. В данном случае медики различают:
- Вертебробазилярный мозговой удар, с расположением очага ишемии или кровоизлияния в так называемом вертебробазилярном пространстве.
- И каротидный церебральный удар, соответственно, с очагом поражения мозговых тканей в каротидном бассейне. Кстати сказать, этот вид патологии считается несколько менее опасным, поскольку его последствия зачастую оказываются не такими печальными как при вертебробазилярных формах.
Далее, интересно рассмотреть классификацию инсульт-патологии относительно основных патогенетических факторов (внутренних факторов которые влияют на развитие данного состояния). В данном контексте, медики привыкли выделять среди проблем ишемического характера состояния:
- Атеротромботической этиологии или атеротромботический мозговой удар. Патология возникает после длительно прогрессирующего атеросклероза, когда атеросклеротическая бляшка существенно суживает просвет определенного сосуда, способствуя образованию тромба.
- Кардиоэмболической этиологии или одноименный кардиоэмболический инсульт. Отметим, что кардиоэмболический вариант патологии возникает после закупорки артерий эмболом.
- Так называемой лакунарной этиологии, с образованием мозговых лакун.
- Этиологии гемодинамической.
- И отдельно стоящий вид инсульта идущий по типу своеобразной гемореологической микроокклюзии.
Среди проблем геморрагического характера медики обычно выделяют:
- Субарахноидальный вариант кровоизлияния.
- Вариант паренхиматозного кровоизлияния.
- Состояние кровоизлияния непосредственно в мозжечок.
- Кровоизлияние вентрикулярного типа.
- Так называемые обширные (смешанный вариант) кровоизлияния (когда патология может поражать несколько оболочек головного мозга – субарахноидально-паренхиматозное кровоизлияние или же паренхиматозно-вентрикулярное).
Кроме того, медики привыкли классифицировать различные состояния инсульта по периодам протекания данной патологии. Относительно временного периода и течения самой патологии медики могут выделять:
- Острейшие формы апоплексии.
- Ее острые формы.
- Ранние формы восстановительного периода.
- Более поздние формы восстановительного периода инсульта.
- Апоплексию в периоде последствий.
- Патологию в периоде отдалённых последствий (так называемый резидуальный этап апоплексии), когда медики фиксируют наиболее стойкие последствия апоплексии.
Помимо этого, стараются, определенным образом, классифицировать состояние инсульта и по степени тяжести состояния пострадавших. В данном случае можно выделить:

- Состояние малого инсульта, когда медики сталкиваются с незначительной или умеренной неврологической симптоматикой, регрессирующей за первые три недели адекватного лечения.
- Состояние лёгкой степени тяжести или средней тяжести. Это варианты инсульта, не сопровождающиеся признаками развития отёка мозга, патология с отсутствием расстройств сознания и, чаще всего, с некоторым преобладанием более легкой точки зрения лечения очаговой симптоматики неврологического характера.
- Состояние тяжёлого инсульта, кода пациент сталкивается с наличием ярко выраженной общемозговой и очаговой неврологической симптоматики, с наличием признаков отека мозга, с возможным развитием иных серьезнейших осложнений первичной патологии.
Ну и конечно же в прямой зависимости от динамичности развития тех или иных неврологических расстройств в среде практикующих врачей принято выделять:
- Мозговой удар в его развитии, иногда эту форму недуга называют «инсульт в ходу». Данная форма апоплексии характеризуется постоянным нарастанием выраженности той или иной неврологической симптоматики.
- И так называемый завершённый инсульт, состояние которое может быть охарактеризовано некоторой стабилизацией состояния больного либо даже началом обратного развития имеющихся неврологических расстройств.
Возможные варианты последствий различных типов мозгового удара
Первично нам хотелось бы дать совет всем желающим избежать развития церебральной патологии – чтобы мозговой удар либо вовсе не дал вам о себе знать, либо оставил минимальные последствия, всем без исключения людям, достигающим возраста пятидесяти лет следует задуматься о профилактике инсульта народными средствами и препаратами .
Важно понимать, что различные варианты апоплексии требуют различного лечения, да и их последствия могут существенно разниться. К примеру, последствия кровоизлияний в мозг (их различные формы) считаются наиболее сложными в плане дальнейшего восстановления и часто могут заключаться даже в летальном исходе или глубокой инвалидности. Так же наиболее печальными могут быть последствия обширных вариантов апоплексии не зависимо от зоны поражения мозговых тканей.
Состояние же малых апоплексий всегда наиболее благоприятно в плане прогнозов относительно восстановления возможного неврологического дефицита.