Блокада сердца и ее лечение

Изображение с сайта lori.ru
Нередко при проведении электрокардиографического обследования в связи с жалобами пациента на самочувствие в заключении пишут: «блокада сердца». Хотя при этом может и не наблюдаться особых сбоев в работе сердца. В то же время отдельные блокады могут вызывать неритмичные сокращения, а именно ощутимое замедление сердечного ритма или «выпадение» отдельных импульсов.
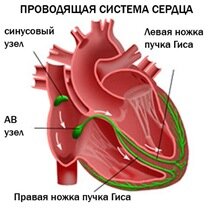
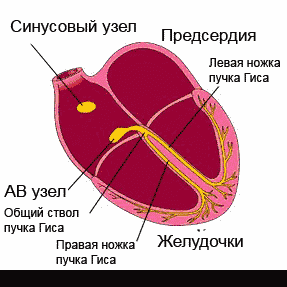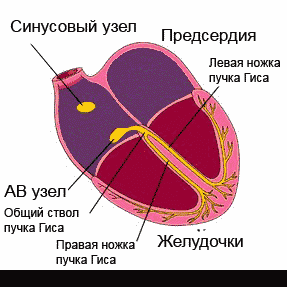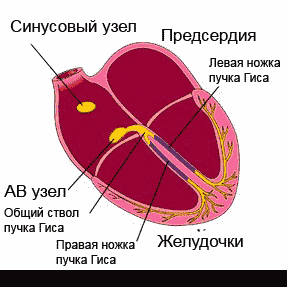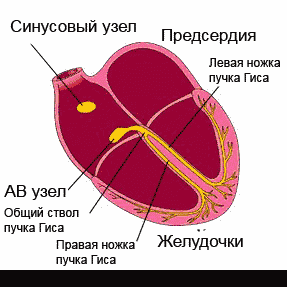
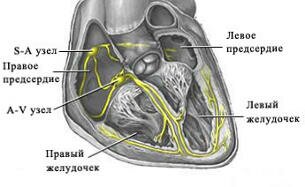
Сердце работает, сокращаясь под воздействием электрических импульсов, которые образовываются и проводятся ко всем участкам сердечной мышцы проводящей системой сердца. В нормальном состоянии импульс появляется в синусовом узле, который расположен в правом предсердии, в верхней его части. Далее он распространяется на предсердия и вызывает их сокращение: с предсердий – на желудочки через атриовентрикулярный узел, а уже из желудочков по разветвленной проводящей системе импульс поступает на все участки.
Изменения, связанные с проведением электрического импульса по одному из участков системы, и есть блокада сердца.
Возникать блокады сердца могут при любом поражении мышцы сердца:
- кардиосклерозе, миокардите, стенокардии;
- инфаркте миокарда;
- гипертрофии отделов сердца;
- при повышении нагрузок на сердечную мышцу;
- при неправильном приеме лекарственных препаратов или их передозировке.
Иногда блокада сердца может быть наследственной или вызываться нарушением развития сердца еще на внутриутробной стадии.
Блокады сердца классифицируются:
- по силе развития блокады;
- по степени выраженности;
- по участкам непроходимости сигнала (отдельные ветви проводящей системы, АВ-узел, выход из синусового узла).
По силе развития блокаду сердца подразделяют на три степени:
- I степень – запоздалое прохождение импульсов;
- II степень – частичное прохождение импульсов;
- III степень – полное отсутствие импульсов.
При полной блокаде прохождения импульсов на желудочки количество сокращений опускается до 30 в минуту и даже ниже. У здорового человека норма составляет от 60 до 80 сокращений в минуту. Если промежуток между сокращениями составляет несколько секунд, то возможна потеря сознания, больной бледнеет, у него могут начаться судороги. Это признаки сердечного приступа Морганьи-Адамса-Стокса, в результате которого может наступить летальный исход.
Диагностируются стойкая блокада сердца, которая существует постоянно, и переходящая – возникающая в некоторые моменты.
Диагностирование
Многие сердечные блокады очень опасны последствиями, вплоть до летального исхода. В случае если вы стали замечать у себя нарушение ритма работы сердца, то необходимо обратиться к врачу-кардиологу, а также нужно пройти полное обследование. Не исключено, что может потребоваться консультация специалиста-аритмолога.
Электрокардиограмма покажет сокращения сердца лишь в момент проведения исследования, а блокада сердца может возникать периодически. Для этого, чтобы выявить переходящую блокаду, применяют тредмилл-тест и холтеровское мониторирование. Помимо этого, для подтверждения диагноза врач-кардиолог может назначить эхокардиографию. Однако следует помнить: самостоятельное лечение блокады сердца недопустимо!
Лечение блокады сердца
Обычно осуществляется медикаментозное лечение блокады сердца или лечение при помощи желудочковой электростимуляции (постоянной или временной).
Когда назначают лечение блокады
В некоторых случаях пациенту не требуется особое лечение блокады сердца, но при возникновении приступа Морганьи-Адамса-Стокса человека необходимо уложить, обеспечить покой и срочно вызвать неотложную помощь для госпитализации.
Не понадобится лечение блокады сердца при некоторых нарушениях проводимости отдельных ветвей системы. Эти нарушения могут быть следствием какого-либо сердечного заболевания, требующего терапевтического лечения. При этом пациентам назначаются врачом соответствующие препараты. Но полные блокады ухудшают состояние больного и служат показанием для вживления специального искусственного электростимулятора на временной или постоянной основе.
Так как некоторые лекарственные препараты, применяемые при сердечных заболеваниях, провоцируют блокады, то очень важно соблюдать все предписанные врачом дозировки и время приема лекарств. А для того чтобы впоследствии не потребовалось еще и лечение блокады сердца, необходимо препараты, назначенные другими врачами, согласовывать с кардиологом.
Блокады сердца
Что это такое и отчего это бывает?
Нередко при электрокардиографическом обследовании (на медосмотре, в связи с жалобами на самочувствие, при поступлении в больницу) в заключении фигурирует слово «блокада». При этом ощутимых нарушений в работе сердца может и не быть. В то же время, некоторые блокады могут приводить к неритмичному сокращению сердца, в частности, к «выпадению» отдельных импульсов или существенному замедлению сердечного ритма. Для того, чтобы понять, что такое блокады сердца и опасны ли они, нужно сказать несколько слов о проводящей системе сердца.
Сокращения сердца, обеспечивающие его работу, происходят под воздействием электрических импульсов, которые создаются и проводятся на все участки сердечной мышцы так называемой проводящей системой сердца. В норме, импульс возникает в синусовом узле, расположенном в верхней части правого предсердия, далее распространяется на предсердия, вызывая их сокращение, с предсердий — через атриовентрикулярный (АВ) узел — на желудочки, в которых проводящая система разветвляется подобно ветвям дерева для проведения импульса на все их участки. Нарушение проведения электрического импульса по какому-либо участку проводящей системы называется блокадой сердца.
Блокады сердца могут возникать практически при любом поражении сердечной мышцы: стенокардии, миокардите, кардиосклерозе, инфаркте миокарда, гипертрофии отделов сердца, повышенных нагрузках на сердечную мышцу (например, у спортсменов), а также при передозировке или неправильном применении некоторых лекарственных средств. Иногда блокады сердца могут быть вызваны наследственной предрасположенностью или нарушением внутриутробного развития сердца.
Классификация блокад
Блокады сердца классифицируют либо по тому, на каком участке сердца не проходит сигнал (выход из синусового узла, АВ-узел, отдельные ветви проводящей системы), либо по степени выраженности, по силе развития блокады. По тому, насколько развита блокада выделяют:
- блокаду I степени. т.е. импульсы проводятся с существенным опозданием;
- блокаду II степени — неполную. т.е. часть импульсов не проводится вовсе;
- блокаду III степени — полную. т.е. импульсы вообще не проводятся. При полной блокаде проведения импульсов на желудочки (т.н. полная поперечная блокада) частота их сокращений может падать до 30 в минуту и ниже (а нормальная частота у взрослого человека в покое составляет 60–80 сокращений в минуту). Если интервал между сокращениями достигает нескольких секунд, то возможна потеря сознания («сердечный обморок»), человек бледнеет, могут начаться судороги — это симптомы так называемого приступа Морганьи-Адамса –Стокса ), результатом которого может быть летальный исход.
Все блокады могут быть стойкими (существуют постоянно) и преходящими (возникают лишь в некоторые моменты).
Диагноз
Многие сердечные блокады опасны своими последствиями, вплоть до смертельного исхода, поэтому если вы заметили у себя нарушения сердечного ритма — обратитесь к кардиологу и пройдите полное обследование. Возможно также потребуется консультация врача-аритмолога.
Обычная электрокардиограмма позволяет оценить сокращения сердца лишь в момент исследования, в то время как блокады сердца могут возникать периодически. Поэтому для выявления преходящих блокад используют так называемое холтеровское мониторирование и тредмилл-тест. Для уточнения диагноза кардиолог может также назначить эхокардиографию .
Лечение
При возникновении приступа Морганьи-Адамса-Стокса человека необходимо уложить и вызвать «Скорую помощь».
Блокады отдельных ветвей проводящей системы обычно не требуют лечения, но могут указывать на наличие какого-либо заболевания сердца, нуждающегося в терапии. Некоторые блокады устраняются приемом соответствующих препаратов. Однако, полные блокады, значительно ухудшающие состояние и прогноз больного, являются показанием к вживлению искусственного водителя ритма, к применению временной или постоянной желудочковой электростимуляции.
Поскольку некоторые лекарства, применяемые для лечения заболеваний сердца, способствуют возникновению блокад, необходимо точно соблюдать прописанные врачом дозировку и время приема препаратов, а также согласовывать с кардиологом лекарства, назначенные другими врачами.
Атриовентрикулярная (АВ) блокада
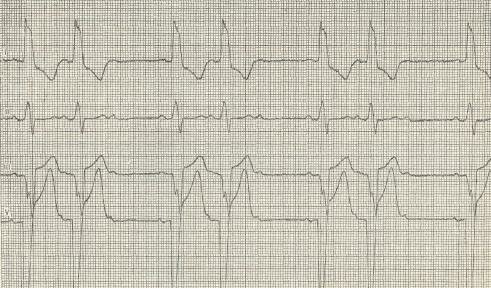
В случае атриовентрикулярной блокады нарушается проводимость между предсердиями и желудочками. АВ-блокада может сосуществовать с предсердными тахиаритмиями различных типов, например, трепетанием предсердий. Блокада сердца первой степени (замедление атриовентрикулярной проводимости). В этом случае продолжительность интервала PR превышает нормальную (0,20 сек). Блокада сердца второй степени (частичная блокада сердца). Некоторым импульсам из предсердий не удается достичь желудочков, то есть встречаются пропущенные удары сердца. В случае атриовентрикулярной блокады типа I Мобитц наблюдается прогрессирующее увеличение последовательных интервалов PR с последующим выпадением сокращений сердца. Этот эффект известен как феномен Венкенбаха. Он обусловливается прогрессирующей утомляемостью атриовентрикулярного пучка, причем восстановление наступает после периода отдыха, когда выпадает сокращения сердца. В случае атриовентрикулярной блокады типа II Мобитц интервал PR импульсов проводимости остается постоянным, но некоторые зубцы Р не проводятся. Эта блокада, как правило, обусловлена нарушением проводимости на уровне ножек пучка Гиса и имеет серьезный характер, чем блокада типа I Мобитц. Обе формы блокады сердца второй степени могут привести к блокаде 2:1. Полная блокада сердца. Ни один импульс из предсердий не достигает желудочков. Диальнисть сердца поддерживается ритмом, который возникает у пучка Гиса (узкие комплексы QRS) или в желудочках (широкие комплексы QRS). Желудочковый ритм менее надежен и характеризуется худшим прогнозом.
Клинические признаки
Блокада сердца первой степени.
Блокада сердца первой степени диагностируется лишь на ЭКГ. Блокада сердца второй степени. Если предсердий и желудочков сокращения находятся в простом соотношении, как 2:1 и 3:1, пульс будет медленным и регулярным. Изменение соотношения блокады сердца может привести к внезапным изменениям частоты пульса. Более сложное соотношение, например, 3:2 и 4:3, приводит к выпадению сокращений сердца. АВ-блокада второй степени типа I Мобитц может иметь физиологический характер и иногда наблюдается в покое или во сне у молодых спортсменов с высоким тонусом вагуса.
Полная блокада сердца.
Полная блокада сердца может быть хронической или прерывистой. Хроническую полную блокаду сердца можно заподозрить, когда пульс медленный и регулярный (30-40/хв) и не меняется во время физической нагрузки, за исключением врожденной полной блокады сердца. Могут случаться венозные «пушечные» волны. Наблюдается большой объем артериального пульса и увеличенный ударный объем может привести к появлению систолических шумов. Интенсивность первый сердечный тона меняется с каждым сокращением вследствие наличия АВ-диссоциации. Эпизоды желудочковой асистолии могут затруднять полную блокаду сердца или блокаду второй степени типа II Мобитц. Кроме того, они могут случаться у пациентов с дисфункцией СА-узла и эпизодами длительной остановки синусового узла. Эпизоды желудочковой асистолии могут привести к потере сознания вследствие внезапного спада сердечного выброса; это явление иногда называют приступом Адамса-Стокса. Эти приступы часто возникают внезапно, хотя некоторые пациенты описывают продром. Внезапно теряется сознание, и пациент может упасть. Если сердце не начинает биться снова через 10 сек, могут наступить судороги; длительная остановка сердца может привести к смерти. Бледность кожи появляется в начале приступа, но когда сердце вновь начинает биться, наблюдается характерный прилив крови к лицу. В отличие от эпилепсии нормальное состояние восстанавливается быстро. награжден полной блокадой сердца, в которых средняя частота пульса днем. превышает 50/хв.
Блокада ножек пучка Гиса и их разветвленная
Прерывание левой или правой ножки пучка Гиса приводит к задержке возбуждения соответствующего желудочка, расширение комплекса QRS на ЭКГ до 0,12 сек или более, а также к характерным изменениям формы QRS. Блокада правой и левой ножек пучка Гиса может быть обусловлено повреждением проводящей ткани, но может также быть признаком заболеваний сердца другого типа. Левая ножка пучка Гиса быстро разветвляется на веерообразно совокупность проводящих тканей слева межжелудочковой перегородки. Частичное прерывания пучка в этой точке (напивблокада) не приводит к расширению комплекса QRS, однако меняет средний направление деполяризации (электрическая ось сердца). нормальный синусовый ритм.
В современных дефибриллятора используется постоянный электрический ток (directcurrent-DC), получаемый с помощью батареи конденсаторов, позволяющий вызвать короткое разряд, но с высоким напряжением. Ток передается к грудной стенке электродами большой площади, которые должны быть покрыты электропроводным желе. Один электрод прикладывается к грудине, а второй — к грудной стенке под левой лопаткой или в левую паховую ямку. Точная синхронизация разряда имеет важное значение в случае фибрилляции желудочков, однако при использовании этой методы для лечения наджелудочковой или желудочковой тахикардии или фибрилляции предсердий разряд нужно синхронизировать с зубцом R на ЭКГ. Это обусловливается тем, что электрический ток недостаточно велик, чтобы вызвать общую деполяризацию, и применяется в течение критического периода конце зубца Т, что может спровоцировать фибрилляцию желудочков.
В случае фибрилляции желудочков нет необходимости в синхронизации и подготовительной анестезии. Энергия разряда устанавливается на уровне 200 Дж (Вт — с), и шок нужно осуществить как можно скорее. Для аритмии других типов скорость удара не имеет такого большого значения, необходимо применить синхронизированный разряд, а пациенту предварительно следует провести анестезию. В случае фибрилляции предсердий для восстановления сердечного ритма необходимые энергии в пределах 150-200 Дж. В случае трепетания предсердий или наджелудочковой тахикардии может оказаться достаточным энергия 50 Дж или меньше. Поскольку дигиталисная интоксикация увеличивает риск возникновения страхового аритмии после кардиоверсии, лучше больше всего прекратить терапию препаратами дигиталиса за 36 ч до применения выборочной кардиоверсии. У пациентов с долговременной предсердной аритмией есть опасность возникновения системного эмболии после кардиоверсии, поэтому лучше отложить выборочную кардиоверсии, пока пациент не получит должного антикоагулянтного лечения в течение минимум 6 недель.
Искусственные электрокардиостимуляторы
Временные методы. В критических ситуациях иногда возникает необходимость стимулировать сердце пропусканием электрического тока через электроды, расположенные на грудной стенке, пропущенные вниз по пищеводу или введены в миокард непосредственно через грудную стенку. Ни одна из этих метод не дает удовлетворительного результата в течение более нескольких минут, причем не всегда; наиболее эффективная техника временного искусственного водителя ритма заключается во введении биполярного электрода через переднюю локтевую, подключичную или бедренную вену с последующим его размещением в области верхушки правого желудочка под рентгеноскопических контролею. Электрод соединяется с внешним импульсным генератором. Порог надежной желудочковой стимуляции не должен превышать И вольт, причем импульсный генератор должен обеспечивать превышение этой величины как минимум в 3 раза, как правило, 3-4 вольта. На ЭКГ пациента, ритм которого контролируется искусственным желудочковым стимулятором, наблюдаются регулярные широкие комплексы QRS с блокадой левой ножки пучка Гиса и отклонением электрической оси сердца влево. Каждому комплекса непосредственно предшествует «спайки кардиостимуляции». Почти во всех импульсных генераторах используется режим, в котором искусственный импульс может подавляться спонтанно генерируемым комплексом QRS.
Иными словами, если у пациента восстанавливается спонтанный ритм и его частота превышает частоту, на которую установлен электростимулятор, действие электростимулятора подавляется, но если частота спонтанного ритма пациента падает ниже установленного в импульсном генераторе уровня, электростимуляция возобновляется. Можно также стимулировать предсердия, используя J-образный электрод, вводимый через кожу и располагается в вушци правого предсердия. Последовательная стимуляция предсердий и желудочков с использованием специального импульсного генератора воспроизводит физиологическую последовательность сокращений предсердий и желудочков и предопределяет лучший минутный объем сердца, чем стимуляция только желудочков. Это может оказаться важным в случае нарушенной функции левого желудочка, например, после инфаркта миокарда. Временные стимуляторы очень удобны в случае транзиторноиблокады сердца, которая возникает, как правило, после инфаркта миокарда, однако пользоваться такими стимуляторами течение длительного времени нежелательно. Кроме того, возникает опасность инфекции в месте введения стимулятора. Лишь в исключительных случаях временным электростимулятор можно пользоваться дольше, чем две недели.
Прогноз
В случае острой недостаточности кровообращения прогноз определяется первичной причиной. Ни лекарственная терапия не способна компенсировать массивное и непоправимое поражение миокарда, и Прогноз при обширном инфаркте миокарда, осложненном недостаточностью кровообращения, будет неблагоприятная. И наоборот, после дренирования жидкости из перикарда, замены поврежденного клапана или растворения легочного эмболии Прогноз может оказаться весьма благоприятной.