Инфаркт миокарда
Инфаркт миокарда – форма ишемической болезни сердца. при которой происходит омертвение сердечной мышцы из-за резкого несоответствия между потребностью миокарда в кислороде и его доставкой.
Ежегодно 500 из 100000 мужчин и 100 из 100000 женщин сталкиваются с данной патологией.
Причины инфаркта миокарда
Одна из самых распространенных причин – образование тромба в венечной артерии.
Также к инфаркту миокарда могут привести:
- спазм венечных артерий (например, на фоне употребления кокаина, амфетаминов);
- расслоение венечной артерии;
- попадание чужеродных частичек в венечную артерию (например, частей опухоли).
Инфаркт миокарда может спровоцировать значительный стресс или интенсивная физическая нагрузка.
Симптомы инфаркта миокарда
Основная жалоба больных с инфарктом миокарда – сильная боль за грудиной, которая длится более 15-20 минут, не проходит после принятия нитроглицерина, сопровождается страхом смерти.
Боль может быть распирающей, сдавливающей, жгучей, сжимающей. Боль при инфаркте миокарда может отдавать в обе руки, шею, нижнюю челюсть. Иногда при данной патологии боль может отдавать в надчревную область.
У 10-25% пациентов боль при инфаркте миокарда может отсутствовать.
Может также наблюдаться одышка, тошнота, потливость, боли в животе, эпизодическая потеря сознания, нарушение ритма сердца, падение артериального давления.
Классификация инфаркта миокарда
В зависимости от того, какие именно симптомы выходят на первый план, выделяют несколько форм инфаркта миокарда.
- Типичная форма – сопровождается выше перечисленными симптомами. Составляет 70% всех случаев.
- Гастралгический вариант – на первое место выходит боль в животе.
- Астматический вариант – на первое место выходят симптомы удушья, тем самым маскируя боль за грудиной.
- Аритмический вариант – развивается серьезный приступ аритмии (нарушение сердечного ритма), который даже может угрожать жизни больного.
- Церебральный вариант – протекает так, словно у больного развивается инсульт. возникает головокружение, потеря сознания, тошнота, возможно появление даже очаговых симптомов со стороны головного мозга. Такой вариант может сопровождать развитие кардиогенного шока.
- Бессимптомный вариант – практически отсутствуют какие-либо симптомы инфаркта. Установить данную форму можно лишь записав ЭКГ. Иногда про перенесенный инфаркт больные узнают через какое-то время, проходя плановое электрокардиографическое обследование.
Инфаркт миокарда может быть:
- трансмуральный (омертвению подвергается вся толщина миокарда);
- нетрансмуральный (омертвевает лишь только часть клеток).
В зависимости от изменений, имеющихся на электрокардиограмме, а также времени, которое прошло от начала омертвения миокарда, выделяют такие стадии инфаркта миокарда:
- острейшая – длится от нескольких часов до 3-х суток;
- острая – длится 2-3 недели;
- подострая – продолжается до 3-х месяцев, в редких случаях – до 1 года;
- хроническая (рубцовая) – длится всю дальнейшую жизнь пациента.
Диагностика инфаркта миокарда
Какие симптомы сможет обнаружить врач?
В большинстве случаев частота сердечных сокращений при инфаркте миокарда – 50-60 ударов в минуту. Значительное учащение частоты сердечных сокращений в первые сутки свидетельствует о неблагоприятном прогнозе заболевания.
Артериальное давление при инфаркте может повышаться либо оставаться в пределах нормы.
При аускультации (выслушивании) тонов сердца наблюдается приглушение І тона на верхушке сердца, иногда врач может выслушать «ритм галопа».
Результаты лабораторных и инструментальных методов исследования
Чтобы подтвердить инфаркт миокарда, необходимо записать электрокардиограмму.
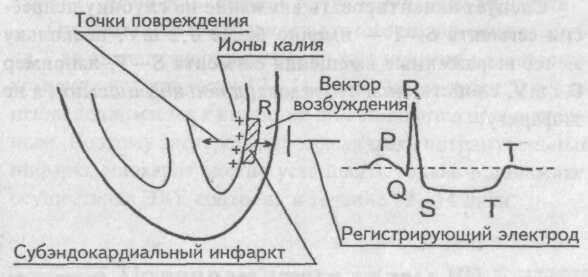
При инфаркте на ЭКГ будет наблюдаться изменение сегмента ST, инверсия зубца T, также может присутствовать наличие патологического зубца Q, подтверждающего омертвение миокарда. Электрокардиограмма помогает диагностировать место омертвения сердечной мышцы (например, боковой, верхушечный, нижний инфаркт миокарда).
Иногда инфаркт миокарда может развиваться и на фоне нормальной ЭКГ.
При инфаркте миокарда могут присутствовать неспецифические изменения в общем анализе крови: в первые 3-7 дней наблюдается увеличение количества лейкоцитов за счет нейтрофилов, в течение 1-2 недель может сохраняться повышенная СОЭ.
Миоглобин – чувствительный маркер омертвения миокарда, хотя он и не является специфичным.
При инфаркте миокарда в сыворотке крови определяют специфичные маркеры:
- КФК (креатинфосфокиназа) – может наблюдаться повышение данного фермента в 2-3 раза при повреждении мышечной ткани (об этом всегда необходимо помнить).
- МВ-КФК (МВ-изофермент КФК) – более специфичный показатель. Необходимо определять данный показатель в динамике, через определенный период времени, если наблюдается увеличение данного показателя через 4 часа (а тем более через 24 часа), это подтверждает наличие инфаркта миокарда.
- Тропонины – сократительные белки. Появление тропонина І свидетельствует об омертвении клеток сердечной мышцы, поэтому данный показатель является одним из наиболее специфичных и ранних, его можно определять уже в первые 6 часов от начала инфаркта миокарда. Тропонин T также появляется при омертвении клеток сердца, однако данный показатель можно определить в крови несколько позже.
Эхокардиография показательна только в том случае, когда область поражения сердечной мышцы значительна, тогда можно определить нарушение сократимости пораженной области.
Прогноз
Около 30% случаев инфаркта миокарда заканчивается смертью в течение первого часа от момента возникновения. 13-28% умирают в течение 28 суток от момента госпитализации. 4-10% пациентов умирают в течение первого года после развития инфаркта миокарда.
Если провести рассасывающее тромб лечение как можно быстрее и восстановить нормальный кровоток по венечным артериям, шансы пациентов значительно увеличиваются.
Что надо знать каждому об инфаркте? Признаки инфаркта миокарда
Инфаркт миокарда является очень распространенным заболеванием и часто становится причиной внезапной смерти. При инфаркте происходит омертвление тканей сердца вследствие нарушения кровоснабжения при спазме или закупорке кровеносного сосуда тромбом. У мужчин риск инфаркта намного возрастает после 40 лет. Однако сегодня с этим диагнозом в больнице оказываются и мужчины до 30 лет. Если у мужчин зрелого возраста инфаркт развивается в результате атеросклеротических изменений коронарных сосудов, то у молодых он чаще наступает в результате продолжительного их спазма. Инфаркт в этом случае бывает обширной и опасной для жизни. Женщинам риск инфаркта грозит после наступления менопаузы с 50-55 лет. Они переносят инфаркт тяжелее, чем сильная половина человечества.
Повышение артериального давления способствует появлению атеросклероза и повышению потребности сердца в кислороде. Очень часто атеросклероз вызывает механическое повреждение сосудов и образование тромбов, в результате чего блокируется приток крови и развивается инфаркт миокарда сердца. Самое страшное — это когда происходит внезапное остановка сердца. Непредвиденная остановка сердца может происходить у людей, которые страдают сердечными приступами и у тех, кто усиленно занимается физическими упражнениями и тяжелым трудом. При этом у сердечной мышцы появляется повышенная потребность в кислороде и питательных веществах, а тромбы блокируют их поступление.
Чтобы избежать инфаркта миокарда. надо соблюдать здоровый образ жизни, а это — правильное питание, физическая активность, исключение курения и умеренное потребление алкоголя. Развитию инфаркта способствуют повышенное артериальное давление, сахарный диабет, ожирение и увеличение содержания холестерина в крови. Если у вас имеется хотя бы один из симптомов данных заболеваний или у вас на роду у кого-то были инфаркты, то приобретайте прибор для контроля давления и постоянно проверяйте давление, а также сдавайте анализ для определения уровня холестерина в крови. Особенно рекомендуется наблюдать за своим здоровьем всем людям старше 50 лет. Старайтесь соблюдать следующие правила:
1. Держать уровень артериального давления на уровне 90-140 мм.рт.ст.
2. Не прибавлять в весе, если вес выше нормы, то постепенно снижать его. 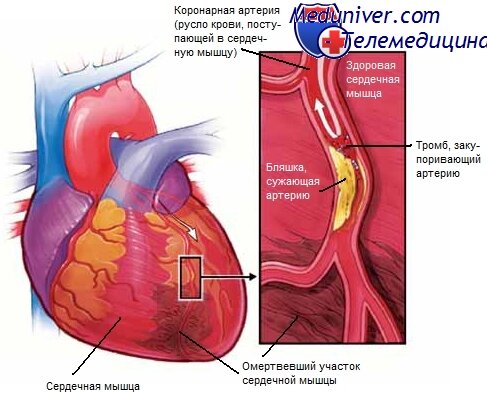
3. Отказаться постепенно от вредных привычек.
4. Вести подвижный образ жизни.
5. Отводить больше времени отдыху и избегать стрессовых ситуаций.
6. Уметь радоваться и иметь оптимистическое отношение к жизни.
Инфаркт всегда неожиданность, как для самого больного, так и его близких. Как не растеряться при сердечном приступе и вовремя распознать инфаркт? Если вдруг вы почувствовали боли в области сердца, то это еще не повод для страха о том, что у вас сердечный приступ. Боли могут быть вызваны межреберной невралгией и остеохондрозом.

Предвестниками инфаркта чаще всего бывают чувство дискомфорта и тяжести груди во время быстрой ходьбы или физическом напряжении. После отдыха такое состояние проходит и боль уменьшается. Очень часто боль ощущается не в груди, а в левой руке, в шее, локте, спине и даже в ноге. Иногда даже человек может чувствовать зубную боль в левой челюсти. Многие люди не понимают, что боли связаны с сердцем и теряют драгоценное время. Если боли в сердце усиливаются при нагрузке, то это серьезный сигнал, чтобы скорее обратиться к кардиологу. Стенокардия предшествует инфаркту.
Главный признак инфаркта — очень сильная кинжальная боль за грудиной. У многих больных при инфаркте появляется холодный пот, кожа принимает бледно-серый цвет, чувствуется слабость и головокружение, одышка и учащение пульса. Боли при инфаркте сильные и затяжные, а приступы идут по 10-15 минут. Пытаться перетерпеть боль нельзя, при инфаркте любое промедление опасно. Поэтому срочно необходимо вызвать скорую помощь. Не следует метаться по комнате в ожидании скорой, лучше успокоиться, выпить нитроглицерин и сидеть, облокотившись на спинку стула. Если от одной таблетки нитроглицерина не стало легче, то через 5 минут примите еще одну таблетку. Не пытайтесь самостоятельно снижать давление, этого нельзя делать при инфаркте. Можно разжевать полтаблетки аспирина.
Около половины умерших от инфаркта больных не дожидаются приезда скорой помощи. Это связано с тем, что большинство больных пугаются смерти и стараются самостоятельно дойти до стационара или поликлиники. Двигаться, спускаться и подниматься по лестнице при инфаркте не следует. Это и является причиной смерти многих во время сердечного приступа. Если оказать грамотную медицинскую помощь больному в течение 40 минут, то полноценная жизнь возможна и после инфаркта. Сегодня около 80% людей перенесших инфаркт через 4-6 месяцев выходят на работу и возвращаются к нормальной жизни.
Оглавление темы «Нарушение обмена натрия и калия.»:
Дифференциация симптомов при инфаркте миокарда
 Существует множество переходных форм инфаркта: от совсем бессимптомного до инфаркта с сильными болями, которые не удается утолить в течение многих дней. Встречается и такая форма инфаркта, при которой нет никаких иных симптомов, кроме болей в животе. Поэтому при постановке диагноза нельзя исходить только из качества болей, следует тщательно взвесить все другие возможные симптомы инфаркта сердечной мышцы.
Существует множество переходных форм инфаркта: от совсем бессимптомного до инфаркта с сильными болями, которые не удается утолить в течение многих дней. Встречается и такая форма инфаркта, при которой нет никаких иных симптомов, кроме болей в животе. Поэтому при постановке диагноза нельзя исходить только из качества болей, следует тщательно взвесить все другие возможные симптомы инфаркта сердечной мышцы.
Наиболее важным среди таких симптомов является понижение кровяного давления. Если в ходе простого ангинозного приступа кровяное давление не меняется или повышается, то при инфаркте после начального некоторого повышения отмечается падение кровяного давления, причем часто стремительное. Наличие болей в области сердца с одновременным понижением кровяного давления — симптомы, на основании которых можно почти безошибочно поставить диагноз инфаркта миокарда.
Оценка уровня кровяного давления — дело, конечно, нелегкое, особенно, когда врач видит больного впервые во время приступа и ему неизвестно, какое кровяное давление было у больного до этого. Однако чаще всего все-таки удается получить сведения относительно предшествовавшего приступу кровяного давления от самого больного или от его родственников. При инфаркте падает как систолическое, так и диастолическое давление, первое в тяжелых случаях бывает ниже 100 мм рт. ст.
Падение кровяного давления сопровождается и всеми характерными симптомами коллапса или шока («кардиогенного шока»): больной смертельно бледен, покрыт холодным потом, у него отмечается тошнота, рвота, иногда непроизвольное выделение мочи и кала.
Анемия головного мозга приводит к обмороку, потере сознания или даже и помутнению его. Могут быстро развиться признаки недостаточности центрального кровообращения: систолические шумы, возникающие вследствие относительно неполного закрытия бикуспидального клапана в результате расширения сердца, тахикардия, острая сердечная дилатация, быстрое увеличение печени, цианоз, затрудненное дыхание, застой в легких, быстрое увеличение венозного давления, ритм галопа, нередко приступ кардиальной астмы.
Неожиданно и внезапно возникшая недостаточность кровообращения, отек легких, не имевший никаких предваряющих его симптомов, приступ кардиальной астмы, внезапная потеря сознания (фибрилляция желудочков) всегда вызывают подозрение на закупорку венечной артерии.
Инфаркт миокарда может привести к расстройствам возбудимости и проводимости раздражений. Множество экстрасистол, брадикардия, тахикардия, мерцательная аритмия, мерцание предсердий, частичная или полная сердечная блокада, приступ Адамса-Стокса — все эти явления могут развиться в результате инфаркта сердечной мышцы.
После развития инфаркта (иногда всего через несколько часов после него, чаще же всего — на второй — третий день) в течение определенного времени прослушивается шум трения у верхушки сердца или по левому краю грудины. При тщательном обследовании больного, особенно сразу после того, как ему стало плохо, часто можно обнаружить этот симптом, имеющий большое значение для диагностики.
Такой шум является частым симптомом эпистенокардического перикардита и, в противовес распространенному ложному мнению, отмечается не только при инфарктах передней стенки, но в результате генерализованного фиброзного перикардита, иногда и при инфаркте задней стенки. Подобным симптомом является и ритм галопа, который чаще всего отмечается на первый—второй день после инфаркта и, если не развивается недостаточность кровообращения, очень быстро исчезает. Ритм галопа отмечается как в протодиастоле, так и в пресистоле, последний чаще, причем он может появиться и без недостаточности.
Сердечные тоны могут быть приглушенными, причем могут стать одинаковыми как в систоле, так и в диастоле; мягкий систолический шум является следствием относительной недостаточности бикуспидального клапана, второй тон часто расщепленный, это скорее пресистолический ритм галопа, который имитирует расщепленный второй тон. Из всех этих факторов лишь один — перикардиальные шумы — подтверждает диагноз инфаркта миокарда. Следует, конечно, иметь в виду и возможность не связанного с инфарктом перикардита (например, доброкачественного рекуррентного).
При приступе грудной жабы, вызванном преходящей коронарной недостаточностью, всех этих симптомов нет.
В результате всасывания продуктов распада омертвевшего участка мышцы инфаркт миокарда может привести не только к повышению температуры, но и к лихорадке. Высокая температура обычно отмечается через 12 — 36 часов после появления болей, реже раньше, через 4 — 8 часов. Обычно отмечается только субфебрильная температура, но бывает и очень высокая, причем держится она сравнительно долго. Чаще всего это признак осложнения состояния: инфаркта легкого, перикардита, пневмонии или вызванного инфарктом некроза, который прогрессирует.
Лихорадка сопровождается лейкоцитозом, который редко бывает выше 10 000 – 15 000, держится он в течение многих дней после появления инфаркта. Позже начинается ускорение оседания эритроцитов, иногда спустя несколько дней после появления инфаркта. Повышенная скорость оседания эритроцитов (СОЭ) отмечается в течение длительного времени, по изменениям этой реакции можно судить и о течении инфаркта.
В результате некроза участков сердечной мышцы освобождающиеся из нее ферменты повышают энзиматическую активность сыворотки. Прежде всего это активность трансаминазы глютаминовой и оксоуксусной кислоты в сыворотке и активность лактата дегидрогеназы. Определение активности обоих ферментов может успешно использоваться в целях диагностики инфаркта миокарда.
Активность трансаминазы глютаминовой и оксоуксусной кислоты в сыворотке повышается в течение 12 — 48 часов (выше 100 Е, может даже достигать 600 Е) и остается высокой в течение 4 — 7 дней.
Активность лактатдегидрогеназы (ЛДГ) повышается медленнее, но дольше остается высокой (выше 300 Е). При приступе простой грудной жабы активность этих ферментов сыворотки не повышается. При определении активности следует исключить наличие острого гепатита, мышечных травм, дерматомиозита, острых заболеваний почек, ревматического миокардита, панкреатита, холецистита, холангита. Обычно это не представляет трудностей.
Для гепатита особенно характерно повышение активности трансаминазы глютаминовой и пировиноградной кислот сыворотки, которого при инфаркте сердечной мышцы не происходит. Не повышается при названных заболеваниях и активность лактатдегидрогеназы (ЛДГ).
Определение активности трансаминазы особенно успешно может использоваться при диагностике и дифференциальной диагностике инфаркта легкого, когда повышения активности трансаминазы глютаминовой и оксоуксусной кислоты в сыворотке не отмечается. Определение активности изоферментов лактатдегидрогеназы (ЛДГ) делает реакцию еще более специфичной. Наиболее подходяще для этой цели определение изофермента лактатдегидрогеназы (ЛДГ5), но его активность в сыворотке при гипертиреозе, раке желудка, инфаркте почки, злокачественной и гемолитических анемиях также повышается.
Очень быстро повышается при инфаркте миокарда активность креатин-фосфокиназы в сыворотке. А это значит, что ее определение имеет важное значение для ранней диагностики. Уже на 6-м часу после инфаркта количество креатин-фосфокиназы в сыворотке увеличивается, причем увеличение это — при условии, что исключено наличие мозговых или мышечных травм, — специфично. Нормальная величина составляет 0 — 4 единицы.
При тяжелом инфаркте миокарда отмечалась гипогликемия и изредка даже гликозурия. Эти явления, однако, всегда вызывают подозрение на наличие латентного диабета. Описана при инфаркте миокарда и миоглобинурия.
Однако самое важное значение в диагностике инфаркта миокарда и его дифференциации от других болезней принадлежит электрокардиографии. Во время болезненного приступа могут, а после него во всех случаях появляются характерные изменения электрокардиографии (ЭКГ), если боли возникают в результате инфаркта.
Прежде всего характерна закономерность изменений электрокардиографии (ЭКГ) при инфаркте: они обычно соответствуют изменениям, происходящим в сердечной мыщце. Однако нормальная электрокардиография (ЭКГ), особенно спустя короткое время после появления болей, не исключает возможности инфаркта. Следует знать, что в преобладающем большинстве случаев в грудных отведениях обнаруживаются характерные изменения электрокардиографии (ЭКГ).
Следует особо подчеркнуть трудности дифференциальной диагностики, которые возникают в результате появления на электрокардиографии (ЭКГ) изменений, вызванных инфарктом легкого, наличием или возникновением блокады, перикардита, дачей препаратов наперстянки.
Также следует подчеркнуть общее правило: правильно диагностировать инфаркт миокарда можно только на основании клинических симптомов, лабораторных анализов и результатов электрокардиографии.
Если электрокардиография (ЭКГ) не дает характерных признаков, то помощь в диагностике может оказать изменение электрокардиографии (ЭКГ) после приступа, который был вызван, как считалось, инфарктом.
Решающее значение всегда принадлежит клинической картине заболевания, и если после длительно существующих болей в области сердца падает и кровяное давление, развивается недостаточность кровообращения или повышается скорость оседания эритроцитов (СОЭ), отмечается субфебрильность, растет активность трансаминазы сыворотки, особенно же, если прослушивается перикардиальный шум, даже при отрицательном результате электрокардиографических исследований можно поставить диагноз инфаркта миокарда.
Известно, что изменения на электрокардиографии (ЭКГ) могут появиться гораздо позже клинических симптомов (даже через несколько дней). Но известны и такие случаи, когда инфаркт миокарда проходит без всяких клинических симптомов («немой инфаркт»). В таких случаях, конечно, диагностировать его можно только на основании электрокардиографии (ЭКГ). Иногда электрокардиографическое исследование по каким-либо причинам не проводится или его результаты оказываются отрицательными.
Электрокардиография (ЭКГ) указывает не на инфаркт, а на тот отграниченный дефект обмена веществ, который вызывает нарушение деятельности сердечной мышцы. То же самое может быть вызвано и кратковременной ишемией.
Следовательно, изменения электрокардиографии (ЭКГ), указывающие на инфаркт сердечной мышцы, имеют значение только в том случае, если их можно выявить и через полчаса (например, после приступа грудной жабы). Характерная для инфаркта кривая электрокардиографии (ЭКГ) может быть получена и в результате ишемии, сопровождающей сильную тахикардию, или расстройства коронарного кровообращения в результате массивного острого кровотечения.
Картину, возникающую на электрокардиографии (ЭКГ) в результате легочной эмболии, очень трудно отличить от электрокардиографии (ЭКГ) при инфаркте. Во всех таких случаях следует прежде всего опираться на клинические симптомы. Характерная для инфаркта электрокардиография (ЭКГ) может быть получена и при травме сердца, оперативных вмешательствах на сердце, токсических воздействиях (дифтерия, гипертиреоз), а также и при редких заболеваниях (например, амилоидозе).