Как алкоголь влияет на сердце?
Сегодня все чаще встречаются болезни сердечно-сосудистой системы, которые, в том числе, связаны с неумеренной любовью к спиртным напиткам. И в то же время периодически в коммерческой прессе встречаются утверждения, якобы алкоголь в «умеренных» количествах укрепляет работу сердца и продлевает жизнь. Но так ли это на самом деле? Неужели у алкоголиков и пьяниц самые здоровые сердца на свете? Или это просто кому-то выгодно, ведь производство спиртных напитков – более чем прибыльно? Так каково влияние алкоголя на сердце?
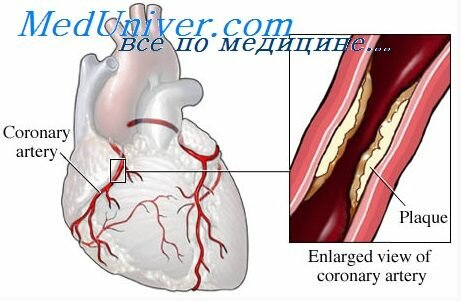
Что происходит с сердцем при употреблении спиртного?
На самом деле алкоголь является самым настоящим клеточным ядом – он повышает давление, проникает в клетки сердечной мышцы и повреждает их. Даже разовый прием спиртного нарушает работу жизненно важного органа сразу на несколько дней, а первые 7 часов после начала выпивки наше сердечко и вовсе работает на износ. При этом значительно ухудшается питание сердечной мышцы, а пульс учащается до 100 ударов в минуту. Одновременно происходит сужение капилляров, которые начинают лопаться из-за слишком густой крови – именно поэтому отличительным признаком любителей заглянуть в рюмку является красный нос. Также нарушается кровоснабжение, и в результате наступает кислородное голодание сердца. К сожалению, все эти явления не носят временный характер, а становятся хроническими – развивается одышка, боли в сердце, тахикардия, и все это на фоне гипертонической болезни и раннего атеросклероза. В итоге развивается сердечно-сосудистая недостаточность – именно она является причиной летального исхода у мужчин 40-45 лет.
Боли в сердце после употребления алкоголя
Обычно боли наблюдаются между лопатками и в области сердца и возникают после приема спиртного, а иногда на следующий день. Это очень тревожный сигнал, говорящий о целом ряде необратимых процессов, развивающихся в организме любителя выпивки. Американские кардиологи не случайно назвали такие случаи «загульным сердцем», поскольку алкоголь препятствует полноценной проводящей работе сердца и выводит из организма витамины группы В, из-за чего страдают нервные волокна сердечной мышцы.
Обычно такие боли длятся около часа и носят режущий, ноющий или приступообразный характер.
Бывают и другие сопутствующие приему спиртного боли:
- При приступе стенокардии – чувствуется сдавленность сердца, при этом происходит иррадиация боли в левую часть туловища – обычно в плечо, руку. Все это продолжается не более 30 минут.
- При инфаркте миокарда – боль похожа на стенокардическую, но длится гораздо дольше получаса и со временем нарастает.
- Другие признаки сердечной недостаточности, которые могут наблюдаться даже у людей молодого возраста – всевозможные аритмии, выражающиеся в одышке, головокружении, болях давящего характера в грудной клетке.
Причины, симптомы и прогноз алкогольной кардиомиопатии
Давайте продолжим изучать влияние алкоголя на сердце.
Наиболее часто у лиц, злоупотребляющих спиртным в течение двух-трех лет, встречается алкогольная кардиомиопатия (она же миокардиодистрофия). Основными симптомами являются одышка и аритмия – это признаки первичной кардиомиопатии, которая при своевременном обращении к кардиологу поддается лечению. Однако если момент упущен, развивается вторая стадия болезни (прослушиваются глухие тоны сердца), а затем и третья (отеки, приступы удушья, необратимость процессов в миокарде) – в этом случае очень вероятен неожиданный летальный исход.
Провоцирующими факторами развития болезни являются стрессы, наследственность, неправильное питание, осложнения при вирусных инфекциях.
Завязываем со спиртным – восстанавливаем сердце?
К сожалению, вылечить сердечную недостаточность можно только на ранних стадиях и с помощью приема лекарств, правильного рациона питания, спорта и полноценного сна. Но если наступили такие изменения, как дистрофия, разрастание жировых тканей и утолщение стенок миокарда, которые происходят за 2-3 года алкоголизма, полностью избавиться от них не получится.
Зато возможно предотвратить дальнейшее ухудшение ситуации – после отказа от спиртного большей частью нормализуется кровообращение, улучшается обмен веществ, сокращается патологическая нагрузка и прекращается рост жировой ткани сердца.
Сердечная недостаточность от алкоголя
Сердечная недостаточность — широко распространенное заболевание. Под сердечной недостаточностью понимают такое состояние, когда в результате поражения сердца сердечная мышца ослабевает и не может удовлетворительно выполнять свою насосную функцию. В итоге нарушается снабжение организма кислородом и питательными веществами.
Причины сердечной недостаточности
Сердечная недостаточность чаще всего развивается вследствие ишемической болезни сердца (перенесенный инфаркт миокарда, стенокардия). К сердечной недостаточности приводят также артериальная гипертензия, клапанные пороки сердца и кардиомиопатии.
Как проявляется хроническая сердечная недостаточность?
Наиболее распространенными симптомами являются одышка и слабость. Вначале повседневная физическая нагрузка не сопровождается слабостью, одышкой или сердцебиением. Затем несколько ограничена, но в покое жалоб нет. Повседневная нагрузка может вызвать слабость, одышку или сердцебиение. Со временем, по мере прогрессирования заболевания, жалобы появляются при небольшой физической нагрузке и в покое.
При сердечной недостаточности вследствие задержки воды и натрия в организме развиваются отеки. Они.появляются сначала в области лодыжек и^ проходят после отдыха или к концу дня, а затем могут распространяться и не исчезают после ночного отдыха.
Медикаментозная терапия сердечной недостаточности
Только врач после обследования может поставить диагноз и назначить лечение. Для лечения сердечной недостаточности используют разные группы лекарственных препаратов. Регулярный и правильный прием лекарственных средств поможет улучшить состояние здоровья пациентов. Необходимо знать названия и дозы препаратов, которые вы принимаете, и строго следовать назначениям врача. Особое значение в улучшении состояния здоровья пациентов имеют немедикаментозные методы лечения.
Наблюдение за весом
Больным рекомендуют регулярно взвешиваться (лучше всадю во время каких-то ежедневных мероприятий, например, после утреннего туалета), а в случае внезапного необъяснимого увеличения веса более чем на 2 кг за трое суток сообщить об этом врачу или повысить дозу диуретика.
Диета
Ограничение соли (2—5 г/сут) имеет большее значение при тяжелой сердечной недостаточности. Заменители соли надо применять осторожно, так как они могут содержать калий и в больших количествах, особенно при одновременном приеме ингибиторов АПФ, вызвать гиперкалиемию.
Жидкость
Больным с тяжелой сердечной недостаточностью, независимо от наличия гипонатриемии, показано ограничение свободной жидкости до 0,6 л/сут. Добавляют витамины A1, B1, B2, С, PP. Питание дробное (на весь день хлеба 150 г, сахара 40 г, сливочного масла 10 г).
Допустимо употребление алкоголя в умеренных дозах (бутылка пива или 1-2 стакана вина в сутки). При подозрении на алкогольную кардиомиопатию алкоголь исключают.
У тучных больных лечение сердечной недостаточности включает похудание. Об избыточном весе говорят, если индекс массы тела (ИМТ) = вес (кг)/рост (м2) составляет 25-30; если он превышает 30, диагностируют ожирение.
Патологическое похудание
Патологическое похудание наблюдается примерно у 50 % больных с сердечной недостаточностью. Снижение количества жира и безжировой массы тела, сопровождающее такое похудание, называется сердечной кахексией. Это состояние — важный предиктор сокращения продолжительности жизни. Патологическое похудание следует заподозрить, если:
- масса тела меньше 90 % от идеальной
и/или
- имеется документированное ненамеренное снижение веса более чем на 5 кг, или 75 % от исходного (измеренного в отсутствии отеков) за 6 месяцев и/или
- ИМТ меньше 22 кг/м2.
Цель лечения — добиться увеличения веса не за счет отеков, а желательно за счет мышечной массы путем адекватных физических нагрузок. Если похудание обусловлено тошноТой, одышкой или чувством переполнения в желудке, рекомендуются частые приемы небольшого количества пищи.
Курение
Отказ от курения желателен во всех случаях. Следует всячески поощрять использование вспомогательных средств, в частности, содержащих никотин пластырей, жевательных резинок и пр.
Противопоказано пребывание в высокогорье, местах с жарким или влажным климатом. Короткие авиаперелеты предпочтительнее длительных поездок другими видами транспорта. При тяжелой сердечной недостаточности длительные перелеты чреваты осложнениями (возможны дегидратация, резкие отеки ног, тромбоз глубоких вен), о чем следует предупредить больных. Возможны последствия изменения рациона во время поездок в виде острого гастроэнтерита. При потерях воды и соли в условиях жаркого и влажного климата надо соответственно изменить дозу диуретиков и сосудорасширяющих средств.
Половая жизнь
Невозможно дать однозначные рекомендации по половой жизни. При необходимости рекомендуют прием под язык нитратов перед половым актом и воздержание от особо бурных эмоций. При функциональном классе II риск спровоцированной половой активностью декомпенсации средний, а при функциональном классе III—IV — высокий. О влиянии лечения сердечной недостаточности на половую функцию известно мало.
Иммунизация
Нет достоверных данных о последствиях иммунизации при сердечной недостаточности. Иммунизация против пневмококковой инфекции и гриппа снижает риск респираторных инфекций, способных усугубить сердечную недостаточность. Иммунизация против гриппа применяется широко.
При острой сердечной недостаточности или дестабилизации хронической сердечной недостаточности необходим покой вплоть до постельного режима. Для предупреждения нежелательных последствий постельного режима, в том числе тромбоза вен, проводят пассивные упражнения. По мере улучшения состояния переходят к дыхательной гимнастике и постепенно повышают активность.
Физическая нагрузка
Если состояние больного стабильно, то умеренная физическая нагрузка, предупреждающая детренированность мышц, должна поощряться. Больным с выраженными функциональными нарушениями рекомендуют короткие тренировки (15-20 мин) 3-5 раз в неделю. Интенсивность тренировок подбирают таким образом, чтобы частота сердечных сокращений достигала 60-80 % от предварительно определенного максимального значения. Предпочтение отдается ходьбе в среднем темпе (60-80 шагов в минуту).
Врач должен провести беседу с больным, чтобы больной смог активно участвовать в лечении. Больной должен знать и понимать:
- улучшение может быть медленным и неполным даже спустя недели, а с использованием некоторых препаратов — месяцы лечения;
- дозы ингибиторов АПФ, блокаторов ангиотензивных рецепторов и бета-адреноблокаторов надо постепенно повышать до определенного уровня, хотя прямого улучшения состояния это не принесет;
- в случае обезвоживания (в покое, при профузном потоотделении в жарком климате) дозу диуретиков надо снизить;
- при снижении артериального давления надо уменьшить дозу диуретиков, а при необходимости — ингибиторов АПФ, блокаторов ангиотензивных рецепторов и бета-адреноблокаторов;
- ингибиторы АПФ могут вызывать кашель и вкусовые нарушения;
- одновременно с ингибиторами АПФ не следует принимать нестероидные противовоспалительные средства;
- при внезапном появлении одышки или в качестве профилактической меры в определенных ситуациях можно принимать нитраты — в виде таблеток под язык или аэрозоля.
Лечение сердечной недостаточности преследует несколько целей. Во-первых, устранение симптомов, характерных для этого заболевания. Во-вторых, что не менее важно, — защитить от поражения органы: сердце, почки, легкие, мозг, печень, сосуды. Третья цель -улучшение качества жизни пациента. Это значит, что лечение сердечной недостаточности должно обеспечить больному возможность жить такой же полноценной жизнью, какой живут и его здоровые сверстники.
Алкоголизм причина болезней сердца
Влияние алкоголя на сердце — вопрос в известной степени неоднозначный.
Некоторые специалисты утверждают, что красное сухое вино даже полезно для сердечной мышцы, так как содержит антиоксиданты и другие полезные вещества, которые поддерживают обмен веществ в миокарде. До сих пор некоторые западные и отечественные врачи рекомендуют молодым пациентам, перенесшим миокардит, в течение месяца по 2—3 раза в неделю выпивать по бокалу подогретого красного вина, чтобы ускорить восстановление сердечной мышцы и избежать формирования в миокарде мелких очагов фиброза — разрастания соединительной ткани, которое нередко развивается после воспалительных заболеваний.
Крупных исследований, которые бы однозначно дали ответ относительно пользы вина для сердца, на сегодняшний день еще не проводилось. Тем не менее, есть основания считать, что небольшие количества качественного алкоголя все же полезны. Пример такой пользы — средиземноморская диета, которая считается самой полезной среди всех других разновидностей здорового питания. Жители Средиземноморья употребляют в пищу много морепродуктов, свежих фруктов и овощей; среди способов приготовления блюд особенно распространены тушение и запекание. Кроме этого, у них в почете вина местного производства, лишенные добавок и красителей. Как показывает статистика, в этой географической зоне распространенность сердечнососудистых заболеваний гораздо меньше, чем в остальном мире. Это говорит о том, что подобный способ питания помогает сохранить здоровье сердца.
Тем не менее, никто не станет спорить, что избыточное употребление алкоголя и его низкое качество способны нанести серьезнейший вред.
К сожалению, не все имеют возможность покупать только элитный алкоголь. Качественные иностранные вина, которые врачи и называют полезными, имеют довольно высокую стоимость; кроме того, при их покупке легко натолкнуться на подделку. Большая часть доступного алкоголя в нашей стране не соответствует мировым стандартам: спирт недостаточной степени очистки, вкусовые добавки, красящие вещества — все это полностью исключает наличие в нем каких-то полезных свойств. Поэтому даже небольшие количества спиртных напитков способны оказать отрицательное влияние на организм.
Наиболее разрушительное воздействие алкоголя наблюдают у людей, которые регулярно злоупотребляют спиртным. Это люди, страдающие бытовым пьянством и алкоголизмом. Злоупотребление алкоголем разрушает все без исключения системы и органы, особенно сильно воздействуя на сердце, печень, нервную систему и психику больного. Совокупность изменений в сердечной мышце, вызванных алкоголем, принято объединять под определением «алкогольная болезнь сердца» или «алкогольная кардиомиопатия».
Этиловый спирт, по сути, является ядом, причем ядовит не столько он сам, сколько продукты его обмена, образующиеся в организме. Один из таких метаболитов — уксусная кислота. В зависимости от чистоты алкоголя, в нем есть большее или меньшее количество побочных токсических веществ. Так, в слабоочищенном самогоне в избытке содержатся ядовитые сивушные масла.
Продукты обмена этанола оказывают токсическое действие на клетки всего тела. В отношении миокарда это выражается тем, что кардиомиоциты теряют способность накапливать энергетически ценные вещества и быстро их расходуют. Нарушается проницаемость их мембран, в результате чего они хуже извлекают из крови питание и кислород и в меньшей степени воспринимают подходящие к ним нервные импульсы. Глубокие обменные расстройства при большом стаже алкоголизма могут привести к кардиомиопатии — необратимым изменениям в сердечной мышце, при которых происходит растяжение мышечных волокон и формируется сердечная недостаточность.
Последнее проявляется одышкой, отеками и другими симптомами, которые говорят о том, что сердце перестает полноценно перекачивать кровь. Неприятное свойство сердечной недостаточности состоит в том, что, возникнув однажды, она приобретает тенденцию к утяжелению. Без лечения такие больные живут всего несколько лет.
Помимо общего токсического воздействия, которое при алкоголизме развивается постепенно, сердечнососудистая система испытывает дискомфорт во время каждого приема алкоголя.
В отношении сердца этиловый спирт проявляет двухфазное действие. Сначала он повышает частоту сердечных сокращений и мощность работы сердечной мышцы, сужает сосуды, повышая артериальное давление. Затем действие становится противоположным: тонус артерий снижается и наступает гипотония. Такие перепады ведут к повышенной нагрузке на сердце и сосуды; постепенно у алкоголика развивается гипертоническая болезнь. Однако наиболее тяжелый период после приема спиртного — это момент похмелья, или, как его называют врачи, абстинентный синдром. В этой фазе в организме накапливаются ядовитые метаболиты, которые образовались при разрушении принятой дозы алкоголя, но еще не вывелись из организма. Токсины вызывают симптомы общего отравления, которое сказывается в том числе и на сердце. В этот период повторно повышается давление и учащается пульс; из-за тошноты и рвоты, которая нередко возникает при похмелье, организм теряет электролиты и в сердечной мышце возникает дефицит калия, что может проявиться нарушениями сердечного ритма. Алкоголики чаще всего попадают в стационар именно при похмелье: в это время у них обычно происходят гипертонические кризы, срывы ритма, инфаркты и инсульты.
Употребление алкоголя в больших дозах ведет к нарушениям и в других органах. Так, очень сильно страдает эндокринная система, в частности надпочечники. Каждый раз при приеме спиртного они выбрасывают в кровь большие количества гормона адреналина, который действует на различные органы. Адреналин — это гормон стресса, а избыточные стрессы вредны для организма. Алкоголики, злоупотребляющие выпивкой практически каждый день, создают для сердечно-сосудистой системы постоянную нагрузку. Адреналин действует не только на пульс и давление. Чрезмерное его выделение способствует тому, что клетки миокарда быстро тратят все питательные вещества. Кроме того, под воздействием этого вещества нарушается строение клеточных мембран: из них «выпадают» молекулы полиненасыщенных жирных кислот, которые сохраняют их нормальную структуру, что ведет к повреждению сердца на клеточном уровне.
Алкоголизм приводит к многочисленным изменениям сердечно-сосудистой системы, в частности, ускоряет развитие ишемической болезни сердца. Однако более частой формой поражения миокарда является уже упоминавшаяся алкогольная кардиомиопатия.
В медицине есть такое понятие, как «синдром воскресного сердца». Так называют эпизоды мерцательной аритмии, которые возникают у людей, накануне злоупотреблявших алкоголем.
Алкогольная кардиомиопатия обычно обнаруживается у мужчин. Для того чтобы появилось это нарушение, достаточно 5 лет регулярного употребления спиртного в больших дозах. Женский организм менее устойчив к алкоголю, поэтому у представительниц женского пола болезнь может начаться уже через 2—3 года.
Коварство этого заболевания состоит в том, что оно развивается постепенно, и к моменту проявления симптомов в организме происходят серьезные расстройства, требующие пожизненного приема препаратов. Сердце становится дряблым, мышечный слой истончается, в миокарде появляются очаги соединительной ткани или ее разрастание. Все это снижает работоспособность сердца, приводя к изменениям в миокарде, сходным с перенесенным инфарктом.
Симптомами алкогольной кардиомиопатии могут быть разнохарактерные боли в сердце, эпизоды нарушений ритма, одышка, плохая переносимость физических нагрузок, отеки на ногах. Границы сердца увеличиваются; его предсердия и желудочки растягиваются и переполняются кровью. Развивается дилатационный синдром — расширение всех камер сердца, сопровождающееся его неспособностью полноценно качать кровь.
Лечение алкогольной кардиомиопатии проводится по тем же принципам, что и терапия хронической сердечной недостаточности. При этом важнейшим моментом лечения является отказ от употребления спиртного. Если у человека уже наметились изменения в сердечнососудистой системе, то прием даже небольших доз может значительно усугубить состояние здоровья больного.
Алкоголь может причинить большой вред сердцу, причем это вызвано не только составом самого продукта, но и примесью в нем ядов, которые добавляются в готовые спиртные напитки. Например, в пиве, выпускающемся в банках, присутствует небольшая примесь кобальта, используемого в качестве консерванта. При регулярном злоупотреблении он может накапливаться в организме в токсических дозах.
Пьянство
Для того чтобы выделить риск для сердца от пьянства, французские исследователи сравнивали ирландских и французских пьяниц. Вероятность стать пьяницей у ирландцев в двадцать раз больше, чем у французов, они зачастую принимают пять или более порций напитков за один присест и имеют тенденцию концентрировать свое потребление алкоголя по субботам (возможно, в связи с футбольными матчами).
Французы, напротив, распределяют свой алкоголь равномерно в течение всей недели.
За десятилетний период этого обсервационного исследования пьяницы в два раза чаще страдали от инфарктов или умирали от болезни сердца по сравнению с умеренно пьющими. Ученые продолжают исследовать механизмы, с помощью которых выпивка может наносить вред здоровью сердца. Наиболее вероятные причины — связанные с пьянством изменения проводимости сердечной системы и неспособность при пьянстве увеличивать уровень холестерина ЛПВП (оказывается, этот уровень повышается при более регулярном употреблении алкоголя).
Вполне нормально расслабиться и выпить одну-две порции по выходным, но на этом остановитесь. Не приканчивайте всю бутылку вина или всю шестибаночную упаковку пива: пусть ваши дру зья помогут вам в этом, и, может быть, вы сможете улучшить здоровье своего сердца.
Риск избыточного потребления алкоголя: выпивающие более четырех порций спиртного в день
Крупнейшее исследование на сегодняшний день изучало связь между алкоголем и раком. Это было исследование миллиона женщин, результаты которого опубликованы в 2009 г. в котором участвовало почти 1,3 миллиона женщин среднего возраста в Великобритании и которое соотносит потребление ими алкоголя с развитием рака. В этом исследовании алкоголь — будь он в виде вина, пива или крепких спиртных напитков — увеличивал у женщин риск развития рака груди, рака печени и рака прямой кишки. Сочетание алкоголя и табака вызывало еще большее беспокойство (есть мнение, что алкоголь действует как ускоряющий агент), возможно, оно способствовало раку полости рта, горла, пищевода и гортани у пьющих, которые еще и курят. Интересно, что алкоголь, по-видимому, снижает риск развития рака щитовидной железы, рака почки и«еходжкинской лимфомы. В целом, однако, алкоголь увеличивает риск развития рака на 6%, и чем больше алкоголя потребляет человек, тем больше риск. Авторы исследования подсчитали, что ежегодно у 30 тысяч американских женщин развивается рак груди в результате употребления алкоголя.
Все возрастающее количество противоречащих друг другу исследований может сбить с толку и вызвать стресс. Сегодня алкоголь вам полезен, завтра — вреден. Как говорится в старом анекдоте, этого достаточно, чтобы довести человека до пьянства. Наша цель состоит в том, чтобы помочь вам сделать правильный и разумный выбор насчет употребления алкоголя. Спросите себя, хотите ли вы выпить, а затем рассмотрите свой ответ в контексте вашего личного анамнеза. Подключите к этому вашего врача. Помните, что у нас очень много информации, касающейся влияния алкоголя на здоровье, но очень мало рандомизированных контролируемых испытаний, нашего надежнейшего источника медицинских доказательств.
Наши заключительные рекомендации относительно алкоголя и сердца неизбежно возвращаются к старой поговорке: «Пей, но знай меру». Эта поговорка подтверждается данными большинства научных исследований.
Если вы выпиваете:
- пейте в меру;
- мужчины— не более двух порций алкоголя s день;
- женщины — не более одной порции алкоголя в день; если имеется семейный или личный анамнез рака груди, печени или рака прямой кишки, в случае беременности не следует пить вообще;
- избегайте передозировки алкоголя и переедания;
- сделайте свой выбор в пользу красного вина.
Если вы не хотите или не можете пить:
- поддерживайте здоровый образ жизни на других фронтах;
- пейте время от времени темный виноградный сок, так как он тоже может быть полезным для вашего сердца, как и красное вино.
-
Оцените материал