Терапия симвастатином нарушений липидного обмена – важный фактор вторичной профилактики атеросклероза
Лупанов В.П.
По данным эпидемиологических исследований, была установлена прямая связь между высокими уровнями холестерина и повышенным риском развития ИБС. В дальнейшем было показано и обратное – снижение повышенного уровня холестерина (ХС), в частности, холестерина липопротеидов низкой плотности (ЛПНП), уменьшает риск развития ИБС. Наиболее эффективно снижают уровень холестерина и уменьшают риск сердечно–сосудистых осложнений ингибиторы 3–гидрокси–3–метилглутарил–коэнзим А–редуктазы – статины. Препараты оказались эффективными как при первичной, так и при вторичной профилактике сердечно–сосудистых заболеваний. Их антиатеросклеротические эффекты, другие уникальные и многообразные свойства делают эту группу лекарств особенно ценной ввиду простоты их применения, доказанной безопасности и высокой эффективности.
Преимущества статинов перед другими гиполипидемическими препаратами выражаются: в более высоком проценте снижения риска кардиальной смертности и вероятности развития сердечно–сосудистых событий; в одновременном снижении общей смертности; в наиболее раннем наступлении указанных в предыдущих двух пунктах клинических эффектов; в наибольшем удобстве для больных осуществления мероприятий по профилактике (одно– или двукратный прием таблеток); в наибольшей безопасности и наилучшей переносимости лечения [1–3].
Если первичная профилактика преимущественно строится на изменении образа жизни и устранении факторов риска, то вторичная профилактика осуществляется в основном за счет комплексного, весьма продолжительного лечения; она также снижает смертность, но в меньшей степени, чем первичная, и обходится существенно дороже [4].
Длительные медикаментозные вмешательства, направленные на изменение течения ИБС, дороги и практически малодоступны основной массе больных. Тем не менее в последнее время статины все чаще назначаются больным с целью профилактики и лечения заболеваний, связанных с атеросклерозом .
Известно, что одним из главных факторов риска развития атеросклероза является гиперхолестеринемия, и, в частности, повышенный уровень ХС ЛПНП. Доказано, что прием гиполипидемических препаратов улучшает отдаленный прогноз жизни больного ИБС. Гиполипидемические средства должны входить в комбинированную терапию больных ИБС с гиперлипидемией, в том числе и у лиц, перенесших инфаркт миокарда.
К препаратам, преимущественно снижающим уровень ХС ЛПНП и общего холестерина, относятся статины и секвестранты желчных кислот. Эти средства используются в основном для коррекции гиперлипидемии (ГЛП) IIa типа, особенно при семейной гиперхолестеринемии, нередко в комбинации с препаратами других классов.
Статинам нет равных в снижении уровня холестерина ЛПНП. Под их влиянием происходит выраженное уменьшение холестеринемии, способное достичь современных целевых уровней: менее 2,5 ммоль/л при вторичной профилактике ИБС и менее 3,0 ммоль/л для целей первичной профилактики. К препаратам, снижающим преимущественно уровень липопротеидов очень низкой плотности (ЛПОНП) и триглицеридов, относятся никотиновая кислота, фибраты и компоненты рыбьего жира. Они применяются в лечении ГЛП IIb, III, IV типов. В связи с благоприятным влиянием на уровень липопротеидов высокой плотности (ЛПВП) их часто сочетают с препаратами, преимущественно снижающими уровень ЛПНП и общий ХС.
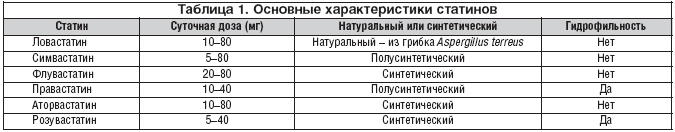
Симвастатин – гиполипидемическое средство, получаемое синтетическим путем из продукта ферментизации Aspergillus terreus. Симвастатин понижает содержание в плазме крови ЛПНП, ЛПОПН, триглицеридов и общего холестерина (в случаях гетерозиготной семейной и несемейной форм гиперхолестеринемии, при смешанной гиперлипидемии, когда повышение содержания холестерина является фактором риска). Препарат умеренно повышает содержание ЛПВП и уменьшает соотношение ЛПНП/ЛПВП и общий холестерин/ЛПВП.
До начала лечения симвастатином пациенту следует назначить стандартную гипохолестеринемическую диету, которая должна соблюдаться в течение всего периода лечения.
При лечении больных ИБС или с высоким риском развития ИБС эффективные дозы симвастатина – 20–40 мг/сут. реже 80 мг/сут. При приеме симвастатина в дозе 40 мг/сут. процент снижения уровня ЛПНП достигает 38%, при дозе 80 мг/сут. – 46% [5]. Рекомендуемая начальная доза симвастатина у таких больных – 20 мг в сутки. Изменение (подбор) дозы следует проводить с интервалами в 4 нед. при необходимости дозу можно увеличить до 40 мг/сут. Если содержание ЛПНП менее 75 мг/дл (1,94 ммоль/л), а содержание общего холестерина менее 140 мг/дл (3,6 ммоль/л), дозу препарата необходимо уменьшить. Начало проявления эффекта симвастатина – через 2 недели от начала приема, максимальный терапевтический эффект достигается через 4–6 недель. Препарат принимают внутрь 1 раз в сутки, вечером, запивая достаточным количеством воды. Время приема препарата не следует связывать с приемом пищи. Действие препарата сохраняется при продолжительном лечении. При прекращении терапии содержание холестерина постепенно возвращается к исходному уровню. В случае пропуска текущей дозы препарат необходимо принять как можно скорее. Если наступило время приема следующей дозы, дозу не следует удваивать.
При лечении статинами в целях диагностики развития возможных осложнений (миопатия) рекомендуется регулярно проводить измерение сывороточной креатинфосфокиназы (КФК). Перед началом терапии и далее необходимо регулярно исследовать функции печени, контролировать активность печеночных ферментов (каждые 6 недель в течение первых 3 мес. затем каждые 8 недель в течение оставшегося первого года и затем 1 раз в полгода). У части больных (0,12% на 1 млн. выписанных рецептов) лечение симвастатином может вызвать миопатию, приводящую в редких случаях к рабдомиолизу и почечной недостаточности (повышение уровня креатинина).
Для предупреждения осложнений при назначении статинов необходимо учитывать такие факторы риска, как избыточное потребление алкоголя, гепатит в анамнезе, повышение уровня печеночных ферментов неясной этиологии. О возможности возникновения миопатии при увеличении дозы препарата (болезненность в мышцах, вялость или мышечная слабость, недомогание, лихорадка) пациенты должны быть предупреждены. При лечении симвастатином может возрастать содержание сывороточной КФК. Критерием отмены препарата служит увеличение содержания КФК в сыворотке крови более чем в 10 раз относительно верхней границы нормы.
Показанием к приему статинов у больных ИБС является наличие гиперлипидемии при недостаточном эффекте диетотерапии. Таким образом, для вторичной профилактики необходимо последовательно всем пациентам высокого риска немедленно назначить статины – эффективные препараты, обладающие относительно небольшим количеством побочных эффектов. Данные многочисленных исследований показывают, что оптимальная польза и эффективность в предупреждении риска сердечно–сосудистых осложнений оказывается выше, если лечение статинами начинается уже в возрасте 40–45 лет. Предпосылкой успешной стратегии является не только немедленное и последовательное лечение пациентов групп высокого риска, но также и достаточно ранняя и целенаправленная терапия статинами лиц, у которых обнаружено соответствующее сочетание основных факторов риска.
Недавно в нашей стране проведено масштабное эпидемиологическое и фармакоэпидемиологическое клиническое исследование АТР (Angina Treatment Pattern), которое показало, что в большинстве случаев в Российской Федерации отсутствует адекватный контроль липидного обмена у лиц с факторами риска ИБС и у пациентов со стабильной стенокардией. Кроме того, отсутствует также адекватная терапия гиперлипидемии современными лекарственными препаратами [6].
Многоцентровые рандомизированные исследования 4S, HPS показали высокую эффективность статинов (в частности, симвастатина) в качестве средства вторичной профилактики атеросклероза и ИБС.
Скандинавское исследование 4S (Scandinavin Simvastatin Survival Study) [7] было первым длительным (5 лет) исследованием статинов, в которое было включено 4444 больных ИБС с исходным уровнем общего ХС 212–309 мг/дл (5,5–8,0 ммоль/л). Оценивался симвастатин в дозе 20–40 мг в сутки по влиянию на основные конечные точки (смерть от всех причин, коронарная смерть, несмертельный инфаркт миокарда). Уровень ХС ЛПНП снизился в среднем на 36%. В этом многоцентровом, рандомизированном двойном слепом, плацебо–контролируемом исследовании симвастатин уменьшал риск общей смертности на 30%, смертности от ИБС на 42%, частоту нефатальных подтвержденных инфарктов миокарда на 37%. Препарат также снижал на 37% риск необходимости проведения операций по восстановлению коронарного кровотока (аорто–коронарное шунтирование или чрескожная транслюминальная коронарная ангиопластика). У пациентов с сахарным диабетом риск возникновения основных коронарных осложнений снижался на 55%. Препарат также значительно (на 28%) снижал риск возникновения смертельных и несмертельных нарушений мозгового кровообращения (инсультов и преходящих нарушений мозгового кровообращения). Это исследование во многом развеяло сомнения о необходимости гиполипидемической терапии у больных ИБС с целью профилактики ее осложнений и смертельных исходов.
5–летнее многоцентровое, рандомизированное двойное слепое плацебо–контролируемое Кембриджское исследование симвастатина и витаминов–антиоксидантов (Heart Protection Study – HPS) проведено у 20536 пациентов с гиперлипидемией или без нее, находящихся в группе высокого риска развития ИБС в связи с наличием сахарного диабета, инсульта и других сосудистых заболеваний или у пациентов с подтвержденной ИБС. Перед началом терапии у 1/3 пациентов уровень ЛПНП был ниже 116 мг/дл (<3 ммоль/л). уровень ЛПНП составлял от 116 до 135 мг/дл (от 3 до 3,5 ммоль/л) и у 42% ¬– был выше 135 мг/дл (>3,5 ммоль/л). Применение симвастатина в дозе 40 мг в сутки в сравнении с плацебо снижало общую смертность на 13%; риск смерти, связанной с ИБС, на 18%; риск возникновения основных коронарных осложнений (нефатальный инфаркт миокарда или смерть, связанную с ИБС) на 27%; риск возникновения необходимости оперативных вмешательств по восстановлению коронарного кровотока (аорто–коронарное шунтирование и чрескожная транслюминальная ангиопластика) на 30%; риск возникновения необходимости восстановления периферического кровотока и других видов некоронарной реваскуляризации на 16%; риск развития инсульта на 25%. Частота госпитализаций по поводу сердечной недостаточности снизилась на 17%. Препарат снижал частоту всех проявлений ИБС на 24% вне зависимости от исходного уровня ХС ЛПНП, возраста, пола, наличия или отсутствия артериальной гипертонии или сахарного диабета. Смертность от всех других (несердечных) причин снизилась на 13% [8]. В то же время витамины–антиоксиданты (витамины Е, С, b–каротин) не оказывали никакого влияния на развитие новых эпизодов сердечно–сосудистых заболеваний и показатели смертности от них. Ежедневный прием 40 мг симвастатина в исследовании HPS в течение 5 лет не был связан с серьезными осложнениями со стороны мышечной системы (статистически незначимое увеличение частоты миопатии до 0,01% в год при р=0,2) или иными побочными реакциями.
Лечебное действие статинов заключается в торможении на ранней стадии скорости ключевого звена биосинтеза холестерина в печени и в уменьшении внутриклеточных его запасов. Помимо снижения уровня атерогенных липидов, статины стабилизируют атеросклеротические бляшки, уменьшают их наклонность к разрыву, улучшают эндотелиальную функцию, уменьшают наклонность коронарных артерий к спастическим реакциям, подавляют реакции воспаления, влияют на показатели, определяющие склонность к образованию тромбов (вязкость крови, агрегация тромбоцитов и эритроцитов, концентрация фибриногена) [9]. По данным исследований, проведенных в РФ, показано, что эти параметры недостаточно контролируются в повседневной врачебной практике.
По данным Шальновой С.А. и соавт. [10], статины в РФ в течение 3 лет принимают менее 6% больных (из числа тех, кому статины были назначены). Дозировка статинов в нашей стране явно недостаточна для достижения целевого уровня липидов крови. Как показывают эпидемиологические и иные исследования, подавляющая часть больных в РФ получает начальную дозу препарата. В этих условиях надеяться на отсроченный (3–5 лет) благоприятный эффект препаратов этой группы не приходится. Между тем в крупных международных исследованиях установлено, что только оптимальные дозы статинов дают достаточно хорошие результаты: для симвастатина это 40 мг в сутки, для флювастатина, аторвастатина, ловастатина – 80 мг в сутки.
Комбинированная терапия
Симвастатин эффективен как в виде монотерапии, так и в сочетании с секвестрантами желчных кислот, эзетимибом, никотиновой кислотой. В настоящее время лечение статинами позволяет достичь, вероятно, оптимального снижения уровня холестерина ЛПНП, в то же время имеется существенный резерв по повышению уровня холестерина ЛПВП, обеспечивающего обратный транспорт холестерина из атеросклеротической бляшки; это может способствовать еще большему снижению частоты сердечно–сосудистых осложнений [11]. Преимущества комбинированной терапии заключаются в том, что она избавляет от необходимости назначать максимальные дозы статинов, что, в свою очередь, позволяет снизить частоту побочных эффектов.
В исследовании ARBITER 2 (the Arterial Biology for the Investigation of the Treatment Effects of Reducing Cholesterol) к терапии симвастатином (20 мг/сут.) добавляли пролонгированную форму никотиновой кислоты (1,0 г/сут.), что повышало уровень ХС ЛПВП на 21% по сравнению с группой плацебо. Комбинированная терапия замедляла прогрессирование атеросклероза в сонных артериях у больных ИБС, имеющих сниженный уровень ХС ЛПВП [12].
Сравнительно недавно (в 1998 г.) был разработан препарат эзетимиб, который ингибирует абсорбцию пищевого и билиарного холестерина через ворсинчатый эпителий тонкого кишечника. Эзетимиб – селективный ингибитор всасывания холестерина в тонком кишечнике, не влияющий на абсорбцию жирорастворимых витаминов, триглицеридов и желчных кислот. При использовании эзетимиба в качестве монотерапии уровень холестерина ЛПНП в плазме снижается не более чем на 10–18% [13]. Однако при комбинации эзетимиба со статинами гипохолестеринемический эффект существенно возрастает. Концепция двойного ингибирования холестерина и использование препарата эзетимиба становится популярной среди врачей многих стран.
В двойном слепом рандомизированном исследовании у 1229 больных сахарным диабетом и гиперхолестеринемией Goldberg R. и соавт. [14] показали, что назначение эзетимиба (10 мг) в комбинации с симвастатином (40 мг) оказало лучшее влияние на липидный профиль и уровень С–реактивного белка (маркера воспаления), чем монотерапия аторвастатином (40 мг).
Недавно появился фиксированный комбинированный препарат, в состав которого входят симвастатин 10–40 мг и эзетимиб 10 мг. Зарегистрирована такая лекарственная форма и в России. Полагают, что его применение повысит эффективность и безопасность лечения дислипидемии в клинической практике.
У статинов в последние годы обнаружено множество новых терапевтических плейотропных (т.е. дополнительных) свойств, не связанных с их гиполипидемическим действием: антиишемическое, антитромбоцитарное, противовоспалительное и некоторые другие (улучшение функции сосудистого эндотелия, торможение пролиферации гладкомышечных клеток сосудистой стенки, улучшение фибринолиза), что в сумме обусловливает высокую эффективность этих препаратов в лечении ИБС.
Поскольку плейотропные эффекты проявляют свою эффективность в ближайшие дни и недели от начала болезни, они играют важную роль в стабилизации так называемых нестабильных атероматозных бляшек. При этом статины:
– уменьшают объем большого липидного ядра, состоящего из полужидких эфиров холестерина за счет их резорбции;
– подавляют воспалительный процесс, обязательно сопутствующий нестабильной атероме за счет снижения выделения активированными макрофагами цитокинов, медиаторов воспаления (тканевой фактор некроза), интерлейкина–I? и интерлейкина–6;
– предохраняют фиброзную оболочку бляшки от разрушения металлопротеазами, продуцируемыми активированными макрофагами;
– подавляют наклонность к тромбообразованию на локальном и системном уровнях;
– увеличивают сосудорасширяющий резерв артерий.
Тем самым статины способствуют стабилизации нестабильной атеромы в течение ближайших 6–14 недель, предотвращая драматические события (острый инфаркт миокарда, нестабильная стенокардия, инсульт) и трагические клинические исходы (внезапная смерть) [15–17].
Статины, в том числе симвастатин, обладают антиишемическим влиянием на миокард. Этот эффект напрямую связан с восстановлением нормальной функции эндотелия артерий. Выражается он в уменьшении приступов стенокардии и признаков ишемии миокарда при физической нагрузке. Установлено антиишемическое действие симвастатина при его применении у больных КБС.
De Devitiis и соавт. [18] изучали влияние кратковременного лечения симвастатином (12 недель) на транзиторную ишемию миокарда у 22 больных с высоким содержанием ЛПНП (160–220 мг/дл). С помощью рандомизации были сформированы две группы больных ИБС, одна из которых получала симвастатин (по 10 мг 2 раза в сутки), другая – плацебо. Главным методом оценки ишемии была нагрузочная проба на тредмиле. Критериями прекращения пробы были: развитие приступа стенокардии и ишемическая депрессия сегмента ST на 3 мм и более. С помощью плетизмографии изучалось также кровоснабжение предплечья. У больных основной группы произошло значительное снижение общего холестерина (с 267±22 до 210±19 мг/дл; p<0,0001), ЛПНП (с 181±20 до 127±26 мг/дл, р<0,0001); у них же существенно снизилась величина депрессии сегмента ST (в среднем на 0,53 мм, р<0,0001) и увеличилось время до наступления ишемии при нагрузочной пробе (на 102 сек. р<0,006). Кроме того, было выявлено значительное снижение периферического сопротивления в артериях предплечья. У больных контрольной группы изучаемые параметры не претерпели изменений. Таким образом, было показано, что даже такой короткий период липидкорригирующей терапии, как 12 недель, может улучшить транзиторную ишемию миокарда при условии реальной нормализации уровня липидов крови. Следует отметить также влияние терапии симвастатином на общую гемодинамику – снижение периферического сопротивления в сосудах предплечья. Это говорит о системном воздействии нормализации липидов крови на кровообращение. Вместе с нормализацией уровня липидов у основной группы пациентов по данным Холтеровского ЭКГ–мониторирования было отмечено уменьшение числа эпизодов ишемии миокарда (до лечения они наблюдались у 13 из 29 больных, после лечения только у 3 больных). В контрольной группе после 3 месяцев лечения ишемия миокарда наблюдалась у 18 из 20 больных. Общее время ишемии миокарда в контрольной группе составило 52 мин. оно не изменилось к концу наблюдения. В основной группе общее время ишемии сократилось с 45 мин. практически до нуля.
В исследовании Соболевой Г.Н. и соавт. [19] симвастатин в дозе 20 мг/сут. назначался 19 больным с коронарным синдромом Х. Препарат достоверно снижал уровень общего ХС (с 5,6 до 4,3 ммоль/л) и ХС ЛПНП (с 3,4 до 2,3 ммоль/л), т.е. лечение приводило к достижению целевого уровня ХС ЛПНП. Симвастатин снижал также индекс атерогенности липидов и достоверно увеличивал толерантность к физическим нагрузкам (продолжительность ВЭМ–пробы до появления ишемии миокарда увеличилась с 8,3 до 9,7 мин).
Благоприятное влияние симвастатина на функцию эндотелия продемонстрировано и в других работах [20, 21]. Применение препарата проводило к значительному улучшению функционального состояния эндотелия сосудов. Причем лучший эффект в плане улучшения функционального состояния эндотелия сосудов наблюдался у пациентов с исходной более выраженной дисфункцией эндотелия.
В последние годы опубликованы результаты нескольких исследований, в которых изучалась польза присоединения к терапии статинами эзетимиба у больных с дислипидемией.
Goldberg A. и соавт. [22] сравнивали результаты монотерапии плацебо, эзетимибом 10 мг/сут. или симвастатином в дозах 10, 20, 40 и 80 мг/сут. и комбинированной терапии эзетимибом 10 мг/сут. и симвастатином в различных дозах у 887 больных гиперхолестеринемией (уровень холестерина ЛПНП равнялся 145–250 мг/дл). Лечение продолжали в течение 12 недель. Комбинация статина с эзетимибом по гиполипидемической активности достоверно превосходила монотерапию симвастатином (р<0,001). В этих двух группах больных в целом уровень холестерина ЛПНП снизился на 53,2 и 38,5% соответственно. Степень снижения концентрации холестерина ЛПНП при применении комбинации эзетимиба 10 мг и симвастатина 10 мг была сопоставима с таковой при монотерапии симвастатином в дозе 80 мг/сут. Снижения уровня холестерина ЛПНП до целевого значения (<100 мг/дл) удалось добиться у 82 и 43% больных, получавших комбинацию эзетимиба и симвастатина и монотерапию статином соответственно. Динамика уровня холестерина ЛПВП достоверно не отличалась между группами.
Brown B.G. и соавт. [23] провели двойное слепое испытание HATS – исследование лечения ЛПВП–атеросклероза – продолжительностью 3 года у 160 больных ИБС с низким уровнем ХС ЛПВП (<35 мг/дл или 0,9 ммоль/л для мужчин и <40 мг/дл или 1,0 ммоль/л для женщин) с нормальным уровнем ХС ЛПНП. Изучаемые вмешательства: 1) группа – симвастатин (10–20 мг) + ниацин 2,0 г (никотиновая кислота замедленного высвобождения); 2) антиоксиданты (витамины Е и С, b–каротин и селен); 3) симвастатин + ниацин + антиоксиданты; 4) плацебо. Первичными конечными точками являлись: изменения коронарных стенозов, возникновение первого сердечно–сосудистого события. В первой группе отмечено снижение общего ХС с 201 до 139 мг/дл, холестерина ЛПНП со 132 до 75 мг/мг (на 42%) и повышение ХС ЛПВП с 31 до 40 мг/дл (на 26%). Коронарные смерти, инфаркты миокарда, подтвержденные инсульты, реваскуляризация из–за нарастания ишемии в первой группе уменьшились на 89% по сравнению с группой плацебо. В группе плацебо и антиоксидантных витаминов происходило прогрессирование стенозирования по данным количественной ангиографии (оценивали средний процент стеноза в 9 проксимальных коронарных сегментах) на 3,9 и 1,8% соответственно. В группе больных, получавших комбинацию никотиновой кислоты и симвастатина, зарегистрирован признак регрессии атеросклероза – среднее уменьшение стеноза на 0,4% (р<0,001 по сравнению с группой плацебо). Добавление антиоксидантов снижало положительный эффект комбинации симвастатин + никотиновая кислота. Таким образом, была показана эффективность сочетанного воздействия на ХС ЛПНП и ХС ЛПВП у больных ИБС со сниженным холестерином ЛПВП [24].
Следует соблюдать осторожность при назначении симвастатина с другими гиполипидемическими средствами, которые могут вызывать миопатию при монотерапии, такими как гемфиброзил и другие фибраты (кроме фенофибрата), а также с ниацином (никотиновая кислота) в дозе более 1 г в сутки.
В настоящее время на фармацевтическом рынке в РФ появились статины–генерики, которые имеют гораздо более низкую стоимость в сравнении с оригинальными препаратами, что открывает возможность их применения у многих больных, которым недоступны оригинальные препараты. Генерики являются препаратами, обладающими доказанной терапевтической взаимозаменяемостью с оригинальным лекарством, поэтому делать выбор в пользу генерика необходимо лишь при наличии строгих доказательств его клинической (а не только фармакологической) эквивалентности [25,26]. Анализ результатов исследований с генериками симвастатина показал, что в целом полученные данные воспроизводят известные закономерности, характерные для оригинального препарата симвастатина: коррекция уровня липидов находится приблизительно в сходных пределах, удвоение дозы ведет к 5–6%–му снижению общего холестерина и холестерина ЛПНП, в меньшей степени снижаются триглицериды, а уровень ХС ЛПВП повышается умеренно [27–29].
Одним из генериков симвастатина является Акталипид. Препарат – ингибитор 3–гидрокси–3–метил–глутарил–коэнзим–А–редуктазы (ГМГ–КоА), основного фермента, регулирующего синтез холестерина на стадии превращения ГМГ–КоА в мевалоновую кислоту. Акталипид зарегистрирован и разрешен к клиническому применению в России.
В исследование Марцевича С.Ю. и соавт. [30] были включены 22 пациента (16 мужчин и 6 женщин) в возрасте от 36 до 75 лет с гиперхолестеринемией (уровень ХС ЛПНП – 130 мг/дл) и другими метаболическими факторами риска ишемической болезни сердца. В течение 8 недель проводили лечение симвастатином в дозе 10–20 мг/сут. Через 4 недели уровень общего ХС снизился на 21,4%, через 8 недель – на 22,7% от исходного значения, уровень ХС ЛПНП – на 24,1 и 27,3% соответственно. Уровень триглицеридов достоверно снизился у 7 больных с повышенным его значением (на 32,1%, р=0,007). Содержание холестерина ЛПВП увеличилось у больных, получавших симвастатин в дозе 20 мг/сут. Целевые уровни липидов через 8 недель были достигнуты у 8 (42%) из 19 больных, завершивших исследование. Переносимость препарата была хорошей.
Генерик или оригинальный препарат должны быть терапевтически эквивалентны (т.е. они должны быть фармакологически эквивалентны), и можно ожидать, что они будут иметь одинаковой клинический эффект и одинаковый профиль безопасности при использовании пациентами. Возможные отклонения в действии генериков могут проявляться не только с точки зрения выраженности их гиполипидемического действия, но и в их способности обеспечивать плейотропные эффекты. Такие отклонения могут быть обусловлены особенностями пространственной структуры молекулы статина, различной степенью очистки основного действующего вещества, составом наполнителей [31]. Оригинальные и воспроизводимые статины не могут сравниваться друг с другом только по степени воздействия на липиды крови. Необходимы доказательства их влияния на жесткие конечные точки. Отсутствие таких доказательств является «ахиллесовой пятой» воспроизведенных препаратов, что нельзя не учитывать при многолетнем их применении [26].
Достижение главных целей
вторичной профилактики
С 3–го года постоянного лечения статинами и далее проявляются развернутые клинические эффекты: снижение общей смертности, смертности от сердечно–сосудистых заболеваний, уменьшение обострений болезни, снижение потребности в госпитализациях и в оперативных вмешательствах. С этого срока отмечается заметное улучшение течения заболевания [32].
Проспективный мета–анализ данных от 90056 участников 14 рандомизированных испытаний статинов показал, что терапия статинами может безопасно уменьшить частоту возникновения основных коронарных событий, процедур реваскуляризации и инсультов приблизительно на одну пятую на 1 ммоль/л снижения холестерина ЛПНП (в основном независимо от исходного профиля липидов и других исходных характеристик). Абсолютная польза связана преимущественно с индивидуальным абсолютным риском таких событий и достигнутым абсолютным снижением холестерина ЛПНП. Поэтому необходимо длительное лечение статином с выраженным снижением холестерина ЛПНП (до целевого уровня) у всех пациентов с высоким риском основного сосудистого события любого типа [33].
Неудачи терапии могут быть связаны со снижением приверженности (комплаентности) больных к липидоснижающей терапии, с прекращением приема или заменой назначенного врачом препарата для длительной терапии.
Симвастатин на сегодня остается одним из лидеров среди статинов по таким показателям, как эффективность по клиническим конечным точкам, профилю переносимости долговременного лечения и безопасности. Выбор дозы препарата должен основываться на данных клинических исследований с учетом эффективности и безопасности при длительном применении, а также возможностей достижения целевого уровня холестерина ЛПНП [34,35].
Плейотропные эффекты статинов, включающие противовоспалительный, антитромботический и нормализующий функцию эндотелия, дают основание для формирования принципиально новых стандартов ведения больных и после перенесенных эндоваскулярных вмешательств [36,37].
При назначении статинов больной должен получить исчерпывающую информацию об оригинальных и воспроизводимых (генериках) лекарствах, знать их плюсы и минусы, безопасность и возможность побочных эффектов. Генерики по своей эффективности и безопасности могут не уступать оригинальным препаратом, стоят дешевле, однако для полной безопасности их применения и оценки частоты побочных эффектов необходимо проведение длительных проспективных исследований. В настоящее время в РФ имеются статины–генерики, обладающие доказанной терапевтической взаимозаменяемостью с оригинальным лекарственным средством, но с более низкой стоимостью [38]. К ним относится Акталипид (симвастатин), показавший хорошую эффективность и безопасность. Акталипид – доступный симвастатин, который может с успехом применяться для длительной терапии в амбулаторных условиях.
Литература
1. Аронов Д.М. Каскад терапевтических эффектов статинов. Кардиология 2004; № 10: 85–93.
2. Бубнова М. Как правильно лечить атерогенные гиперлипидемии, чтобы улучшить профилактику атеросклероза. Врач 2006; № 10: 1–6.
3. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации. Кардиоваскулярная терапия и профилактика 2004; № 2 (приложение), 36 с.
4. Аронов Д.М. Лупанов В.П. Вторичная профилактика хронической ишемической болезни сердца. Лечащий врач 2004; № 7: 66–70.
5. Jones P.H. Comparing HMG–CoA reductase inhibitors. Clin Cardiol 2003; 26 ( Supp1): 115–120.
6. Оганов Р.Г. Лепахин В.К. Фитилев С.Б. и др. Особенности диагностики и терапии стабильной стенокардии в Российской Федерации (международное исследование ATP–Angina Treatment Pattern). Кардиология 2003; № 5: 9–15.
7. Randomised trial of cholesterol lowering in 4,444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S): Scandinavian Simvastatin Survival study Group. Lancet 1994; 344: 1383–1389.
8. Heart Protection Study Collaborative Group. MRC–BHF Heart Protection Study of cholesterol lowering with simvastatin in 20 536 high–risk individuals: a randomised placebo–controlled trial. Lancet 2002; 360: 7–22.
9. Аронов Д.М. Вопросы безопасности и переносимости статинов в постцеривастати– новую эру. Consilium medicum 2004, т.6 ; №12: 893–898.
10. Шальнова С.А. Деев А.Д. Оганов Р.Г. Факторы, влияющие на смертность от сердечно–сосудистых заболеваний. Кардиоваскулярная терапия и профилактика 2005; 4 (1): 4–9.
11. Кухарчук В.В. Итоги XIV Международного конгресса по атеросклерозу. Кардиологический вестник 2006; том 1, № 2: 68–71.
12. Taylor A.J. Sullenberger L.E. Lee H.J. et al. Arterial Biology for the Investigation of the Treatment Effects of Reducing Cholesterol Arterial (ARBITER) 2. Circulation 2004; 110: 3512–3517.
13. Сусеков Ф.В. Двойное ингибирование холестерина: новые перспективы в лечении больных атеросклерозом. Атмосфера 2006; №1: 24–27.
14. Goldberg R.B. Guyton J.R. Mazzone T. et al. Ezetimibe/symvastatin vs atorvastatin in patients with type 2 diabetes mellitus and hypercholecterolemia: the VYTAL study. Mayo Clin Proc 2006; 81(12): 1579–1588.
15. Ridker P.M. Should statin therapy be considered for patients with elevated C–reactive protein? The need for a definitive clinical trial. Eur Heart J 2001; 22: 2135–2137.
16. Кухарчук В.В. Бубнова М.Г. Кательницкая Л.И. и др. Эффективность и безопасность симвастатина у пациентов с гиперхолестеринемией (результаты многоцентрового клинического исследования). Кардиология 2003; 5: 42–47.
17. Задионченко В.С. Шехян Г.Г. Ялымов А.А. Место статинов в терапии больных ишемической болезнью сердца. Русский мед журнал 2004; том 12, № 9: 513–518.
18. De Devitiis M. Pubba P. Di Sommas S. et al. Effects of short term reduction in serum cholesterol with simvastatin in patients with stable angina pectoris and mild to moderate hypercholesterolemia. Am J Cardiol 1996; 78: 763–768.
19. Соболева Г.Н. Ерпылова Е.А. Рябыкина Г.В. и др. Слияние симвастатина на показатели липидного обмена и толерантность к физической нагрузке у больных кардиальным синдромом Х. Атмосфера. Кардиология 2005; № 3: 44–46.
20. Карпов Р.С. Кошельская О.А. Суслова Т.Е. и др. Влияние 6–месячной терапии симвастатином на липидтранспортную функцию крови и состояние эндотелия у пациентов с сахарным диабетом и артериальной гипертензией. Кардиология 2006; № 1: 27–31.
21. Беркович О.А. Беляева О.Д. Баженова Е.А. и др. Влияние статинов на функциональное состояние эндотелия сосудов у больных ишемической болезнью сердца. Рус мед. журнал 2002, т 10, №19: 874–877.
22. Goldberg A. Sapre A. Liu J. et al. Efficacy and safety of ezetimibe coadministered with simvastatin in patients with primary hypercholesterolemia. A randomized, double–blind, placebo–controlied trial. Mayo Clin Proc 2004; 79: 620–629.
23. Brown B.G. Zhao X.Q. Chait A. et al. Simvastatin and niacin, antioxidant vitamins, or the combination for the prevention of coronary disease. The HDL–Atherosclerosis Treatment Study (HATS). N Engl J Med 2001; 345: 1583–1592.
24. Грацианский Н.А. Что после статинов? Вмешательства, направленные на холестерин липопротеинов высокой плотности. ХIII Российский национальный конгресс ‘’Человек и лекарство’’. Актуальные вопросы кардиологии, неврологии и психиатрии. Лекции для практикующих врачей. Москва, 2007: 58–83.
25. Цветкова О.А. Эффективность и безопасность симвастатина и его дженериков. Русский мед журнал 2007; № 4: 282– 284.
26. Дроздецкий С.И. Оригинальные препараты и дженерики в кардиологии с позиций клинической практики. Клиническая фармакология и терапия 2005; 14(3): 48–50.
27. Аронов Д.М. Симвастатин. Новые данные и перспективы. – М. ‘’Триада–Х’’, 2002.– 80 с.
28. Аронов Д.М, Бубнова М.Г, Никитин Ю.П. и др. Эффективность и безопасность применения симло (симвастатина) у больных коронарной болезнью сердца с гиперхолестеринемией (результаты многоцентрового клинического исследования). Русский мед журнал 2003; № 11: 1088–1092.
29. Долхонова Т.В. Альперович Т.М. Фомина С.Н. Опыт применения Симвастола в отделении липидологии клиники ГУ НИИ экспериментальной медицины Санкт–Петербурга. Атмосфера. Кардиология 2005; № 4: 8–9.
30. Марцевич С.Ю, Перова Н.В. Кутишенко Н.П. и др. Открытое клиническое исследование эффективности и безопасности нового дженерика симвастатина – Симвастола. Клин. фармакол. тер. 2005; 14 (3): 33–36.
31. Перова Н.В. Генерики симвастатина, используемые для лечения атерогенных дислипопротеидемий в России. АтмосферА. Кардиология, 2004; №1: 2–8.
32. Карпов Ю.А. Статины в профилактике и лечении связанных с атеросклерозом заболеваний; эффективность и безопасность. Рациональная Фармакотерапия в Кардиологии 2005; № 2: 48–53.
33. Efficacy and safety of cholesterol–lowering treatment: prospective meta–analysis of data from 90056 participants in 14 randomised trials of statins. Cholesterol Treatment Trialists (CTT) Collaborators. Lancet 2005; 366:1267–1278.
34. Агеев Ф.Т. Нуралиев Э.Ю. Чернина Г.В. и др. Контролируемое применение симвастатина ‘’обычная’’ терапия гиперлипидемии у больных с ишемической болезнью сердца в амбулаторных условиях: сравнительное исследование двух стратегий (СИГНАЛ–КОНТРОЛЬ). Кардиология 2006; № 6:10–15.
35. Blumenthal R.S. Kapur N.K. Can a potent statin actually regress coronary atherosclerosis? JAMA 2006; 295, No.13:1583–1584.
36. Werda J.P. Tremoli E. Massironi P. et al. Statins in coronary bypass surgery: rationale and clinical use. Ann Thorac Surg 2003; 76: 2132–2140.
37. Карпов Ю.А. Буза. В.В. Статины у больных после коронарного шунтирования: необходимость раннего применения. Кардиология 2005; № 1: 94–97.
38. Лупанов В.П. Терапия симвастатином нарушений липидного обмена – важный фактор вторичной профилактики атеросклероза. Consilium med 2007; том 9, № 11: 11–15.
Вторичная профилактика атеросклероза
Опубликовано в рубрике Без рубрики | 11 Май 2015, 22:56
Профилактика атеросклероза. Первичная и вторичная профилактика атеросклероза.
Профилактика атеросклероза требует, по возможности, полного устранения управляемых ФР или максимального уменьшения их количества Во время лечения атеросклероз необходимо перевести из фазы прогрессирования в фазу стабилизации, а затем и обратного развития Важна и периодичность определения показателей липидного обмена у каждого человека, даже при отсутствии клинических проявлений атеросклероза Первичная профилактика обычно проводится у здоровых лиц и направлена на устранение управляемых ФР и изменение привычного образа жизни (изменение диеты, коррекция гиперлипидемии, тучности, АГ, СД, отказ от курения, увеличение динамических ФН, психорелаксация).
Первичная профилактика атеросклероза высокозатратная и решает проблему в масштабах страны (например, в Республике Беларусь изменение привычного доминирования в пище сала и картошки), проводится у здоровых людей без наличия диагностированного атеросклероза для предупреждения его быстрого возникновения. Периодически (1—2 раза в год) определяют уровни охс и хслпнп. Первичная профилактика атеросклероза проводится согласно Фрамингхамскому алгоритму и целевым уровням липидов.
Вторичная профилактика атеросклероза проводится у конкретных больных при наличии атеросклероза и нацелена на уменьшение его клинических проявлений и осложнений (например, лечение ибс, АГ), предупреждение его обострений, торможение патологического процесса в разных артериях и обратное его развитие. Больные с клиническими проявлениями атеросклероза относятся к группе очень высокого риска развития осложнений. Любое проявление атеросклеротического поражения сосудов является показанием к началу вторичной профилактики. Она часто осуществляется на фоне проводимого лечения.
Показаны изменение стиля жизни, ежегодный контроль всего липидного спектра крови для выявления первичных или вторичных дислипидемий (вследствие дефектов питания, наличия сопутствующей патологии или длительного приема прогестинов, гкс, (3-АБ и мочегонных). Аспекты вторичной профилактики:
• контроль АД (целевое — менее 140/90 мм рт. ст.) и терапевтическая коррекция образа жизни (ткож) — отказ от курения, диета, динамическая ФН, коррекция массы тела до оптимального уровня для данного возраста и роста;
• достижение целевого уровня липидов крови (охс, хслпнп, хслпвп) с помощью статинов. Так, больным ибс или с другими проявления атеросклероза (высокий риск) необходимо уменьшение уровня хслпнп менее или равного 2,6 ммоль/л;
• длительное назначение антиагрегантов (аспирин по 75 мг/сут, клопидогрель по 75 мг/сут), (3-АБ и иапф, блокирующих ренин-ангиотензин-альдосте роновую систему (раас). Активность последней благоприятствует развитию атеросклероза (посредством стимуляции воспалительного ответа артерий гладких мышц и окисления хслпнп).
Большая часть больных с ибс имеет шанс долго жить, если главное внимание будет сосредоточено на лечении атеросклероза независимо от места его максимальной выраженности. Так, крупные клинические исследования показали, что снижение уровней охс и хслпнп приводило к достоверному снижению риска ибс и общей летальности. В сша за последние 30 лет уменьшение среднего уровня охс у здорового населения на 0,4 ммоль/л (до 5,3 ммоль/л) привело к снижению летальности от сердечно-сосудистой патологии на 50%.
Причем эта летальность отодвинута на возрастные группы старше 80 лет. Элементарная коррекция двух важных ФР — гиперхолестеринемии и курения — снизила число ИМ на 50% (Oslo Study), а прием статинов достоверно уменьшал риск коронарной смерти и нефатального ИМ на 30% (West-Scotland Study).
— Вернуться в оглавление раздела « Кардиология.»
Оглавление темы «Лечение атеросклероза. Препараты для лечения атеросклероза.»:
1. Диагностика атеросклероза. Лечение атеросклероза.
2. Принципы лечения атеросклероза. Немедикаментозное лечение атеросклероза.
3. Лекарственная терапия атеросклероза. Коррекция обмена липидов.
4. Группы риска атеросклероза. Статины при атеросклерозе.
5. Показания к назначению статинов. Дозировка статинов. Побочные эффекты статинов.
6. Фибраты при атеросклерозе. Показания к назначению фибратов. Побочные эффекты фибратов.
7. Никотиновая кислота. Показания к назначению никотинки. Противопоказания к никотиновой кислоте.
Профилактика и причины атеросклероза сосудов
Возраст и нарушения в липидном (жировом) обмене – вот два основных фактора, оказывающих негативное влияние на состояние сосудов. С годами сосуды изнашиваются, а неправильное питание в сочетании с вредными привычками добавляют проблем: на стенках образуются холестериновые бляшки, закупоривающие просвет и затрудняющие кровообращение в сердце, головном мозге и внутренних органах.
Лечить атеросклероз очень сложно и дорого, поэтому стоит как можно раньше заняться предотвращением этой сосудистой патологии. Ранняя профилактика атеросклероза – лучший способ сохранить здоровье, ясный ум и работоспособность на долгие годы.
Поговорим о причинах
Конечно, причины атеросклероза – тема отдельного и обстоятельного разговора, поскольку они многообразны и часто связаны между собой, требуют объяснения механизма и путей взаимодействия. Мы лишь кратко опишем их для того, чтобы читатель мог четко представить себе, в каком направлении нужно двигаться, чтобы не допустить развития тяжелого и очень опасного заболевания – атеросклероза.
Их можно разделить на две условные категории:
- Сугубо медицинские (первичные);
- Связанные с образом жизни и вредными привычками (вторичные).
Первичные причины и факторы
Развившиеся в течение жизни заболевания становятся пусковым механизмом для появления первых нарушений в жировом и солевом обмене, которые с возрастом усугубляются.
Сюда относятся:
- Гипертензия любого происхождения;
- Сахарный диабет обоих типов;
- Гипотиреоз (снижение функции щитовидной железы);
- Подагра;
- Уремия, наступающая на поздних стадиях некоторых заболеваний почек.
Встречаются и врожденные формы метаболических нарушений, но они сравнительно редки.
Обязательный и систематический контроль вышеперечисленных заболеваний, улучшение их течения с помощью схем терапии и специальной диеты – эффективная профилактика атеросклероза, позволяющая во многих случаях существенно отсрочить образование холестериновых бляшек на стенках сосудов головного мозга, сердца, нижних конечностей и внутренних органов.
Вторичные причины и факторы
Вторичные факторы всегда связаны с образом жизни и системой питания человека, а потому гораздо более управляемы: даже частичное их устранение значительно снижает риск развития атеросклероза в будущем.
Среди них специалисты называют:
- Дефицит или излишне высокий уровень в крови отдельных видов витаминов – фолиевой кислоты, витаминов D, В6, В12;
- Регулярный прием оральных контрацептивов – особенно при самовольном их назначении и неправильном расчете дозы;
- Курение;
- Пристрастие к «плохим» жирам, в избытке содержащимся в фастфуде, покупных соусах и полуфабрикатах;
- Малоподвижность;
- Лишний вес;
- Хронический стресс, влекущий за собой нервное и физическое истощение;
- Пожилой возраст.
Имеет значение и половая принадлежность: мужчины рискуют заболеть атеросклерозом сосудов головного мозга, сердца и нижних конечностей чаще, чем женщины. Это связано не столько с полом, сколько с большей расположенностью мужчин к вредным привычкам, а также с высокой интенсивностью физических и нервных нагрузок, которые мужчины традиционно несут на работе и в быту.
Когда атеросклероза еще нет
Лучшие результаты всегда дают меры первичной профилактики атеросклероза, когда сосуды еще достаточно эластичны, — то есть, в пору молодости и полного здоровья. Обязательными они являются и при уже имеющемся заболевании.
На первое место здесь выходят правильное питание, контроль веса, достаточные физические нагрузки, двигательная активность (занятия танцами, спортом, туризмом, привычка ходить пешком).
Эти меры позволяют нормализовать кровообращение в сосудах сердца и головного мозга, предотвратить застой крови в нижних конечностях, накопление вредных и тяжелых жиров в ней.
Что такое правильное питание? Оно далеко не всегда означает дороговизну продуктов: даже люди с очень ограниченными финансовыми возможностями могут обеспечить себе вполне разнообразный и, главное, полезный рацион.
В меню человека, заботящегося о состоянии своих сосудов, обязательно должны быть:
- Овощи и фрукты по сезону, блюда из них;
- Нежирные сорта мяса (постная говядина, курятина без кожицы);
- Любая рыба;
- Достаточное количество безалкогольного питья – соков, морсов, компотов, кваса;
- Каши из цельных круп;
- Растительные масла для приготовления первых и вторых блюд, заправки салатов.
С осторожностью придется относиться к продуктам, в которых традиционно содержится много жира:
- Сливочному маслу;
- Молоку и молочным продуктам (сметане, творогу, сырам);
- Яйцам и блюдам из них.
Совершенно исключать их нельзя, поскольку определенное количество животных жиров организму все-таки необходимо, однако потребление их должно быть строго нормированным.
Чтобы сохранить сосуды головного мозга, сердца, внутренних органов и нижних конечностей эластичными и чистыми, придется отправить в черный список полуфабрикаты, «быструю» еду, копчености, жирные соусы, мясные и рыбные деликатесы: в них много скрытого жира, который, накапливаясь, со временем даст о себе знать отложениями холестерина на стенках сосудов.
Привычки
Курить лучше и не начинать: избавиться от болезненного пристрастия к табаку с годами все сложнее. Если же такой грех за вами все-таки есть, постарайтесь бросить эту привычку как можно скорее: даже спустя многие годы, проведенные в дружбе с сигаретами, сосуды восстанавливаются достаточно быстро, а их функциональное состояние существенно улучшается у всех, кто расстался с табаком навсегда.
Лень
Сварить пачку готовых пельменей или купить порцию шаурмы на ланч – что может быть проще? Однако фастфуд и полуфабрикаты – верный путь к развитию атеросклероза сосудов, поскольку такая пища содержит зашкаливающее количество тяжелых жиров и соли.
Не ленитесь готовить самостоятельно, используйте для этого только натуральные продукты, масла и соусы. Избегайте многоступенчатой их обработки, обжаривания в панировке и кляре. Блюда, приготовленные из отварных овощей, мяса, птицы и рыбы, должны стать основой вашего питания.
Супы и борщи лучше готовить на овощном бульоне или воде. Если вы все-таки предпочитаете мясные первые блюда, старайтесь долго бульон не варить и удалять весь видимый жир с мяса и костей.
Движение – жизнь
Как бы правильно вы ни питались, отсутствие двигательной активности, сидячая работа и нелюбовь к пешим прогулкам неизбежно приведут к набору лишних килограммов.
Если такая проблема уже есть, немедленно займитесь ее решением: полнота – это не только некрасиво, это еще и большая нагрузка на сосуды. Полные люди чаще страдают заболеваниями сердца, у них быстрее изнашиваются сосуды нижних конечностей, развивается гипертоническая болезнь, могущая вызывать сосудистые катастрофы в головном мозге.
Что такое вторичная профилактика
Комплекс сугубо медицинских мер, направленных на торможение атеросклеротических процессов в сосудах мозга, сердца и нижних конечностей при уже имеющемся заболевании, носит название вторичной профилактики, целью которой являются:
- Снижение показателей А/Д хотя бы до 140/80 мм. рт. ст.;
- Постоянный прием антиагрегантов – клопидогреля и аспирина;
- Назначение статинов для достижения нормального уровня липидов в крови (эта цифра равна примерно 2,6 ммоль/л, для некоторых больных допустим показатель в 4-4,5 ммоль/л).
Больным с ишемией сердца регулярные физические нагрузки могут быть рекомендованы только в очень умеренных объемах, однако и они оказывают положительное воздействие на тонус сосудов и кровообращение в целом, поэтому пренебрегать лечебной физкультурой и другими видами занятий нельзя.
Что говорит народная медицина
Средства народной медицины – отличное подспорье в борьбе с атеросклерозом сосудов головного мозга, нижних конечностей, заболеваниями сердца. Они абсолютно натуральны, доступны и стоят недорого, а эффект от их применения не менее значителен, чем от использования медицинских препаратов.
Самое главное условие достижения весомых результатов в профилактике нарушений липидного обмена с помощью народных средств – длительность и регулярность.
Для этой цели обычно используются отвары и настои трав, некоторых видов овощей, семян, а также мед. Приготовление некоторых видов настоек требует включения в их состав хорошей водки или чистого медицинского спирта.
Предлагаем некоторые рецепты народной медицины, проверенные за много лет и имеющие доказанную клиническую ценность:
Картофельный сок
Чтобы заметно снизить уровень холестерина и улучшить состояние сосудов головного мозга, сердца и нижних конечностей, нужно каждое утро выпивать натощак сок, полученный из одной средней картофелины. Ее хорошо моют, снимают кожуру и натирают на терке. Кашицу необходимо отжать через кусок марли или частое сито.
Софора японская
Стручки софоры залить водкой и настаивать около трех недель в холодильнике. Пить три месяца по столовой ложке средства не более трех раз в день. Для приготовления настойки понадобится стакан нарезанных стручков и пол-литра хорошей водки.
Мед, сок лимона и растительное масло
Это народное средство считается одним из самых эффективных в профилактике атеросклероза головного мозга и сердца, однако оно может применяться только теми больными, у кого нет аллергической реакции на мед и цитрусовые.
Для приготовления смеси качественный мед, сок лимона и рафинированное растительное масло берутся в равных пропорциях, хорошо перемешиваются, а затем регулярно принимаются по утрам и обязательно натощак. Курс составит не менее трех месяцев.
Можно поступить иначе: ничего не смешивать, мед и масло принимать раздельно – например, утром съесть ложку меда, а на ночь выпить столько же очищенного растительного масла.
Чай из мелиссы
Мелисса – трава, благотворно влияющая не только на сосуды головного мозга и сердце, но и отлично справляющаяся с головокружениями, повышенной возбудимостью и бессонницей. Пейте по чашке напитка из мелиссы, заваривая его как обычный чай, — и вы очень быстро почувствуете себя куда лучше.
Крапивные ванны
Если атеросклеротические изменения появились в сосудах нижних конечностей, хорошо помогут крапивные ванны. Лучше всего лечиться весной и летом, когда доступна свежая крапива. Для этого нужно взять большой пучок травы, поместить в ванну и залить очень горячей водой. Оставить настаиваться на полчаса, а потом сесть в ванну. Процедура длится те же полчаса и повторяется через день, пока длится сезон.
Вино
Сухое белое и красное виноградное вино высокого качества – одно из самых вкусных и приятных средств борьбы с атеросклерозом сосудов головного мозга. Выпитый за ужином или обедом бокал любимого вина поможет справиться с головной болью, головокружениями и другими проявлениями заболевания.
Из красного сухого вина можно приготовить по-настоящему изысканное лакомство – не только отменно вкусное, но и обладающее целебными свойствами.
Просто добавьте в бутылку напитка по щепотке имбиря, кардамона, гвоздики, тертого мускатного ореха, цедры апельсина или лимона, а также влейте туда полстакана сахарного сиропа. Хорошо взболтайте, дайте настояться дня три, а потом наслаждайтесь каждый день, принимая по столовой ложке этого изысканного снадобья.
Атеросклероз, при котором холестериновые отложения образуются в сосудах головного мозга и других органов, — заболевание, развивающееся годами, а потому требующее такого же долгого лечения. Лучший способ его предотвратить – следить за питанием и весом, не курить, больше двигаться: тогда ваши сосуды сохранят эластичность и останутся прочными на многие годы.
Так же мы думаем что вам будет полезно узнать о том как лечится атеросклероз мозга .
Автор материала: Дейкин Сергей