Неотложная помощь при желудочковых тахикардиях
Около 80% случаев желудочковых тахикардии возникают у больных, страдающих ИБС, преимущественно у тех, кто имеет постинфарктную аневризму. На долю миокардитов и кардиомиопатий приходится приблизительно 10%, ревматических и врожденных пороков сердца — около 6 %, пролапса створок митрального клапана — 2,5 %, дигиталисной интоксикации — 1,5 — 2% от всех случаев желудочковых тахикардии.
Изредка желудочковые тахикардии регистрируются у молодых людей, не имеющих органических изменений сердца.
Рецидивирующая желудочковая тахикардия при ИБС (вне инфаркта миокарда) встречается в двух вариантах. Первый из них представлен «экстрасистолической» тахикардией Галавердена. Лучше ее называть постоянно-возвратной желудочковой тахикардией. Разряды («залпы») из 3 — 10 желудочковых комплексов систематически повторяются, отделяясь друг от друга одним или несколькими синусовыми комплексами. Частота эктопического ритма у разных больных от 140 до 250 в 1 мин. Отмечаются также одиночные или парные экстрасистолы, имеющие ту же форму, что и желудочковые комплексы в цепях тахикардии.
Второй вариант желудочковой тахикардии характеризуется спорадическими приступами, короткими или затяжными; они возникают с различной частотой: несколько раз в году или по нескольку раз в течение недели. Частота ритма от 160 до 240 в 1 мин.
При нижнезадних инфарктах миокарда, а также первичных мышечных заболеваниях и пороках сердца тахикардия бывает как лево-, так и право-желудочковой.
Большое практическое значение имеет вопрос о так называемых префибрилляторных формах желудочковой тахикардии.
У больного с ИБС любой приступ желудочковой тахикардии может дегенерировать в фибрилляцию желудочков. Однако есть формы желудочковой тахикардии, при которых вероятность развития фибрилляции желудочков выше. Это многообразные полиморфные и альтернирующие желудочковые тахикардии.
Крайним проявлением альтернации является двунаправленность комплексов QRS; двунаправленная желудочковая тахикардия встречается у больных с распространенными рубцово-ишемическими изменениями миокарда и особенно часто — при дигиталисной интоксикации.
При лечении желудочковых тахикардии не следует прибегать к вагусным приемам и к введению сердечных гликозидов. Лицам, нуждающимся в срочной помощи, производят электрическую кардиоверсию (только не у больных с дигиталисно-токсическими желудочковыми тахикарднями!). В менее тяжелых случаях лечение начинают с противоаритмических препаратов. Лидокаин по-прежнему остается препаратом первой линии: 6 мл 2 % раствора в 14 мл изотонического раствора натрия хлорида вводят в вену за 2 мин. В большинстве случаев приступ прекращается. Резистентные к лидокаину формы желудочковой тахикардии (об этом нередко знают сами больные) могут быть подавлены: 1) дизапирамидом (ритмиленом) — за 5 — 10 мин внутривенно вводят 3 ампулы по 5 мл (всего 150 мг препарата); действие начинается через 3 — 5 мин; 2) этмозином — за 4 — 5 мин внутривенно вводят 6 мл 2,5 % раствора (150 мг) в 14 мл изотонического раствора натрия хлорида; действие начинается через l 1/2 мин.
При выборе этих препаратов следует расспросить больного, вводились ли они прежде, какова их эффективность и не было ли побочных реакций. Неудача с лекарственным лечением вновь возвращает врача к использованию электрической кардиоверсии. Затягивание приступа желудочковой тахикардии — показание к госпитализации больного в кардиологическое отделение. Дигиталисно-токсические желудочковые тахикардии устраняют внутривенным капельным вливанием калия хлорида вместе с инъекцией лидокаина (120 мг внутривенно).
Своеобразную клинико-электрокардиографическую форму желудочковой тахикардии можно наблюдать у некоторых больных с «синдромом длинного интервала Q -Т». Такое увеличение продолжительности электрической систолы бывает наследственным (синдромы Ланге — Нильсена и Романо — Уорда) либо приобретенным отклонением (выраженная гипокалиемия или гипокальциемия; воздействие хинидина, дизопирамида, кордарона, новокаинамида; субарахноидальное кровотечение, ИБС). В литературе эту форму желудочковой тахикардии называют torsade de pointes (вращение вокруг точки, пируэт).
Более подходит термин «двунаправленная веретенообразная желудочковая тахикардия».
Наиболее эффективный метод подавления двунаправленной веретенообразной желудочковой тахикардии — искусственная электрическая стимуляция желудочков с частотой от 100 до 140 в 1 мин. Лидокаин и другие антиаритмические средства не показаны.
Под ред. В. Михайловича
«Неотложная помощь при желудочковых тахикардиях» и другие статьи из раздела Неотложная помощь в кардиологии

120 мс) важно дифференцировать наджелудочковую тахикардию от желудочковой тахикардии. Для отличия наджелудочковых тахикардий от желудочковых стойкие симптомы тахикардии непоказательны. Если диагноз наджелудочковой тахикардии невозможно подтвердить или установить, то тахиаритмию следует расценивать как желудочковую тахикардию и лечить соответственно. Тахикардия с
Методы инкрементной стимуляции и экстрастимуляции используются и при оценке наджелудочковой тахикардии. Если замкнутый проводящий путь проходит через желудочек, этими методами можно непосредственно вызывать и прекращать аритмию. Желудочковая стимуляция способна инициировать наджелудочковую тахикардию даже в случае неучастия желудочков в развитии аритмии. Если ретроградное проведение интактно,
Для этой разновидности нарушения ритма сердца характерны два признака: 1. Тахикардия, т.е. возбуждение (и последующее сокращение) сердца с частотой 130—250 в мин. 2. Пароксизм, т. е. внезапное начало и внезапное окончание приступа тахикардии, которые, как правило, уловить клинически и зарегистрировать электрокардиографически удается крайне редко. Суть пароксизмальной тахикардии —
Таблица 5.8 Рекомендации по проведению ЭФИ у пациентов с желудочковыми экстрасистолами, парными экстрасистолами и нестойкой желудочковой тахикардией
Синусовая тахикардия. 2. Наджелудочковые тахикардии а. Пароксизмальная реципрокная (ре-энтери) узловая тахикардия. б. Пароксизмальная реципрокная (ре-энтери) узловая тахикардия при наличии дополнительных проводящих путей.(синдром WPW и CLC). в.Пароксизмальная очаговая предсердная тахикардия. г.Пароксизмальная (ре-энтери) синусовая тахикардия. 3.
Атриовентрикулярная блокада: основные концепции; Клинические концепции спонтанной и вызванной атриовентрикулярной блокады; Атриовентрикулярная блокада: неинвазивный подход; Блокада ножек и другие формы аберрантного внутрижелудочкового проведения: клинические аспекты; Электрофизиологические механизмы ишемических нарушений ритма желудочков: корреляция экспериментальных и клинических данных;
Неотложная помощь при ПТ
Желудочковая пароксизмальная тахикардия
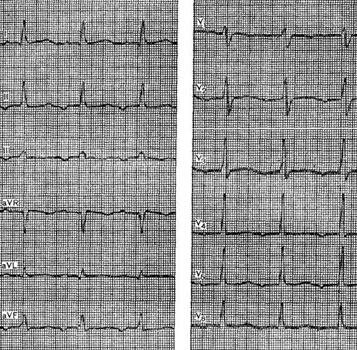
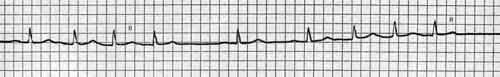
Желудочковая пароксизмальная тахикардия – в большинстве случаев это внезапно начинающийся и также внезапно заканчивающийся приступ учащения желудочковых сокращений с ЧСС от 150-до 180 ударов в минуту, обычно при сохранении правильного регулярного сердечного ритма.
На электрокардиограмме определяются характерные для желудочковой пароксизмальной тахикардии комплексы.
#image.jpg
Признаки на ЭКГ:
· расширение и деформация комплекса QRS
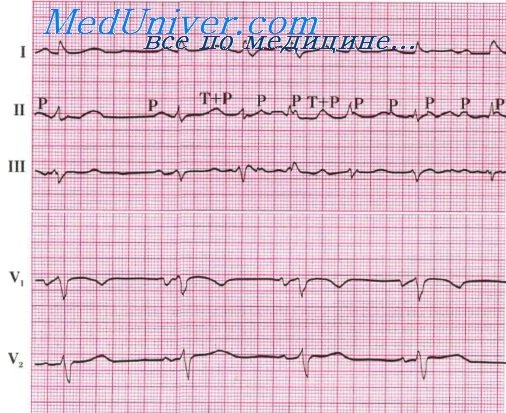
· характерна атриовентрикулярная диссоциация, т. е. отсутствие связи между зубцами Р и комплексами QRS. Этот признак помогает отличить желудочковую тахикардию от аберрантной (отклоняющейся от нормы) наджелудочковой.
#image.jpg
ЭКГ при желудочковой пароксизмальной тахикардии
Знать. Желудочковая пароксизмальная тахикардия может, переходить в фибрилляцию желудочков.
Аритмии, субъективно не ощущаемые, нередко не нуждаются в неотложной терапии. Отсутствие ощущений, напротив, затрудняет определение давности аритмии. Уточнение характера сердцебиения позволяет до проведения ЭКГ ориентировочно оценить вид нарушений ритма – экстрасистолия, мерцательная аритмия и т.д. Нередко больные сами знают, какой из антиаритмиков помогает им эффективнее. Кроме того, иногда по эффективности антиаритмика можно определить вид нарушений ритма – например, аденозин (АТФ) эффективен только при суправентрикулярной тахикардии, лидокаин – при желудочковой тахикардии.
Действия при наджелудочковой пароксизмальной тахикардии (НЖПТ)
Любопытно, что наджелудочковая пароксизмальная тахикардия – одна из немногих аритмий, при которой пациент может помочь себе самостоятельно, используя так называемые вагусные пробы. Вагусные пробы – это действия, направленные на рефлекторное раздражение блуждающего нерва (nervus vagus).
При наджелудочковой пароксизмальной тахикардии (НЖПТ) используются следующие вагусные пробы :
· проба Вальсальвы: резкое натуживание после глубокого вдоха
· погружение лица в ледяную воду
· искусственное вызывание рвотного рефлекса путем надавливания 2 пальцами на корень языка или раздражения задней стенки глотки
Массаж каротидного синуса и надавливание на глазные яблоки сейчас не рекомендуются.
При отсутствии эффекта от применения механических приемов используют лекарственные средства:
· аденозинтрифосфат (АТФ) в/в струйно в количестве 1-2 мл
1% р-р.
· верапамил (изоптин, финоптин) в/в струйно в количестве 4 мл 0,25 % р-р (10 мг).
· новокаинамид в/в струйно (медленно) в количестве 10 % р-р
10 мл на 10 мл физ. р-ра. Этот препарат может снижать артериальное давление, поэтому при приступах тахикардии, сопровождающихся артериальной гипотонией, лучше применять новокаинамид в указанной дозе в сочетании с 0,3 мл 1 % р-ра мезатона.
· амиодарон (кордарон) — 6 мл 5 % р-р (300 мг)
· дигоксин — 1 мл 0,025 % р-р (0,25 мг)
· Все препараты необходимо использовать с учетом противопоказаний и возможных побочных действий. Некоторые разновидности наджелудочковой тахикардии имеют особенности при выборе тактики лечения. Так, при тахикардиях, связанных с дигиталисной интоксикацией, применение сердечных гликозидов категорически противопоказано.
· На догоспитальном этапе применение более двух антиаритмических препаратов не рекомендуется
· При неэффективности лекарственной терапии для купирования приступа можно использовать электроимпульсную терапию — ЭИТ (кардиоверсия).