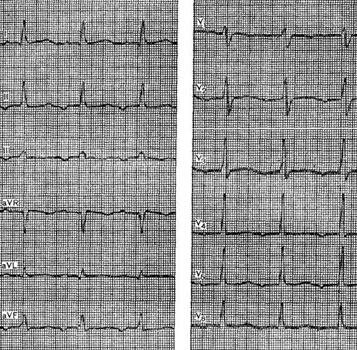
Стойкая синусовая тахикардия — осложнение ИМ
Стойкая синусовая тахикардия, как правило, носит угрожающий характер, часто отражая левожелудочковую недостаточность и низкий сердечный выброс. Следует исключить другие возможные причины тахикардии (сепсис, гипертиреоз). Непроходящую синусовую тахикардию, не связанную с сердечной недостаточностью или другой очевидной причиной, нередко удается устранить с помощью быстродействующего бета-блокатора эсмолола.
Примерно у 10% больных ИМ наблюдаются предсердные экстрасистолы (ПЭС), мерцание или трепетание предсердий, которые могут отражать левожелудочковую недостаточность или инфарктом миокарда (ИМ) правого предсердия. Предсердная экстрасистолия часто предшествует устойчивой предсердной аритмии, а потому требует быстрых лечебных мер. При частых ПЭС обычно проводят лечение сердечными гликозидами, бета-блокаторами или антагонистом кальция верапамилом. При мерцании и трепетании предсердий для уменьшения частоты сокращений желудочков назначают сердечные глюкозиды или бета-блокаторы.
Если аритмия сохраняется и у больного развивается сердечная недостаточность или артериальная гипотензия, может быть показана электрическая кардиоверсия. Ее обычно не проводят на первом этапе лечения, так как мерцание и трепетание предсердий нередко рецидивируют в течение нескольких первых дней ИМ.
Цель медикаментозной терапии — снизить ЧСС до приемлемого уровня, и тогда через несколько дней эти аритмии обычно спонтанно трансформируются в синусовый ритм. Если же этого не происходит, то назначают электрическую кардиоверсию.
Предсердные пароксизмальные тахикардии встречаются редко-преимущественно у больных, которые страдали ими еще до ИМ.
Ред. Н. Алипов
«Стойкая синусовая тахикардия — осложнение ИМ» — статья из раздела Кардиология
Читайте также в этом разделе:
Стойкая желудочковая тахикардия
Примерно у половины больных смерть от заболеваний сердца наступает внезапно, у 75—80 % — от желудочковых аритмий. При этом фибрилляции желудочков примерно с оди наковой частотой предшествует мономорфная и полиморфная желудочковая тахикардия ( J. Di Marco и соавт. 1990).
Стойкая желудочковая тахикардия как причина тяжелых ос ложнений и смерти часто остается не распознанной. Так, при обращении больного по поводу необъяснимых обмороков при чину их в большинстве случаев усматривают в неврологической патологии, а в случаях внезапной остановки кровообраще ния, как правило, ставят диагноз острого инфаркта миокарда.
Определенные трудности подчас представляет и установление правильного диагноза при зарегистрированной на ЭКГ тахикардии с широкими комплексами QRS , особенно у больных со стабильной гемодинамикой. В то же время, учитывая склонность желудочковой тахикардии к рецидивам, каждый из которых может быть фатальным, ее своевременная диагностика приобретает важнейшее значение для раннего начала профилактических мероприятий.
Ввиду существенных отличий причин, а также тактики купирования и профилактики стойкой мономорфной и полиморфной желудочковых тахикардии эти две формы рассматриваются отдельно.
Стойкая мономорфная желудочковая тахикардия
В большинстве случаев частота ритма желудочков при стойкой мономорфной желудочковой тахикардии находится в пределах 100—-220 в 1 мин. Патологически ускоренный желудочковый ритм, не отвечающий определению тахикардия, с частотой от 40—50 до 100 в 1 мин называют ускоренным идиовентрикулярным ритмом. Если частота желудочкового ритма превышает 220 в 1 мин, иногда говорят о тре петании желудочков.
Этиология. При стойкой мономорфной желудочковой тахикардии, в отличие от полиморфной, механизм возникновения, течение и даже отчасти изменения на ЭКГ в значительной степени зависят от характера поражения сердца. Основным этиологическим фактором этой аритмии является ИБС, при которой возникновению и поддержанию желудочковой тахикардии способствуют как ишемия миокарда желудочков, так и наличие очагов фиброза и аневризмы. Менее распространенными причинами являются дилатационная кардиомиопа-тия, гипертрофическая кардиомиопатия, воспалительные и инфильтративные кардиомиопатии, среди которых следует особо выделить саркоидоз сердца. Очень редко встречающимся в клинической практике заболеванием, которое, однако, сопровождается желудочковой тахикардией почти в 100 % случаев, является аритмогенная кардиомиопатия правого желудочка. Необходимо помнить о возможности лекарственного проис хождения этой аритмии — при передозировке сердечных гли-козидов, а также приеме антиаритмических препаратов I класса. Замедляя проведение ПД и тем самым изменяя электрофизиологические свойства миокарда, при наличии условий для возникновения ри-энтри последние способны облегчать возникновение циркуляции волны возбуждения и повышать ее устойчивость. Существуют также варианты желудочковой тахикардии, возникающие при отсутствии структурных изменений в сердце, причина которых остается неясной.
Патофизиологические механизмы. Электрофизиологические механизмы стойкой мономорфной желудочковой тахикардии такие же, как нестойкой, и включают ри-энтри, повышение автоматизма эктопического очага и триггерную активность.
Ри-энтри лежит в основе мономорфной желудочковой тахикардии у больных хронической ИБС, острым инфарктом миокарда в относительно поздние сроки — после исчезновения ишемии миокарда, а также при различных идиопати-ческих и вторичных кардиомиопатиях. Морфологическим суб стратом для ри-энтри в этих случаях служат очаги некроза и фиброза в миокарде, образующие анатомическое препятствие для распространения импульса возбуждения. При этом благоприятные условия для возникновения и поддержания ри-энтри создает негомогенность соединительнотканного очага с
сохранением в нем отдельных жизнеспособных волокон миокарда. Существенное значение имеют также размеры этого очага, которые определяют длину волны ри-энтри. Чем она больше, тем аритмия устойчивее. Поэтому риск возникновения и рецидивирования желудочковой тахикардии повышается при наличии аневризмы левого желудочка.
В значительно более редких случаях анатомическим субстратом ри-энтри являются ножки пучка Гиса. При этом импульс проводится в антеградном направлении по одной из них, чаще правой, а в ретроградном — по другой. Такой вариант ри-энтри, представляющий собой макрори-энтри, имеет место у 30—50 % больных неишемической дилатационной кардиомиопатией с индуцируемой при ЭФИ стойкой моно-морфной желудочковой тахикардией и не более чем у 5—б % больных ИБС. Удельный вес этих двух заболеваний в структуре причин данного варианта ри-энтри, однако, примерно одинаков. Изредка ри-энтри в системе Пуркинье с участием задненижней ветви левой ножки пучка Гиса обусловливает возникновение мономорфной желудочковой тахикардии у лиц без видимых структурных заболеваний сердца.
Возникновение стойкой желудочковой тахикардии в результате ри-энтри в ножках пучка Гиса возможно только при органическом поражении внутрижелудочковой проводящей системы сердца, о чем свидетельствуют удлинение интервала Н — V на внутрисердечной ЭКГ и признаки неспецифического нарушения внутрижелудочковой проводимости на ЭКГ в 12 отведениях при синусовом ритме.
Роль триггеров ри-энтри выполняют желудочковые экстрасистолы, которые попадают в уязвимый период сердечного цикла, когда выражена негомогенность реполяризации в миокарде. О ри-энтри как наиболее вероятном механизме мономорфной желудочковой тахикардии в клинической практике судят по возможности индуцировать эту аритмию с помощью программируемой ЭКС. Неинвазивным признаком морфологического субстрата ри-энтри с наличием зон замедленного проведения в миокарде служат поздние желудочковые потенциалы на сигнал-усредненной ЭКГ.
При мономорфной желудочковой тахикардии вследствие повышения автоматизма эктопический очаг чаще возникает в
клетках внутрижелудочковой проводящей системы сердца и реже — в сократительном миокарде. Этот механизм может лежать в основе ускоренного идиовентрикулярного ритма и желудочковой тахикардии в ранние сроки острого инфаркта миокарда при наличии ишемического очага.
Роль триггерной активности в генезе мономорфной желудочковой тахикардии менее изучена. Предполагают, что этот механизм может быть ответственным за возникновение желудочковой тахикардии, образующейся в выносящем тракте правого желудочка и связанной с физической нагрузкой, а также у части больных с острым инфарктом миокарда в поздние сроки заболевания и, возможно, у некоторых больных гипертрофической кардиомиопатией. Индукцию поздних по-следеполяризаций в миокарде желудочков могут вызывать сердечные гликозиды, особенно в сочетании с повышением активности симпатико-адреналовой системы.
В основе вызываемых стойкой желудочковой тахикардией нарушений гемодинамики лежит снижение МОС вследствие укорочения диастолического наполнения желудочков и нарушения синхронности сокращений желудочков и предсердий. Степень их выраженности зависит от тяжести исходной дисфункции миокарда и частоты желудочкового ритма. Относительно медленная желудочковая тахикардия с частотой менее 150 в 1 мин может не вызывать существенных нарушений гемодинамики у больных с сохраненной функцией левого желудочка и даже при выраженном ее исходном нарушении первое время, как правило, не приводит к артериальной гипотензии и потере сознания. Стойкая желудочковая тахикардия с ЧСС более 200 в 1 мин у больных со значительно сниженной насосной функцией сердца сопряжена с усугублением застойной сердечной недостаточности, развитием отека легких, кардиогенного шока, а также повышенным риском трансформации в фибрилляцию желудочков.
Клиника. Субъективная переносимость желудочковой тахикардии может быть различной. Большая часть больных предъявляет жалобы, связанные со снижением МОС и артериальной гипотензией: головокружение, резкая слабость, нарушения зрения, появление или усугубление одышки. Достаточно часто отмечается потеря сознания. В то же время желудочковая
тахикардия может проявляться лишь ощущением сердцебиения, а ее непродолжительные пароксизмы иногда протекают бессимптомно.
При клиническом обследовании таких больных в случае отсутствия существенных нарушений гемодинамики отмечается лишь тахикардия. У большинства из них, однако, определяется артериальная гипотензия различной степени выраженности, потливость, нарушение сознания — от возбуждения и оглу шенности до его отсутствия при резком снижении мозгового кровотока (так называемый тахисистолический синдром Морганьи — Адамса—Стокса). Возможно развитие клиники кардиогенного шока и внезапной остановки кровообращения.
Ценными клиническими признаками стойкой желудочковой тахикардии являются проявления характерной для этой аритмии предсердно-желудочковой диссоциации. К ним относятся:
1) колебания величин систолического АД при каждом сер^ дечном сокращении;
2) меньшая частота пульсации шейных вен по сравнению с артериальным пульсом;
3) усиленные, так называемые пушечные, волны пульсации яремных вен (волны а), возникающие нерегулярно, время от времени, когда сокращение предсердий происходит при закрытых предсердно-желудочковых клапанах;
4) колебания звучности I тона вследствие различного положения створок предсердно-желудочковых клапанов к началу сокращения желудочков. Когда систола предсердий предшествует систоле желудочков менее чем на 0,1 с, к началу последней створки находятся на значительном расстоянии друг от друга и захлопываются со щелчком, вызывая образование так называемого пушечного I тона;
5) расщепление I и II тонов, степень которого варьирует от цикла к циклу.
У небольшой части больных, однако, ретроградное проведение импульсов от желудочков к предсердиям оказывается возможным, и перечисленные признаки асинхронизма их сокращений отсутствуют.
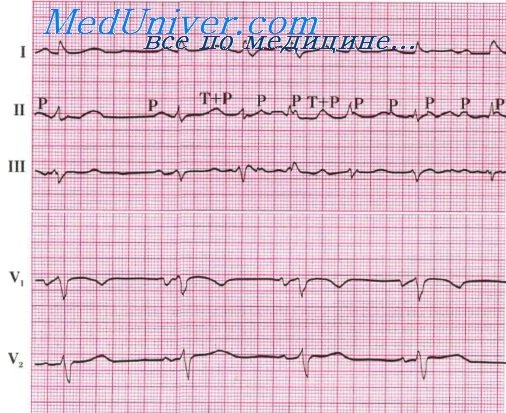
Диагностика. Основным методом диагностики является ЭКГ в 12 отведениях, на которой определяются следующие характерные признаки (рис. 35, б):
1) частый (от 100 до 220 в 1 мин) и в основном правильный ритм желудочков;
2) уширение комплексов QRS (> 0,12 с) вследствие не одновременного, а последовательного возбуждения желудочков, распространяющегося не по волокнам проводящей системы, а по клеткам сократительного миокарда. Вследствие этого графика желудочковых комплексов отличается от таковой при блокаде правой или левой ножки пучка Гиса;
3) предсердно-желудочковая диссоциация. Обусловлена невозможностью ретроградного проведения желудочковых импульсов к предсердиям, которые возбуждаются импульсами из синусового узла, Предсердные импульсы также в большинстве случаев не проводятся к желудочкам, так как застают их в состоянии рефрактерности. При относительно редком ритме желудочков при этом на ЭКГ можно различить свойственные синусовому ритму положительные зубцы Р, накладывающиеся на комплексы QRS с меньшей частотой, чем частота возбуждения желудочков. Однако отдельные импульсы из синусового узла достигают предсердно-желудочкового узла сразу после окончания периода рефрактерности и могут проводиться к желудочкам. В результате желудочки полностью или частично охватываются возбуждением, распространяющимся по системе Гиса—Пуркинье, что обусловливает образование так называемых желудочковых захватов (в первом случае) или сливных комплексов (во втором). Эти комплексы отличаются практически неизмененной продолжительностью и по форме близки к комплексам QRS синусового происхождения. За счет желудочковых захватов, которым предшествует укороченный сердечный цикл, правильный ритм желудочков нарушается.
У небольшой части больных, однако, возможно ретроградное желудочково-предсердное проведение импульсов. При коэффициенте проведения 1:1 зубец Р следует за каждым комплексом ORS , а при неполной блокаде II степени — за частью этих комплексов. В последнем случае интервал R —Р может быть фиксированным (при блокаде типа Мобитц II ) или иметь различную продолжительность, что характерно для бло-
кады типа Мобитц I. Приступ желудочковой тахикардии обычно начинается с желудочковой экстрасистолы и заканчивается полной компенсаторной паузой.
Диагноз желудочковой тахикардии подтверждается при регистрации внутрисердечной ЭКГ, на которой, вследствие ретроградного возбуждения пучка Гиса, зубцы Н определяются позади зубцов V. накладываются на них или, при пред-сердно-желудочковой диссоциации, следуют в собственном, более медленном, ритме, не завися от зубцов V .
Больным, перенесшим документированную стойкую желудочковую тахикардию или имеющим в анамнезе обмороки, показано углубленное обследование для оценки риска и выбора оптимальной тактики вторичной профилактики. Оно включает:
1) эхокардиографию в целях уточнения характера заболевания сердца, определения наличия и распространенности зон а- и дискинезии в левом желудочке и его функции;
2) коронарографию (для больных ИБС);
3) нагрузочное тестирование для выявления желудочковых эктопических аритмий, связанных с физической нагрузкой;
4) регистрацию сигнал-усредненной ЭКГ в целях выявления морфологического субстрата ри-энтри (для больных ИБС, в первую очередь, перенесших инфаркт миокарда);
5) ЭФИ, Это важнейшая часть обследования, позволяющая определить возможность индукции желудочковой тахикардии, а при наличии таковой — морфологию, частоту и ге-модинамическую переносимость желудочковой тахикардии, локализацию ри-энтри в ножках пучка Гиса, а также оценить функцию проводящей системы сердца, нарушение которой может служить причиной обмороков или иметь значение для выбора лечебной тактики.
Существует несколько модификаций протокола программируемой ЭКС у больных, перенесших желудочковую тахикардию, отличающихся по своей агрессивности. Наиболее приближенным к оптимальному, т. е. обеспечивающему максимальную частоту индукции желудочковой тахикардии в сочетании с ее наибольшей специфичностью как предиктора спонтанной желудочковой тахикардии, считается протокол, предусматривающей выполнение ЭКС из двух точек — обла-
сти верхушки и выносящего тракта правого желудочка — с нанесением до 3 импульсов с продолжительностью сердечного цикла в пределах 400—600 мс.
Дифференциальную диагностику проводят с суправентри-кулярной тахикардией с широкими комплексами QRS . Иногда она представляет значительные трудности, но в то же время имеет важное значение для лечебной тактики и оценки прогноза.
Желудочковая тахикардия, в отличие от суправентрикуляр-ной, чаще развивается при наличии органического поражения миокарда и сопровождается нарушениями гемодинамики. Однако при относительно мало учащенном ритме желудочков гемодинамика довольно долгое время может оставаться стабильной. Некоторое дифференциально-диагностическое значе ние имеет отсутствие вегетативной окраски приступов и изменения ЧСС при вагусных пробах. Более ценными являются клинические признаки предсердно-желудочковой диссоциации, которые, однако, могут отсутствовать.
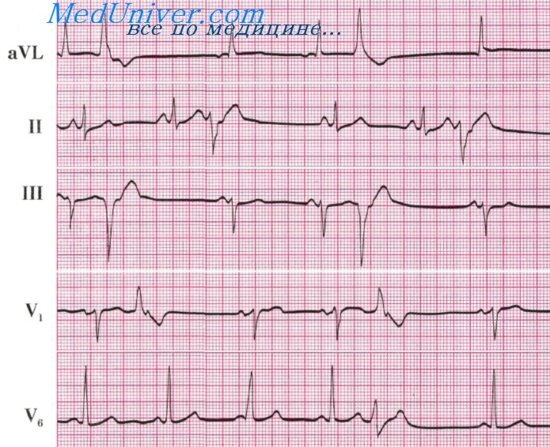
Дифференциальный диагноз базируется в основном на тщательном анализе ЭКГ в 12 отведениях. При этом в пользу же лудочковой тахикардии свидетельствуют перечисленные ниже признаки, каждый из которых не является строго обязательным и специфичным. К ним относятся:
1) наличие предсердно-желудочковой диссоциации желудочковых захватов. Хотя этот признак высоко специфичен для желудочковой тахикардии, он отмечается лишь примерно у 20 % больных с этой формой аритмии;
2) уширение комплекса QRS (более 0,14 с). Имеет весьма ограниченную специфичность, так как определяется также при суправентрикулярной тахикардии на фоне старой блокады ножки пучка Гиса, при антидромной реципрокной предсердно-желудочковой тахикардии и при лечении суправентрикулярной тахикардии антиаритмическими препаратами, удлиняющими внутрижелудочковую проводимость. С другой стороны, при локализации эктопического очага в левом желудочке вблизи волокон проводящей системы комплексы QRS могут быть относительно узкими, менее 0,14 с;
3) значительные отклонения электрической оси комплекса QRS во фронтальной плоскости — при графике блокады пра-
вой ножки пучка Гиса более —30° влево, а при графике блока ды левой ножки — более —60° влево или более +90° вправо. Это, однако, полностью не исключает возможности суправент- рикулярной тахикардии с участием добавочных проводящих путей;
4) конкордантность направления полярности комлекса QRS во всех грудных отведениях — от Vj до Vg. который либо отри цательный, либо положительный. Последний вариант, однако, встречается также при реципрокной тахикардии с участием добавочного предсердно-желудочкового пути с локализацией в заднебазальном отделе левого желудочка;
5) при графике блокады правой ножки пучка Гиса однофазный, в виде одного зубца R , или двухфазный, типа qR , желудочковый комплекс в отведении Vj и, при наличии отклонения электрической оси сердца влево, глубокий зубец S < S > R ) в отведении V 6. В отличие от этого, для суправентрикулярной тахикардии характерен трехфазный желудочковый комплекс в отведениях Vj и V 6. В отведении Vj он имеет вид rSR , а в отведении V 6 — qRS при R > 5;
6) при графике блокады левой ножки пучка Гиса широкий, более 0,04 с, зубец г в отведении Vt или V 2 с удлинением интервала от начала желудочкового комплекса до вершины зубца S в этих отведениях более 0,06 с. Наоборот, суправентрикулярной тахикардии свойственны более узкий зубец г и более короткое расстояние до вершины зубца S ;
7) желудочковый комплекс в виде QR в одном или более отведениях ЭКГ у больных, перенесших инфаркт миокарда или его очаговое инфильтративное либо воспалительное поражение;
8) одинаковая графика комплексов QRS при тахикардии и экстрасистолии, обнаруживаемой на предыдущих ЭКГ.
В большинстве случаев тщательный анализ ЭКГ в 12 обще принятых отведениях позволяет поставить правильный диагноз, который можно верифицировать при регистрации внутри-сердечной ЭКГ.
Основными осложнениями стойкой мономорфной желудочковой тахикардии являются: 1) потеря сознания вследствие острой ишемии головного мозга (тахисистолический приступ Морганьи—Адамса—Стокса); 2) возникновение фибрилляции
желудочков и внезапная остановка кровообращения; 3) острая сердечная- недостаточность — отек легких и кардиоген-ный шок; 4) усугубление застойной сердечной недостаточности. Эти осложнения определяют клиническое значение желудочковой тахикардии.
Особенности течения и прогноза стойкой мономорфной желудочковой тахикардии в зависимости от ее причины. При остром инфаркте миокарда изменения электрофизиологических свойств миокарда, обусловленные ишемией и образованием некротического очага, создают особенно благоприятные условия для возникновения этой аритмии. Считают, что в основе желудочковой тахикардии, возникающей в первые несколько часов заболевания, как правило, лежит ри-эн-три, а в более поздние сроки — спустя 6—8 ч до 1—3 сут — повышение автоматизма. Хотя развитие этой аритмии в первые 24 ч инфаркта миокарда сопряжено с высоким риском трансформации в фибрилляцию желудочков, вероятность ее рецидивирования в более поздние сроки относительно невелика,
Значительно более серьезный прогноз имеет стойкая моно-морфная желудочковая тахикардия в период выздоровления и в отдаленные сроки после инфаркта миокарда с зубцом Q . Ее морфологическим субстратом служит очаг некроза и впоследствии — склероза, по периферии которого находятся отдельные жизнеспособные группы мышечных волокон, распространение возбуждения по которым замедлено, что создает благоприятные условия для возникновения ри-энтри.
Факторы риска возникновения стойкой мономорфной желудочковой тахикардии и внезапной смерти после инфаркта миокарда включают:
1) перенесенную ранее в постинфарктный период стойкую желудочковую тахикардию, особенно сопровождавшуюся нарушениями гемодинамики. Это наиболее значимый фактор, что обусловлено склонностью желудочковой тахикардии к ре-цидивированию до тех пор, пока сохраняется аритмогенный субстрат;
2) большие размеры инфаркта миокарда и его переднюю локализацию. Чем больше величина рубца, тем больше длина волны ри-энтри и масса ткани с замедл енным проведе-
нием, что способствует повышению устойчивости циркуляции волны возбуждения;
3) обмороки в анамнезе, которые у значительной части таких больных обусловлены нестойкой желудочковой тахикардией с частым ритмом;
4) зарегистрированные сложные желудочковые экстрасистолы и нестойкая желудочковая тахикардия;
5> поздние желудочковые потенциалы на сигнал-усреднен-ной ЭКГ как маркеры аритмогенного субстрата и наличия участков медленного проведения;
6) уменьшение вариабельности сердечного ритма как показателя повышенного тонуса симпатической части вегетативной нервной системы;
7) возможность индукции стойкой желудочковой тахикардии с помощью программируемой ЭКС. Так, по данным A. Bhandan и соавторов (1992) и других исследователей, риск спонтанного возникновения желудочковой тахикардии у таких больных достигал 30 % (в случаях отрицательного резуль тата ЭФИ —2—7 %);
8) наличие дисфункции левого желудочка и застойной сердечной недостаточности,
При идиопатической дилатационной кардиомиопатии со стойкой мономорфной желудочковой тахикардией риск смерти достигает 50 %, и у большинства больных она наступает внезапно. Примерно в половине случаев в основе желудочковой тахикардии лежит ри-энтри, о чем свидетельствуют возможность ее индукции при ЭФИ и обнаружение поздних желудочковых потенциалов. Прогностическое значение последних при дилатационной кардиомиопатии, в отличие от ИБС, окончательно не определено. У таких пациентов субстратом для ри-энтри могут служить очаги фиброза в миокарде либо (чаще) ножки пучка Гиса вследствие их поражения патологическим процессом. Этот вариант ри-энтри можно заподозрить на основании следующих признаков:
1) наличия нарушений внутрижелудочковой проводимости на ЭКГ в 12 отведениях и удлинения интервала Н —Уна электрограмме пучка Гиса при синусовом ритме;
2) значительной частоты (обычно более 200 в 1 мин) желудоч кового ритма при возникновении желудочковой тахикардии;
3) типичной для блокады одной из ножек пучка Гиса, чаще левой, графики комплекса QRS на ЭКГ в 12 отведениях при желудочковой тахикардии.
Подтвердить возможность циркуляции волны возбуждения по ножкам пучка Гиса позволяет ЭФИ. При этом для индуцированной желудочковой тахикардии характерны наличие зубцов Н перед каждым комплексом QRS , одинаковая или большая величина интервала H — V по сравнению с таковой при синусовом ритме, а также ряд других признаков. Выявление этого механизма имеет важное значение ддя лечебной тактики, так как позволяет устранить желудочковую тахикардию с помощью катетерной абляции.
При аритмогенной кардиомиопатии правого желудочка мо-
номорфная желудочковая тахикардия обусловлена в основном очагом ри-энтри в правом желудочке и вследствие этого имеет форму блокады левой ножки пучка Гиса с различным положе нием электрической оси сердца. Часто ЭФИ позволяет обнаружить несколько очагов ри-энтри, вызывающих желудочковую тахикардию с различной графикой комплекса QRS . Ее триггером может служить повышение активности симпатико-адрена- ловой системы, например при стрессе. Заподозрить эту редкую причину желудочковой тахикардии позволяет дилатация правых отделов сердца при отсутствии признаков органического поражения левого желудочка. Аритмия часто приводит к потере сознания и внезапной смерти,
При отсутствии видимых структурных заболеваний сердца выделяют два основных варианта стойкой мономорфной желудочковой тахикардии: с графикой блокады правой и блокады левой ножек пучка Гиса.
Желудочковая тахикардия с графикой блокады правой ножки пучка Гиса обычно развивается в молодом возрасте, чаще у мужчин. Считают, что в ее основе лежит ри-энтри или очаг триггерной активности в нижневерхушечной области левого желудочка, а в возникновении, возможно, принимают участие периферические разветвления левой ножки пучка Гиса. Хотя желудочковая тахикардия легко индуцируется с помощью программируемой ЭКС, поздние желудочковые потенциалы, как правило, не обнаруживаются.
Аритмия обычно проявляется сердцебиением. Потеря сознания и внезапная смерть не характерны.
Стойкая мономорфная желудочковая тахикардия с графикой блокады левой ножки пучка Гиса чаще встречается у женщин молодого возраста и возникает в области выносящего тракта правого желудочка. Весьма характерны связь аритмии с физической нагрузкой и инфузией изопротеренола и ее купирование с помощью аде-нозина, |3-адреноблокаторов и блокаторов кальциевых каналов, что свидетельствует о ведущей роли в ее индукции триг-герной активности вследствие поздних последеполяризаций. У части таких больных, однако, желудочковая тахикардия легко вызывается с помощью программируемой ЭКС и, очевидно, обусловлена ри-энтри. Диагностическое значение имеет сочетание графики блокады левой ножки пучка Гиса с отклонением электрической оси сердца вправо. Хотя частыми симптомами заболевания бывают головокружение и обмороки, риск внезапной смерти весьма невелик,
Ускоренный идиовентрикулярный ритм — это желудочковый ритм с широкими комплексами QRS и частотой 60—100 в 1 мин. Он представляет собой своеобразную медленную желудочковую тахикардию, возникающую вследствие ри-энтри или повышения автоматизма эктопического очага в желудочках, который становится водителем ритма сердца. При этом часто наблюдается угнетение функции синусового и предсердно-желудочкового узлов, о чем можно судить по предшествующим синусовой брадикардии и длинной диасто-лической паузе. В таких случаях ускоренный идиовентрикулярный ритм носит характер выскальзывающего. Характерна предсердно-желудочковая диссоциация с частыми желудочковыми захватами и сливными комплексами, что обусловлено относительно редким желудочковым ритмом, частота которого приближается к частоте ритма предсердий. Может отмечаться также ретроградное желудочково-предсердное проведение с коэффициентом 1:1. Распространенными причинами служат ишемия и реперфузия при остром инфаркте миокарда.
Ускоренный идиовентрикулярный ритм необходимо дифференцировать с идиовентрикулярным ритмом при дисталь-
ной полной предсердно-желудочковой блокаде. В последнем случае его частота обычно составляет менее 40 в 1 мин, что значительно меньше частоты возбуждения предсердий.
По сравнению с классической желудочковой тахикардией, частота которой превышает 100 в 1 мин, ускоренный идио- вентрикулярный ритм реже вызывает нарушения гемодинамики и представляет значительно меньший риск внезапной смерти.
Лечение и вторичная профилактика. В целях купирования приступа желудочковой тахикардии при наличии таких нарушений гемодинамики, как потеря сознания и выраженная артериальная гипотензия, используют электрическую кардиоверсию. При отсутствии синхронизации электрический разряд может вызвать фибрилляцию желудочков, которая обычно легко купируется следующим разрядом. На практи ке, однако, это встречается крайне редко. Для восстановления синусового ритма часто достаточно нанести разряд относитель но небольшой мощности — 50 Дж. При неэффективности мощ ность каждого последующего разряда увеличивают. Ввиду того, что нанесение разрядов даже малой мощности болезненно, больным, находящимся в сознании, электрическую кардиовер сию проводят под внутривенным наркозом.
В случаях относительной стабильности гемодинамики купи рование желудочковой тахикардии начинают с медикаментозной терапии лидокаином, который вводят внутривенно струйно в дозе 75—100 мг (до 3 мг/кг). После восстановления синусового ритма для предупреждения ранних рецидивов желудочковой тахикардии переходят на внутривенную инфу-зию препарата в дозе 1—4 мг в 1 мин. При неэффективности болюса лидокаина прибегают к новокаинамиду, который вводят внутривенно дробно по 100 мг до достижения общей нагрузочной дозы 500—1000 мг. Если желудочковую тахикардию удалось купировать, новокаинамид некоторое время продолжают вводить внутривенно капельно в дозе 2—4 мг в 1 мин. В случаях неэффективности обоих препаратов можно попытаться применить амиодарон, начиная с дозы 600 мг, внутривенно капельно или бретилий в нагрузочной дозе 5 мг/кг внутривенно капельно в течение 15 мин с переходом на подд е Р живаю Щую дозу 0,5—2 мг в 1 мин, но не более 25 мг/кг за 24 ч. При
желудочковой тахикардии, возникшей в ранние сроки острого инфаркта миокарда, инфузию купировавшего ее антиаритмического препарата можно прекратить спустя 48—72 ч, так как к этому времени риск рецидива аритмии значительно снижается. Ее продолжительность у других категорий больных может быть еще меньшей, если гемодинамика сохраняется стабильной.
Если возникновение желудочковой тахикардии связано с физической нагрузкой, при стабильности гемодинамики можно попытаться начать ее купирование с внутривенного введения (3-адреноблокаторов.
При неэффективности фармакотерапии прибегают к трансторакальной деполяризации. Следует отметить, что при затянувшемся приступе желудочковой тахикардии важное значение для успешного лечения приобретает коррекция ацидоза, гипоксии, нарушений электролитного баланса.
В случаях развития желудочковой тахикардии у больных, принимающих один из антиаритмических препаратов по поводу желудочковой аритмии, в том числе перенесенной ранее желудочковой тахикардии, приходится решать вопрос, является ли возникновение настоящего приступа желудочковой тахикардии результатом нарушений электрофизиологических свойств миокарда, обусловленных заболеванием сердца, или проявлением проаритмического действия лекарственного вещества. При мономорфной желудочковой тахикардии в пользу ятрогенного происхождения свидетельствуют возникновение ее вскоре после назначения или смены антиаритмического препарата и неоднократное рецидивирование после трансторакальной деполяризации. В таких случаях, как и при полиморфной желудочковой тахикардии, целесообразно наладить временную ЭКС, при возможности принять меры для ускорения выведения препарата из организма (форсированный диурез и др.) и в дальнейшем не назначать его.
Ввиду склонности стойкой мономорфной желудочковой тахикардии к рецидивированию, особенно при наличии морфологического субстрата для ри-энтри, обязательной частью лечения является вторичная профилактика аритмии, которая подчас представляет сложную задачу. При этом наряду со специфическими антиаритмическими мероприятиями важ-
ное значение имеет воздействие на причину желудочковой тахикардии и факторы, способствующие ее возникновению. Оно предусматривает иссечение аневризмы левого желудочка, оптимальное лечение ишемии и застойной сердечной недостаточности, в том числе хирургическую реваскуляриза-цию миокарда, коррекцию нарушений электролитного баланса и пр.
Специфическая профилактика повторных приступов стойкой мономорфной желудочковой тахикардии включает медикаментозную антиаритмическую терапию, хирургическую или катетерную абляцию и имплантацию кардиовертера-де-фибриллятора.
1. Медикаментозную терапию проводят с помощью тех же антиаритмических препаратов 1А, IB. 1С и III классов, которые применяют и при других желудочковых аритмиях. Из них эмпирически назначать можно только амиодарон, который оказывает минимальное проаритмическое действие и обладает способностью предупреждать повторное возникновение потенциально фатальных желудочковых аритмий и смерти от любых причин у больных, перенесших внезапную остановку кровообращения вне больницы (подробнее см. ниже в соответствующем разделе). Накапливаются также данные об эффективности и безопасности эмпирического назначения со-талола. В двух небольших прямых рандомизированных иссле дованиях показано, что соталол был не менее эффективен, чем амиодарон, в отношении предупреждения рецидива желудочковой тахикардии и внезапной смерти у больных хронической ИБС, перенесших стойкую желудочковую тахикардию ( Amio — darone versus Sotalol Study group ; P. Kovoor и соавт. 1999), в том числе у пациентов с положительными результатами ее индукции при ЭФИ < P. Kovoor и соавт. 1999).
С учетом существенного риска проаритмического действия и отсутствия доказательств эффективности при эмпирическом применении препараты I класса рекомендуют назначать под контролем результатов ЭФИ. Установлено, что длительный прием одного из препаратов данной группы или их комбинации, которые в остром опыте предупреждали индукцию стойкой желудочковой тахикардии, позволяет существенно уменьшить риск ее спонтанного возникновения (С. Swerdlow и
соавт. 1983) и сопровождается существенным улучшением выживаемости больных в целом (Т. Waller и соавт. 1987, и др.). При этом хороший отдаленный клинический эффект дает даже терапия, которая при контрольном ЭФИ не способна была полностью предотвратить индукцию стойкой желудочковой тахикардии, а лишь уменьшала ее продолжительность до 9 и менее комплексов ( L. Mitchell и соавт. 1987).
Результаты сравнения эффективности превентивной медикаментозной терапии, назначаемой под контролем ЭФИ и данных холтеровского мониторирования ЭКГ, оказались противоречивыми. Более ранние исследования показали существенные преимущества инвазивного контроля относительно уменьшения частоты рецидивирования стойкой мономорф-ной желудочковой тахикардии, которые, однако, были значительно менее выраженными при учете летальности в целом ( L. Mitchell и соавт. 1987). Наряду с этим имеются данные об эффективности неинвазивного подбора антиаритмической терапии, обеспечивающего полную ликвидацию сложных форм желудочковых экстрасистол и уменьшение их общего суточного количества на 80 % и более даже в случаях невозможности предупреждения индукции желудочковой тахикардии или уменьшения ее продолжительности при ЭФИ ( S. Kim и соавт. 1986). Наконец, в уже упоминавшемся исследовании ESVEM ( J. Mason и соавт. 1996) было показано отсутствие су щественных различий результатов антиаритмической терапии, выбор которой осуществлялся под контролем ЭФИ и холтеровского мониторирования ЭКГ.
2. Хирургическое иссечение или криоабляцию места образования желудочковой тахикардии в миокарде желудочков используют главным образом у больных ИБС, перенесших инфаркт миокарда, особенно при наличии аневризмы или зон значительного нарушения регионарной сократимости. Показаниями к их проведению служат индуцируемая при ЭФИ стойкая мономорфная желудочковая тахикардия, не подавляемая антиаритмическими препаратами, и возможность четкого определения локализации источника желудочковой тахикардии при картировании в электрофизиологической лаборатории или во время операции. Вмешательство производят в ходе выполнения операции аортокоронарного шунтирова-
ния и (или) аневризмэктомии. При отсутствии выраженных дисфункции левого желудочка и митральной регургитации оно сопряжено с относительно невысоким хирургическим риском и обеспечивает излечение 75—100 % больных.
3. Радиочастотная катетерная абляция источни
ка желудочковой тахикардии в миокарде желудочков нахо
дится в стадии разработки. Она предусматривает выявление
зоны медленного проведения импульсов в области постин
фарктного рубца и ее направленное разрушение. В связи с
очень малым объемом ткани миокарда, которая подвергается
абляции, эффективность лечения зависит от точности опреде
ления локализации этой уязвимой части ри-энтри и по пред
варительным данным составляет от 50 до 70 % ( W. Stevenson и
соавт. 1993; Y. Kim и соавт. 1994). В настоящее время у боль
ных ИБС этот метод имеет вспомогательное значение и его ис
пользуют главным образом у пациентов с имплантированным
кардиовертером-дефибриллятором, которых беспокоят частые
пароксизмы желудочковой тахикардии.
Основной областью применения катетерной абляции при стойкой желудочковой тахикардии является локализация ри-энтри в ножках пучка Гиса, что характерно главным образом для больных идиопатической дилатационной кардиомиопати-ей. В большинстве случаев абляции подвергается правая ножка пучка Гиса. Этот метод с успехом используют также у больных с частой симптоматичной мономорфной желудочковой тахикардией без видимых структурных заболеваний сердца.
4. Имплантация кардиовертера-дефибриллято-
р а в настоящее время является наиболее эффективным мето
дом лечения стойкой желудочковой тахикардии. Она показана
также пациентам, перенесшим внезапную остановку кровооб
ращения вне больницы, при отсутствии видимого триггера
(ишемия миокарда, ятрогенные факторы и др.) и неэффектив
ности медикаментозной терапии. Обсуждается вопрос о целе
сообразности имплантации устройства также в случаях подав
ляемой медикаментозно желудочковой тахикардии при ФВ
менее 30 %. Автоматический кардиовертер-дефибриллятор не
предупреждает возникновение желудочковой тахикардии, но
эффективно купирует ее, а также фибрилляцию желудочков.
Более новые модели снабжены устройством для проведения урежающий ЭКС, что у значительной части больных позволяет ликвидировать желудочковую тахикардию без боли, ощущаемой находящимся в сознании больным при разряде дефибриллятора. Если ЭКС индуцирует фибрилляцию желудочков, деполяризация позволяет сразу восстановить синусо-г вый ритм.
Более высокая эффективность имплантации кардиовертера^ дефибриллятора у больных ИБС, перенесших симптоматичную желудочковую тахикардию или фибрилляцию желудочков, с ФВ менее 40 % по сравнению с медикаментозной терапией продемонстрирована в исследовании AVID ( Antiarrhythmics Ver sus Implantable Defibrillators Study — Исследование сравнитель ной эффективности антиаритмической терапии и имплантации дефибриллятора, AVID Investigators. 1997). Антиаритмическую терапию в этом исследовании проводили с помощью амиода-рона, который назначали эмпирически или под контролем хол-теровского мониторирования ЭКГ либо ЭФИ соталола. Иссле дование было преждевременно прекращено после включения 1016 больных в связи со снижением общей летальности в груп пе больных, которым имплантировали устройство, более чем на 30 % (с 24,0 % до 15,8 %, р <, 0,02). Этот эффект не зависел от возраста больных, ФВ и этиологии аритмий.
Хотя способность имплантации кардиовертера-дефибрил-лятора уменьшать частоту внезапной смерти до 1—2 % в год известна уже давно, исследование AVID было первым крупным контролированным исследованием, показавшим более вы сокую эффективность этого метода по сравнению с медикаментозной терапией также в плане улучшения выживаемости в целом. В то же время закончившееся недавно исследование CIDS ( Canadian Implantable Defibrillator Study — Канадское исследование имплантации дефибрилляторов, P. Touboul. 1999) не смогло обнаружить существенных преимуществ имплантации кардиовертеров-дефибрилляторов перед эмпирической терапией амиодароном в плане улучшения выживаемости больных, перенесших потенциально фатальную желудочковую тахикардию, Такие противоречия, возможно, связаны с неоднородностью включенных в оба исследования больных по характеру перенесенных желудочковых аритмий. Так,
имеются указания, что у больных хронической ИБС перенесенная фибрилляция желудочков имеет более неблагоприятное прогностическое значение, чем желудочковая тахикардия (Н. Тгарре и соавт. 1988). Очевидно, перед тем как сделать окончательный вывод о предпочтительности вживления автоматического кардиовертера-дефибриллятора всем больным с индуцируемой желудочковой тахикардией, что сопряжено со значительным повышением стоимости лечения, результаты ис следования AVID должны получить подтверждение в несколь ких других крупных исследованиях. В таких исследованиях в идеале должна быть предусмотрена контрольная группа больных, не получающих никакого превентивного лечения, что, од нако, трудно осуществимо по этическим причинам.
Противопоказаниями к имплантации устройства являются стойкая желудочковая тахикардия и фибрилляция желудочков, обусловленные проаритмическим эффектом антиаритмических препаратов, острой ишемией и нарушениями электролитного баланса.
В последнее время вживление кардиовертера-дефибриллятора все шире сочетают с медикаментозной антиаритмической терапией. Назначение последней при этом преследует следующие цели:
1) уменьшение частоты рецидивирования желудочковой
тахикардии и тем самым потребности в электрических разря
дах, способных причинять боль и вызывающих расход энер
гии батареи;
2) замедление частоты ритма при возникновении желудочковой тахикардии, что позволяет уменьшить выраженность вызываемых ею нарушений гемодинамики и облегчить ее купирование с помощью урежающей ЭКС;
3) предупреждение значительного увеличения частоты синусового ритма при физической нагрузке и ритма желудочков в случаях возникновения мерцательной аритмии, которые могут вызывать активацию устройства и нанесение электрического разряда;
4) лечение сопутствующих мерцательной аритмии и других суправентрикулярных аритмий.
При необходимости назначения антиаритмической терапии по одному из этих показаний препаратом выбора являет-
ся амиодарон, так как он обладает минимальными проарит-мическим и кардиодепрессивным свойствами. При редко возникающей аритмии у больных, перенесших инфаркт миокарда и страдающих застойной сердечной недостаточностью, улучшению прогноза способствует сочетание имплантации кардиовертера-дефибриллятора с применением (3-адренобло-каторов.
Особенности лечебной тактики при стойкой желудочковой тахикардии неишемического генеза. При неишемичес-кой дилатационной кардиомиопатии с индуцируемой при ЭФИ желудочковой тахикардией проводят медикаментозную терапию, подобранную под контролем программируемой ЭКС. Ее способность улучшать отдаленный прогноз у таких больных, однако, не определена. Альтернативой может служить эмпирическое назначение амиодарона. В случаях локализации ри-энтри в ножках пучка Гиса методом выбора является катетерная абляция, которую обычно выполняют в области правой ножки. Она полностью устраняет возможность рецидивирования желудочковой тахикардии в данной цепи ри-энтри. Следует иметь в виду возможность возникновения у таких больных желудочковой тахикардии, обусловленной повышением автоматизма эктопического очага или ри-энтри, структурным субстратом которого служит очаговый кардиосклероз. При отсутствии эффекта от медикаментозной терапии и (или) катетерной абляции прибегают к имплантации кардиовертера-дефибриллятора. Исследования его влияния на выживаемость при дилатационной кардиомиопатии пока отсутствуют. Ввиду того что у этой категории больных она определяется в основном выраженностью дисфункции миокарда, не приходится ожидать, что имплантация кардиовертера-дефибриллятора, как и медикаментозная антиаритмическая терапия, существенно повлияет на прогноз.
При гипертрофической кардиомиопатии серийные ЭФИ для подбора медикаментозной терапии используют ограниченно из-за опасений, что при возникновении фибрилляции желудочков при наличии выраженной гипертрофии миокарда и обструкции изгнанию из левого желудочка трансторакальная деполяризация может оказаться безуспешной. Имеются сведения об эффективности эмпирического
назначения амиодарона, который ряд специалистов считает препаратом выбора для вторичной профилактики желудочковой тахикардии и внезапной смерти у таких больных. С учетом роли катехоламинов в возникновении и повышении устойчивости желудочковой тахикардии при возможности в терапию этих пациентов целесообразно включать р-адрено-блокаторы.
При аритмогенной кардиомиопатии правого желудочка, учитывая триггерную роль катехоламинов в возникновении желудочковой тахикардии, часто эффективны соталол (рацемат), обладающий р-адреноблокирующими свой ствами, и комбинация амиодарона с р-адреноблокаторами. Ввиду особой подверженности таких больных рецидивам желудочковой тахикардии единственно надежным методом лече ния является имплантация кардиовертера-дефибриллятора.
При стойкой желудочковой тахикардии у больных с острым миокардитом показана медикаментозная антиаритмическая терапия в сочетании с патогенетическим лечением большими дозами глюкокортикостероидов.
Для стойкой мономорфной желудочковой тахикардии с графикой блокады правой* ножки пучка Гиса, возникающей вблизи верхушки левого желудочка при отсутствии структурных изменений сердца, характерна чувствительность к ве-рапамилу. Однако его длительное применение часто оказывается невозможным ввиду плохой переносимости больших доз. При наличии ри-энтри хороший и стойкий эффект дает кате-терная абляция субэндокардиальных волокон Пуркинье в нижнеперегородочной части левого желудочка, выполнение которой сопряжено с техническими трудностями. Отдаленный прогноз после успешной абляции прекрасный.
Катетерная абляция служит методом выбора и при вторичной профилактике другого варианта стойкой желудочковой тахикардии в структурно неизмененном сердце, которая индуцируется при ЭФИ и имеет графику блокады левой ножки пучка Гиса. Часто, однако, стойко подавить рецидивы этой аритмии, чувствительной к аденозину и катехоламинам, особенно в случаях, когда в ее основе лежит повышенная триг-герная активность, удается с помощью медикаментозной терапии блокаторами кальциевых каналов (верапамил, дилтиазем),
р-адреноблокаторами и их комбинацией. Хороший эффект могут давать и антиаритмические препараты IA и 1С классов,
Ускоренный идиовентрикулярный ритм в большинстве слу
чаев не требует лечения. .
Первичная профилактика — см. в разделе Фибрилляция желудочков и внезапная сердечная смерть.
Стойкая синусовая тахикардия
Похожие записи
Добавить комментарий Отменить ответ
Ваш e-mail не будет опубликован. Обязательные поля помечены *