Сайт недоступен
Запрашиваемый вами сайт на данный момент недоступен.
Это могло произойти по следующим причинам:
- Закончился предоплаченный период услуги хостинга.
- Решение о закрытии было принято владельцем сайта.
- Были нарушены правила пользования услугой хостинга.
Как проводится обследование сердечно-сосудистой системы у детей?
Семиотика поражений сердечно-сосудистой системы.
Цианоз — симптом, зависящий от состояния капиллярной сети, периферической циркуляции, количества не насыщенного кислородом НЬ, наличия аномальных форм НЬ и других факторов.
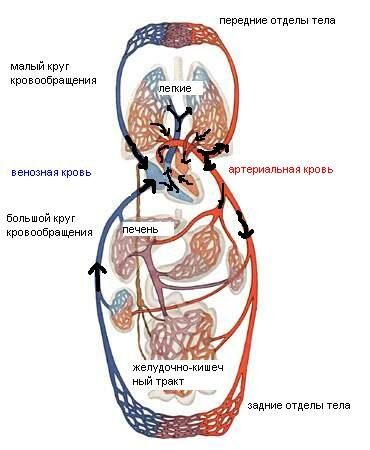
- Акроцианоз (периферический цианоз) — признак нарушения периферического кровообращения, характерный для правожелудочковой недостаточности (застой крови по большому кругу кровообращения), пороков сердца.
- Генерализованный (центральный) цианоз — признак артериальной гипоксемии вследствие различных причин.
Интенсивный тотальный цианоз кожи и видимых слизистых оболочек с фиолетовым оттенком обычно выявляют у детей при ВПС, первичной лёгочной гипертензии, венозноартериальном шунте и других тяжёлых сердечнососудистых заболеваниях.
Цианоз с вишнёвокрасным оттенком — признак стеноза лёгочной артерии и неревматического кардита с малой полостью левого желудочка.
Лёгкий цианоз с бледностью — симптом тетрады Фалло.
- Цианоз дифференцированный (более выраженный на руках, чем на ногах) — признак транспозиции магистральных сосудов с наличием коарктации или стеноза аорты.
Бледность кожи и слизистых оболочек обычно наблюдают при аортальных пороках сердца (стенозе или недостаточности).
Как проводится обследование сердечно-сосудистой системы у детей?
Сердцебиение отмечают как при патологии сердца, так и без неё.
- Чаще это признак функциональных нарушений нервной регуляции или результат рефлекторных влияний других органов. Ощущение сердцебиения нередко возникает у детей в препубертатном и пубертатном периодах, особенно у девочек. Его наблюдают при СВД, анемии, эндокринных болезнях (тиреотоксикозе, гиперкортицизме и др.), патологии ЖКТ, лихорадочных состояниях, инфекционных болезнях, а также эмоциональных стрессах, высоком стоянии диафрагмы, курении.
- Реже этот симптом обусловлен патологией сердца, но может быть очень важным для диагностики. Например, сердцебиение бывает единственным признаком пароксизмальной тахикардии.
Ощущение «перебоев» возникает при экстрасистолии. Когда экстрасистолия развивается на фоне тяжёлой сердечной патологии, субъективные ощущения у больных обычно отсутствуют.
Кардиалгии (боли в области сердца) возникают при многих заболеваниях.
- Кардиалгии, обусловленные поражением сердца, отмечают при аномальном коронарном кровообращении (боли при коронарной недостаточности — сдавливающие, сжимающие — локализуются за грудиной, могут распространяться на шею, челюсть и плечи, провоцируются физической и эмоциональной нагрузками), перикардитах (усиливаются при движении, глубоком вдохе), резком увеличении размеров сердца или магистральных сосудов.
- Кардиалгии при отсутствии изменений в сердце возникают у эмоционально лабильных детей при неврозах (локализуются чаще в области верхушки сердца, ощущаются как жгучие, колющие или ноющие, сопровождаются эмоциональными проявлениями).
- Рефлекторные боли в области сердца могут возникать при патологии других органов (язвенной болезни желудка и двенадцатиперстной кишки, холецистите, диафрагмальной грыже, добавочном ребре и др.).
- Боли в левой половине грудной клетки могут быть обусловлены острыми заболеваниями органов дыхания (трахеитом, плевропневмонией и др.).
- Боли в грудной клетке и прекардиальной области отмечают при травме и заболеваниях позвоночника, опоясывающем герпесе, заболеваниях мышц.
Одышка — симптом, обусловленный сердечной недостаточностью, приводящей к застою крови в лёгких, снижению эластичности лёгочной ткани и уменьшению площади дыхательной поверхности. Сердечная одышка носит экспираторный или смешанный характер, усиливается в положении лёжа и уменьшается в положении сидя (ортопноэ).
- Одышка — один из первых признаков, указывающих на возникновение застойных явлений в малом круге кровообращения вследствие нарушения оттока крови из лёгочных вен в левое предсердие, что наблюдают при митральном стенозе (и других пороках сердца, в том числе врождённых, в первую очередь тетраде Фалло), кардите с уменьшением полости левого желудочка, слипчивом перикардите, недостаточности митрального клапана и др.
- Одышка может быть обусловлена правожелудочковой недостаточностью при остром или хроническом лёгочном сердце и эмболии лёгочной артерии.
- Приступообразное усиление одышки в сочетании с усугублением цианоза носит название одышечноцианотических приступов. Регистрируют у детей с ВПС «синего типа», в первую очередь при тетраде Фалло.
Кашель при заболеваниях сердечно-сосудистой системы развивается вследствие резко выраженного застоя крови в малом круге кровообращения и обычно сочетается с одышкой. Он может быть и рефлекторным, возникающим вследствие раздражения ветвей блуждающего нерва расширенным левым предсердием, дилатированной лёгочной артерией или аневризмой аорты.
Отёки при заболеваниях сердца развиваются при выраженном нарушении кровообращения и свидетельствуют о правожелудочковой недостаточности.
Обмороки у детей чаще всего представлены следующими вариантами:
- Вазовагальные — нейрогенные (психогенные), доброкачественные, возникающие из-за ухудшения кровоснабжения головного мозга при артериальной гипотензии на фоне СВД при первичном повышении тонуса блуждающего нерва.
- Ортостатические (после быстрого изменения положения тела с горизонтального на вертикальное), происходящие вследствие нарушения регуляции АД при несовершенстве рефлекторных реакций.
- Синокаротидные, развивающиеся в результате патологически повышенной чувствительности каротидного синуса (провоцируются резким поворотом головы, массажем шеи, ношением тугого воротника).
- Кашлевые, возникающие при приступе кашля, сопровождающегося падением сердечного выброса, повышением внутричерепного давления и рефлекторным увеличением резистентности сосудов головного мозга.
- Кардиогенные обмороки регистрируют у детей на фоне уменьшения сердечного выброса (стеноз аорты, тетрада Фалло, гипертрофическая кардиомиопатия), а также при нарушениях ритма и проводимости (блокады сердца, тахикардии на фоне удлинения интервала Q-Т, дисфункции синусового узла и др.).
Сердечный горб — признак значительной кардиомегалии, возникает обычно в раннем детстве. Парастернальное выбухание формируется при преимущественном увеличении правых, левостороннее — при увеличении левых отделов сердца. Наблюдают при ВПС, хронических кардитах, кардиомиопатиях.
Деформации пальцев по типу «барабанных палочек» с ногтями в форме «часовых стёкол» отмечают при ВПС «синего типа», подостром инфекционном эндокардите, а также хронических заболеваниях лёгких.
Изменения верхушечного толчка возможны при различных состояниях:
- Смещение верхушечного толчка отмечают как при кардиальной (увеличении левого и правого желудочков, увеличении всей массы сердца, декстрокардии), так и экстракардиальной (высоком или низком стоянии диафрагмы вследствие асцита, метеоризма, эмфиземы, ожирения; смещении средостения из-за повышения давления в одной из плевральных полостей при гидро и пневмотораксе, спаечных процессах, ателектазах) патологии.
- Ослабление верхушечного толчка чаще вызвано экстракардиальными причинами (ожирением, эмфиземой), но может возникать и при отёках (гидроперикард), экссудативном перикардите, пневмрперикарде.
- Усиление верхушечного толчка отмечают вследствие гипертрофии левого желудочка при аортальных пороках, митральной недостаточности, артериальной гипертензии.
- Высокий резистентный верхушечный толчок возможен при усилении сокращений сердца (тиреотоксикоз), гипертрофии левого желудочка (недостаточность аортальных клапанов, «спортивное» сердце), тонкой грудной клетке, высоком стоянии диафрагмы, расширении средостения.
- Разлитой верхушечный толчок выявляют при смещении сердца спереди, дилатации левого желудочка (аортальная или митральная недостаточность, стеноз устья аорты, артериальная гипертензия, острое повреждение миокарда).
Сердечный толчок может быть виден и пальпируется у худощавых детей при тяжёлом физическом напряжении, тиреотоксикозе, смещении сердца спереди, гипертрофии правого желудочка.
Патологическая пульсация — нередкий симптом при сердечно-сосудистой патологии.
- Пульсация сонных артерий («пляска каротид») — симптом недостаточности клапанов аорты, обычно сопровождающийся непроизвольным киванием головой (симптом Мюссе).
- Набухание и пульсация шейных вен — признаки повышения ЦВД, возникающие при правожелудочковой недостаточности. Отмечают при сдавлении, облитерации или тромбозе верхней полой вены, что сопровождается отёком лица и шеи («воротник» Стокса). Пульсацию шейных вен наблюдают также при препятствии оттоку крови из правого предсердия и недостаточности трёхстворчатого клапана.
- Патологическая пульсация в эпигастральной области сопровождает выраженную гипертрофию или дилатацию правого желудочка (митральный стеноз, недостаточность трёхстворчатого клапана, лёгочное сердце). Пульсация, расположенная ниже эпигастральной области слева от срединной линии живота, указывает на аневризму брюшной аорты.
- Усиленная пульсация во втором межреберье справа от грудины бывает при аневризме восходящей аорты или недостаточности клапана аорты.
- Усиленная пульсация во втором и третьем межреберьях слева от грудины указывает на расширение лёгочной артерии вследствие лёгочной гипертензии.
- Усиленная пульсация в яремной ямке возможна при увеличении пульсового давления в аорте у здоровых детей после тяжёлой физической нагрузки, а также при аортальной недостаточности, артериальной гипертензии, аневризме дуги аорты.
Сердечное дрожание («кошачье мурлыканье») обусловлено турбулентным током крови через деформированные клапаны или суженные отверстия.
Систолическое дрожание:
— во втором межреберье справа от грудины и яремной вырезке — при стенозе устья аорты;
— во втором и третьем межреберьях слева — при изолированном стенозе лёгочной артерии, её стенозе в составе комбинированных пороков и высоком ДМЖП;
— на основании сердца слева от грудины и супрастернально — при открытом артериальном протоке;
— в четвёртом и пятом межреберьях у края грудины — при ДМЖП, недостаточности митрального клапана.
Диастолическое дрожание в области верхушки сердца наблюдают при митральном стенозе.
Изменения пульса могут быть как признаком патологического состояния, так и вариантом нормы.
- Частый пульс отмечают у новорождённых и детей раннего возраста, во время физических и психических нагрузок, при анемиях, тиреотоксикозе, болевом синдроме, лихорадочных состояниях (при повышении температуры тела на 1 °С пульс учащается на 8-10 в минуту). При сердечной патологии частый пульс характерен для сердечной недостаточности, пароксизмальной тахикардии и др.
- Редкий пульс может быть вариантом нормы во время сна, у тренированных детей и при отрицательных эмоциях, а также симптомом сердечной патологии (при блокадах проводящей системы сердца, слабости синусового узла, аортальном стенозе), внутричерепной гипертензии, гипотиреоза, инфекционных заболеваний, дистрофии и др.
- Аритмичный пульс у детей обычно обусловлен изменениями тонуса блуждающего нерва, связанными с актом дыхания (дыхательная аритмия — учащение на высоте вдоха и замедление на выдохе). Патологическую аритмию отмечают при экстрасистолии, фибрилляции предсердий, атриовентрикулярной блокаде.
- Ослабление пульса свидетельствует о сужении артерии, по которой проходит пульсовая волна. Значительное ослабление пульса на обеих ногах выявляют при коарктации аорты. Ослабление или отсутствие пульса на одной руке или ноге либо на руках при нормальных характеристиках пульса на ногах (возможны различные сочетания) наблюдают при неспецифическом аортоартериите.
- Альтернирующий пульс — неравномерность силы пульсовых ударов — выявляют при заболеваниях, сопровождающихся нарушением сократительной способности миокарда. При тяжёлых стадиях сердечной недостаточности его считают признаком неблагоприятного прогноза.
- Быстрый и высокий пульс наблюдают при недостаточности аортального клапана.
- Медленный и малый пульс характерен для стеноза устья аорты.
- Дефицит пульса (разность между ЧСС и пульсом) появляется при некоторых нарушениях ритма сердца (мерцательной аритмии, частой экстрасистолии и др.).
Артериальная гипертензия
Основные причины повышения систолического АД: увеличение сердечного выброса и притока крови в артериальную систему в период систолы желудочков и уменьшение эластичности (увеличение плотности, ригидность) стенки аорты. Ведущая причина повышения диастолического АД — повышение тонуса (спазм) артериол, вызывающее повышение общего периферического сопротивления. Артериальная гипертензия может быть первичной и вторичной (симптоматической). Наиболее распространённые причины вторичной артериальной гипертензии:
- болезни сердца и кровеносных сосудов (коарктация аорты, стеноз почечных артерий, недостаточность аортального клапана, артериовенозные шунты, тромбоз почечных вен);
- эндокринные заболевания (синдром ИценкоКушинга, тиреотоксикоз, феохромоцитома, альдостерома и др.);
- заболевания почек (гипоплазия, поликистоз, гломерулонефрит, пиелонефрит и др.);
- поражения ЦНС (опухоли мозга, последствия травмы черепа, энцефалита и др.).
Артериальная гипотензия
Артериальная гипотензия также может быть первичной и вторичной. Последняя возникает при следующих заболеваниях:
- Эндокринные заболевания (надпочечниковая недостаточность, гипотиреоз, гипопитуитаризм).
- Заболевания почек.
- Некоторые ВПС.
Симптоматическая гипотензия может быть острой (шок, сердечная недостаточность) и хронической, а также возникать как побочный эффект лекарственных препаратов.
Изменение размеров сердца и ширины сосудистого пучка
Увеличение границ сердца во все стороны возможно при экссудативном перикардите, сочетанных и комбинированных пороках сердца.
Расширение относительной тупости сердца вправо выявляют при увеличении правого предсердия или правого желудочка (недостаточность трёхстворчатого клапана, митральный стеноз, лёгочное сердце).
Смещение границы относительной тупости сердца влево отмечают при дилатации или гипертрофии левого желудочка (аортальная недостаточность, митральная недостаточность, аортальный стеноз, артериальная гипертензия, острое повреждение миокарда и др.), смещении средостения влево, высоком стоянии диафрагмы («лежачее сердце»).
Смещение границы относительной тупости сердца вверх происходит при значительном расширении левого предсердия (митральный стеноз, митральная недостаточность).
Уменьшение размеров относительной тупости сердца отмечают при опущении диафрагмы и эмфиземе лёгких (в этом случае по размерам сердечной тупости нельзя судить об истинных размерах сердца).
Изменение конфигурации сердца:
- митральная (дилатация левого предсердия и сглаживание «талии сердца») — при стенозе или недостаточности митрального клапана;
- аортальная (дилатация левого желудочка и подчёркнутая «талия сердца») — при недостаточности или декомпенсированном стенозе аортального клапана;
- шаровидная и трапециевидная — при выпотном перикардите. Расширение сосудистого пучка наблюдают при опухолях средостения, увеличении вилочковой железы, аневризме аорты или расширении лёгочной артерии.
Изменение тонов сердца
Ослабление обоих тонов сердца при сохранении преобладания I тона обычно связано с внекардиальными причинами (ожирением, эмфиземой лёгких, перикардиальным выпотом, наличием экссудата или воздуха в левой плевральной полости) и возможно при диффузном поражении миокарда.
Ослабление I тона возникает при неплотном смыкании створок предсердножелудочковых клапанов (недостаточности митрального или трёхстворчатого клапана), значительном замедлении сокращения левого желудочка при снижении сократительной способности миокарда (остром повреждении миокарда, диффузном поражении миокарда, сердечной недостаточности), замедлении сокращения гипертрофированного желудочка (например, при стенозе устья аорты), замедлении атриовентрикулярной проводимости, блокаде левой ножки пучка Хиса.
Ослабление II тона наблюдают при нарушении герметичности смыкания клапанов аорты и лёгочной артерии, уменьшении скорости закрытия (сердечная недостаточность, снижение АД) или подвижности (клапанный стеноз устья аорты) створок полулунных клапанов.
Усиление I тона возможно у детей с тонкой грудной клеткой, при физическом и эмоциональном напряжении (обусловлено тахикардией). Также его наблюдают при следующих патологических состояниях:
- укороченном интервале Р-Q (желудочки сокращаются вскоре после предсердий при ещё широко раскрытых клапанах);
- состояниях, сопровождаемых повышенным сердечным выбросом (СВД с гиперкинетическим синдромом, лихорадка, анемия, «спортивное» сердце и т.д.);
- митральном стенозе (из-за колебаний уплотнённых створок митрального клапана в момент их закрытия);
- повышении кровотока через атриовентрикулярные клапаны (открытый артериальный проток, ДМЖП).
Хлопающий I тон на верхушке выслушивают при митральном стенозе, выраженной симпатикотонии, кардитах с уменьшенной полостью левого желудочка, а у основания мечевидного отростка — при стенозе правого атриовентрикулярного отверстия.
Пушечный тон Стражеско (резко усиленный I тон сердца) — признак полной атриовентрикулярной блокады и других нарушений ритма сердца, когда систолы предсердий и желудочков совпадают.
Акцент II тона над аортой наиболее часто отмечают при артериальной гипертензии (вследствие увеличения скорости захлопывания створок клапана аорты), однако он может быть также обусловлен уплотнением створок аортального клапана и стенок аорты (атеросклероз, аортит и др.).
Акцент II тона над лёгочной артерией служит признаком лёгочной гипертензии, возникающей при митральном стенозе, лёгочном сердце, левожелудочковой сердечной недостаточности и др.
Расщепление I тона отмечают в результате несинхронного закрытия и колебаний митрального и трёхстворчатого клапанов.
- Минимальное расщепление наблюдают и у здоровых детей. Оно отличается непостоянством, более выражено во время глубокого вдоха (при увеличении притока крови к правым отделам сердца).
- Заметное расщепление I тона нередко выслушивают при блокаде правой ножки пучка Хиса и синдроме Вольфа-Паркинсона-Уайта типа А.
- Ещё более выраженное расщепление I тона может возникать вследствие появления тона изгнания при стенозе устья аорты, двустворчатом клапане аорты.
Расщепление II тона можно выслушать у здоровых детей во втором межреберье слева при глубоком дыхании на высоте вдоха, когда в связи с увеличением притока крови к правому сердцу закрытие клапана лёгочной артерии задерживается (физиологическое расщепление II тона). Патологическое расщепление возникает при состояниях, сопровождающихся увеличением времени изгнания крови из правого желудочка [дефект межпредсердной перегородки (ДМПП), тетрада Фалло, стеноз лёгочной артерии, блокада правой ножки пучка Хиса и др.].
III тон появляется при значительных снижении сократимости миокарда левого желудочка (миокардит, сердечная недостаточность и др.) и увеличении объёма предсердий (митральная или трикуспидальная недостаточность); при ваготонии вследствие повышения диастолического тонуса желудочков, нарушении расслабления (диастолической ригидности) миокарда левого желудочка при его выраженной гипертрофии.
IV тон формируется вследствие повышения конечного диастолического давления в левом желудочке при снижении сократительной способности миокарда (миокардит, сердечная недостаточность) или выраженной гипертрофии миокарда левого желудочка.
«Ритм галопа» — трёхчленный ритм сердца, выслушиваемый на фоне тахикардии и по звукам напоминающий галоп бегущей лошади. Добавочный тон при ритме галопа может располагаться по отношению к основным следующим образом.
- Добавочный тон (IV) выслушивают перед I тоном — пресистолический ритм галопа
- Добавочный тон (III) выслушивают в начале диастолы после II тона — протодиастолический ритм галопа.
«Ритм перепела» — признак сужения левого атриовентрикулярного отверстия — сочетание усиленного (хлопающего) I тона и раздвоения II тона, выслушиваемого на верхушке сердца и в точке Боткина и обусловленного появлением дополнительного тона (щелчка) открытия митрального клапана. При «ритме перепела» обычно выслушивают характерный для митрального стеноза диастолический шум.
Эмбриокардия — маятникообразный ритм, когда продолжительность систолы и диастолы практически одинакова, а громкость и тембр I и II тонов сердца не отличаются друг от друга — возникает при острой сердечной недостаточности, пароксизмальной тахикардии, высокой лихорадке и др.
Сердечные шумы
Органические систолические шумы подразделяют на два типа:
- Шумы изгнания возникают в тех случаях, когда во время систолы кровь встречает препятствие при прохождении из одного отдела сердца в другой или в крупные сосуды, — систолический шум изгнания при стенозе устья аорты или лёгочного ствола, а также стенозах выходного тракта желудочков. Чем продолжительнее шум изгнания, тем более выражен стеноз.
- Шумы регургитации возникают, когда кровь во время систолы поступает назад в предсердия. Их выслушивают при недостаточности митрального и трёхстворчатого клапанов, а также при ДМЖП.
Диастолические шумы также делят на два типа:
- Ранние диастолические шумы возникают при недостаточности клапанов аорты или лёгочной артерии за счёт обратного тока крови из сосудов в желудочки при неполном смыкании створок клапана.
- «Задержанные» диастолические шумы выслушивают при стенозе левого или правого атриовентрикулярного отверстия, так как во время диастолы имеется сужение на пути тока крови из предсердий в желудочки. Непрерывный систолодиастолический шум чаще всего отмечают у больных с открытым артериальным протоком.
Коронарная недостаточность
Коронарная недостаточность — несоответствие кровотока по венечным артериям сердца потребности миокарда в кислороде, ведущее к диффузной или локальной ишемии миокарда. Различают острую (внезапное нарушение проходимости венечной артерии вследствие её спазма, тромбоза или эмболии) и хроническую (постоянное уменьшение кровотока по венозным артериям) коронарную недостаточность. Отдельно выделяют относительную недостаточность коронарного кровообращения, обусловленную гипертрофией миокарда при неизменённых венечных артериях. Причины коронарной недостаточности у детей — врождённые аномалии, заболевания и травмы венечных сосудов, относительная недостаточность коронарного кровотока, гипоплазия миокарда желудочков.
Сердечная недостаточность
Синдром сердечной недостаточности — состояние, при котором сердце не способно перевести венозный приток в адекватный сердечный выброс. Сердечная недостаточность развивается при некоторых токсических, септических состояниях, а также сопровождает врождённые и приобретённые пороки сердца, миокардит, фиброэластоз, аритмии и др.
Левожелудочковая недостаточность клинически проявляется одышкой, повышенной утомляемостью, потливостью, ощущением сердцебиения, тахикардией. Крайнее проявление левожелудочковой недостаточности — отёк лёгкого. Хроническая левожелудочковая недостаточность характеризуется расширением границ относительной тупости сердца влево, приглушённостью или глухостью сердечных тонов, появлением дополнительных III и IV тонов.
Правожелудочковая недостаточность проявляется увеличением печени и селезёнки, появлением отёчного синдрома, скоплением жидкости в серозных полостях.
Выделяют 3 степени сердечной недостаточности (по Белозёрову Ю.М. Мурашко Е.В. Гапоненко В.А. 1994).
- I степень: тахикардия (ЧСС на 20-30% больше нормы) и одышка (ЧДД на 30-50% больше нормы) в покое; исчезающий на фоне кислородотерапии цианоз слизистых оболочек, глухость сердечных тонов, расширение границ сердца, повышение ЦВД до 80100 мм вод.ст.
- НА степень: тахикардия (ЧСС на 30-50% больше нормы) и одышка (ЧДД на 50-70% больше нормы), цианоз слизистых оболочек, акроцианоз, периорбитальные отёки, глухость тонов сердца, расширение границ сердечной тупости, увеличение печени (на 2-3 см выступает изпод края рёберной дуги), повышение ЦВД и снижение сердечного выброса на 2030%.
- ПБ степень: те же изменения, появление застоя в малом круге кровообращения, олигурия, периферические отёки.
- III степень (стадия декомпенсации): тахикардия (ЧСС на 50-60% больше нормы) и одышка (ЧДД на 70-100% больше нормы), глухость тонов, расширение границ сердца, признаки начинающегося отёка лёгких, гепатомегалия, периферические отёки, асцит. В терминальной стадии — брадикардия, снижение АД, брадипноэ, мышечная гипотония, арефлексия, повышение ЦВД до 180-200 мм вод.ст. уменьшение сердечного выброса на 5070%.
Материалы на эту же тему:
Сердечная недостаточность у детей
В литературе и клинической практике широко используют понятие «недостаточность кровообращения», на самом деле это нарушение кровообращения, связанное с двумя основными факторами:
-
снижение сократительной способности миокарда; ослабление тонического напряжения периферических сосудов.
Ослабление тонического напряжения периферических сосудов представляет собой, по определению, сосудистую недостаточность. Её встречают изолированно чаще всего у практически здоровых лиц с явлениями вегетативной дистонии со сниженным симпатическим обеспечением и относительным преобладанием парасимпатических влияний, т.е. при асимпатикотонии, а также у лиц с первичным истинным преобладанием парасимпатического влияния вегетативного отдела центральной нервной системы. Конечно, сосудистая недостаточность может быть вторичной и проявляться при острых и хронических инфекциях, эндокринной патологии, хроническом течении неинфекционных заболеваний, в том числе у лиц с сердечно-сосудистой патологией.
Ведущие клинические признаки сосудистой недостаточности — побледнение, возможные головокружения, в крайних ситуациях — потеря сознания (вазо-вагальные обмороки), как следствие снижения артериального давления при низком периферическом сопротивлении сосудов. Сосудистая недостаточность не сопровождается одышкой, тахикардией; никогда не отмечают увеличения печени, отсутствуют периферические отёки и другие признаки застойных явлений. Границы относительной сердечной тупости не расширены, тоны сердца могут быть более громкими за счёт недостаточного наполнения камер сердца. При сосудистой форме недостаточности кровообращения сократительная функция сердца не нарушена. У лиц с органической сердечной патологией сосудистая недостаточность бывает следствием сердечной недостаточности. Сочетание сосудистой и сердечной форм недостаточности кровообращения называют сердечно-сосудистой недостаточностью.
Само понятие сердечная недостаточность можно определить следующим образом:
-
состояние, обусловленное нарушением внутрисердечной и периферической гемодинамики, связанное со снижением сократительной способности миокарда; состояние, обусловленное неспособностью сердца перевести венозный приток в адекватный сердечный выброс.
Собственно, последнее определение и представляет собой гемодинамическую основу клинических признаков сердечной недостаточности.
Выделяют две формы сердечной недостаточности: острую и хроническую. Острая сердечная недостаточность возникает при инфаркте миокарда, острой недостаточности митрального или аортального клапана, разрыве стенок левого желудочка. Острая сердечная недостаточность может осложнить течение хронической сердечной недостаточности.
Поскольку чаще речь идёт о хронической сердечной недостаточности, приводим ещё одно определение: хроническая сердечная недостаточность — синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящих к снижению насосной функции сердца (хотя и не всегда), хронической гиперактивации нейрогормональных систем и проявляющийся одышкой, ощущением сердцебиения, повышенной утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме.
Коды по МКБ 10
По МКБ 10 сердечную недостаточность относят к IX классу: болезни системы кровообращения. Шифруют кодом 150: застойная сердечная недостаточность — 150.0, левожелудочковая — 150.1.
Эпидемиология сердечной недостаточности
Необходимость обращения к этой проблеме продиктована следующими причинами:
-
плохой прогноз синдрома; риск внезапной смерти в 5 раз больше, чем в популяции; 5-летняя выживаемость больных с хронической сердечной недостаточностью — менее 50%; число больных с бессимптомным течением (бессимптомная дисфункция левого желудочка) значительно превышает число больных с клинически выраженной хронической сердечной недостаточности.
Представленные позиции касаются взрослого контингента больных. Точной статистики о количестве больных, а тем более детей с хронической сердечной недостаточностью в Украине не существует.
Причины сердечной недостаточности
В возрастном аспекте этиологическими факторами сердечной недостаточности могут быть следующие:
-
период новорождённости: врождённые пороки сердца, как правило, в этом возрасте сложные, комбинированные и сочетанные; грудной возраст:
-
врождённые пороки сердца, врождённый миокардит — ранний (фиброэластоз эндокарда и миокарда) и поздний; приобретённые клапанные пороки сердца, в этом возрасте — как следствие инфекционного эндокардита; острый миокардит.
Патогенез сердечной недостаточности
В настоящей работе речь идёт о хронической сердечной недостаточности. Это связано с тем, что, строго говоря, острую сердечную недостаточность без предшествующего длительного заболевания сердца встречают в клинической практике не так часто. Примером такого состояния может быть, вероятно, острый миокардит ревматического и неревматического генеза. Чаще же всего острая сердечная недостаточность возникает как осложнение хронической, возможно, на фоне какого-либо интеркуррентного заболевания и характеризуется быстрым развитием и тяжестью отдельных симптомов сердечной недостаточности, демонстрируя тем самым декомпенсацию.
На ранних стадиях нарушения функций сердца или сердечной недостаточности периферическое кровообращение остаётся адекватным потребностям тканей. Этому способствует подключение первичных механизмов адаптации уже на ранних, доклинических этапах сердечной недостаточности, когда ещё отсутствуют явные жалобы и только внимательный осмотр позволяет констатировать наличие данного синдрома.
Классификация сердечной недостаточности
Острая и хроническая сердечная недостаточность может быть левожелудочковой и правожелудочковой, однако чаще одновременно развивается недостаточность обоих желудочков, т.е. тотальная сердечная недостаточность. В настоящее время в нашей стране используют две классификации в оценке сердечной недостаточности у взрослых.
Классификация Н.Д. Стражеско и В.Х. Василенко предполагает следующие стадии.
-
I стадия — скрытая сердечная недостаточность, выявляемая только при физической нагрузке. II стадия — выраженная длительная сердечная недостаточность (застой в малом и/или большом круге), симптомы выражены в покое:
-
II А — нарушения гемодинамики выражены слабо, в одном из отделов (в большом или малом круге кровообращения): II Б — глубокие нарушения гемодинамики — окончание длительной стадии, вовлечение большого и малого кругов кровообращения:
III стадия, конечная — дистрофические изменения в органах с тяжёлыми нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми изменениями в структуре органов и тканей.
Симптомы сердечной недостаточности
Один из ранних и наиболее характерных признаков левожелудочковой сердечной недостаточности — одышка. Сначала одышка возникает только при физической нагрузке, быстрой ходьбе, беге, подъёме по лестнице и т.п. В дальнейшем она возникает и в покое, усиливаясь при перемене положения тела, во время разговора и приёма пищи. Одышка, обусловленная заболеваниями сердца, усиливается в горизонтальном положении больного. Поэтому дети с сердечной недостаточностью принимают вынужденное полусидячее положение (ортопноэ), в нём они чувствуют облегчение.
Для правожелудочковой недостаточности также характерны такие субъективные симптомы, как быстрая утомляемость, слабость, нарушения сна и др. Кашель, одышка, цианоз обычно выражены в разной степени и часто не соответствуют тяжести застойных явлений в большом круге кровообращения. Они чаще зависят от характера основного заболевания, лежащего в основе недостаточности правых отделов.
Диагностика
Диагностика левожелудочковой недостаточности основана также на данных инструментальных методов обследования. Так, наиболее информативными в этом отношении бывают данные ЭКГ: размеры полости левого предсердия, левого желудочка, величина фракции выброса. При левожелудочковой недостаточности эти показатели могут значительно меняться. Выраженное увеличение полости левого предсердия, как правило, отражает высокую степень перегрузки малого круга кровообращения и совпадает с клиническими признаками лёгочной гипертензии. Увеличение левого предсердия в некоторых случаях имеет большее значение, чем увеличение полости левого желудочка.
При оценке тяжести сердечной недостаточности не следует забывать об общих методах физикального обследования, в частности о характеристиках артериального давления. Показатели артериального давления при сердечной недостаточности могут свидетельствовать о тяжести состояния больного. Так, снижение сердечного выброса приводит к понижению систолического давления.
Лечение сердечной недостаточности
Лечение сердечной недостаточности направлено на повышение сократительной способности миокарда, ликвидацию застойных явлений (задержки жидкости), нормализацию функций внутренних органов и гомеостаза. Безусловно, обязательное условие — лечение основного заболевания, ставшего причиной сердечной недостаточности.
Общая тактика и принципы лечения хронической сердечной недостаточности
Цели при лечении хронической сердечной недостаточности таковы:
-
устранение симптомов заболевания — одышки, сердцебиения, повышенной утомляемости, задержки жидкости в организме; защита органов-мишеней (сердце, почки, мозг, сосуды, мускулатура) от поражения: улучшение качества жизни; уменьшение количества госпитализаций: улучшение прогноза (продление жизни).
Осложнения сердечной недостаточности
Осложнения могут присоединяться на разных этапах сердечной недостаточности. По мере нарастания степени сердечной недостаточности осложнения возникают чаще и протекают тяжелее. Некоторые осложнения могут стать непосредственной причиной смерти.
Истинная гипонатриемия развивается при длительном применении диуретиков на фоне бессолевой диеты. При этом содержание натрия в сыворотке крови составляет менее 130 ммоль/л. Возникают мучительная жажда, снижение аппетита, сухость в полости рта, рвота и др.
На ЭКГ возможно укорочение АВ-проведения, изменение конечной части желудочкового комплекса.