Диагностика и лечение желудочковой пароксизмальной тахикардии.
Желудочковая пароксизмальная тахикардия (ЖТ) — в большинстве случаев это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения желудочковых сокращений до 150–180 уд. в мин (реже — более 200 уд. в мин или в пределах 100–120 уд. в мин), обычно при сохранении правильного регулярного сердечного ритма.
Желудочковая пароксизмальная тахикардия стоит на первом месте среди всех жизнеугрожающих аритмий (как желудочковых, так и наджелудочковых), так как не только крайне неблагоприятна для гемодинамики сама по себе, но и реально угрожает переходом в трепетание и фибрилляцию желудочков, при которых координированное сокращение желудочков прекращается. Это означает остановку кровообращения и, при отсутствии реанимационных мероприятий, — переход в асистолию («аритмическая смерть»).
Нарушения ритма и проводимости могут протекать как бессимптомно, так и манифестировать яркой симптоматикой, начиная от ощущений сердцебиения и заканчивая развитием выраженной артериальной гипотензии, стенокардии, синкопальных состояний и проявлений острой сердечной недостаточности.
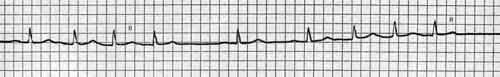
Диагностика желудочковых пароксизмальных тахикардий основывается на данных ЭКГ и физикальном обследовании.
Уточнение клинического варианта желудочковой тахикардии осуществляется с помощью суточного мониторирования ЭКГ по Холтеру.
В дифференциальной диагностике и оценке прогноза при желудочковой тахикардии может помочь проведение внутрисердечного электрофизиологического исследования (ЭФИ) и регистрация чреспищеводной ЭКГ.
Для определения прогноза желудочковых пароксизмальных тахикардий большую роль играют данные функциональных показателей сердца, определяемых при проведении эхокардиографии
Цели обследования и динамического наблюдения пациентов с желудочковой пароксизмальной тахикардией
1. Убедиться в том, что имеется действительно желудочковая, а не суправентрикулярная, тахикардия с аберрантным проведением электрического импульса и уширенными комплексами QRS.
2. Уточнить клинический вариант желудочковой пароксизмальной тахикардии (по данным холтеровского мониторирования ЭКГ).
3. Определить ведущий механизм желудочковой тахикардии (реципрокная, автоматическая или триггерная желудочковая тахикардия). С этой целью проводится внутрисердечное ЭФИ и программируемая электрическая стимуляция сердца.
4. По возможности уточнить локализацию эктопического очага. С этой целью проводится внутрисердечное ЭФИ.
5. Оценить прогностическое значение желудочковой тахикардии, риск возникновения фибрилляции желудочков и внезапной сердечной смерти. С этой целью проводится внутрисердечное ЭФИ, сигнал-усредненная ЭКГ с определением поздних потенциалов желудочков, ЭхоКГ с оценкой глобальной и регионарной функции левого желудочка и др. исследования.
6. Подобрать эффективные лекарственные средства для купирования и профилактики рецидивов желудочковой тахикардии (под контролем ЭКГ и холтеровского мониторирования ЭКГ), а также оценить целесообразность хирургических методов лечения тахикардии (внутрисердечное ЭФИ).
Большинство больных с желудочковыми пароксизмальными тахикардиями госпитализируются в экстренном порядке в отделения кардиологической реанимации.
В этих отделениях решаются первая, вторая и пятая задачи обследования. Остальные диагностические задачи решаются обычно в специализированных отделениях (кардиологических и кардиохирургических).
Методы диагностики
Физикальное обследование
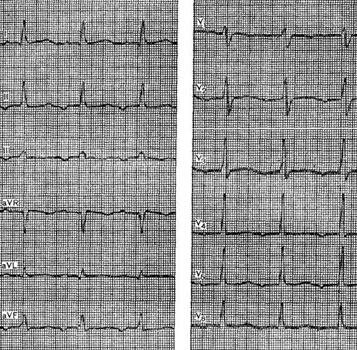
ЭКГ
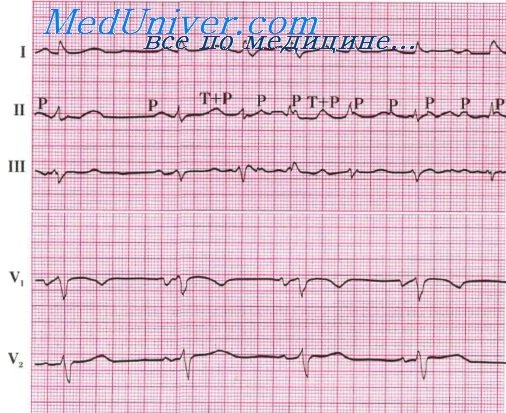
ЭКГ-признаки желудочковых пароксизмальных тахикардий
ЭКГ-признаки желудочковых тахикардий типа “пируэт”
Мониторирование ЭКГ по Холтеру
Пробы с физической нагрузкой
Внутрисердечное электрофизиологическое исследование и чреспищеводное электрофизиологическое исследование
Эхокардиография
Внимательный анализ клинической картины, ЭКГ, Холтеровского мониторирования, нагрузочных проб (тредмил-теста), результатов пробной терапии дает основания для определения наиболее вероятного механизма желудочковой тахикардии по критериям, приведенным ниже.
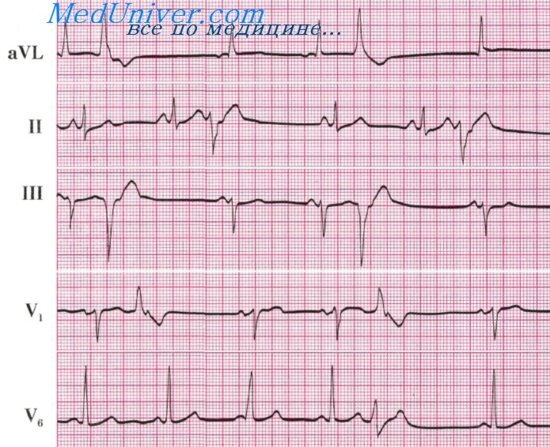
Дифференциальная диагностика желудочковых пароксизмальных тахикардий
Дифференциальная диагностика желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной тахикардии с широкими комплексами QRS (аберрантное проведение) имеет первостепенное значение, поскольку лечение этих двух нарушений ритма основано на разных принципах, и прогноз желудочковых пароксизмальных тахикардий гораздо более серьезен, чем наджелудочковой предсердной тахикардии.
Разграничение желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной таикардии с аберрантными комплексами QRS основано на следующих признаках:
При желудочковых тахикардия в грудных отведениях, в том числе в отведении V1:
· Комплексы QRS имеют монофазный (типа R или S) или двухфазный (типа qR, QR или rS) вид.
· Трехфазные комплексы типа RSr не характерны для желудочковых пароксизмальных тахикардий.
· Продолжительность комплексов QRS превышает 0,12 с.
При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании удается выявить АВ-диссоциацию, что доказывает наличие желудочковой тахикардии.
Для наджелудочковой предсердной таикардии с аберрантными комплексами QRS характерно:
· В отведении V1 желудочковый комплекс имеет вид rSR (трехфазный).
· Зубец Т может не быть дискордантным основному зубцу комплекса QRS.
· Продолжительность комплекса QRS не превышает 0,11–0,12 с.
При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании регистрируются зубцы Р, соответствующие каждому комплексу QRS (отсутствие АВ-диссоциации), что доказывает наличие наджелудочковой пароксизмальной тахикардии.
Таким образом, самым надежным признаком той или иной формы предсердной тахикардии является наличие (при желудочковых пароксизмальных тахикардиях) или отсутствие (при наджелудочковых предсердных тахикардиях) АВ-диссоциации с периодическими “захватами” желудочков, что в большинстве случаев требует проведения внутрисердечного или чреспищеводного электрофизиологического исследования с целью регистрации на ЭКГ зубцов Р.
Краткий алгоритм дифференциальной диагностики аритмий с широкими комплексами можно представить следующим образом:
Необходима оценка ранее снятых ЭКГ для исключения имевшейся блокады пучка Гиса и синдрома WPW.
При их отсутствии остается отграничить наджелудочковую тахикардию с преходящей блокадой от желудочковой тахикардии.
При тахизависимых внутрижелудочковых блокадах ширина комплекса QRS редко превышает 0.12сек, при желудочковой тахикардии она обычно больше 0.14 сек.
При тахизависимой блокаде в отведении V1 желудочковые комплексы чаще трехфазные и напоминают таковые при блокаде правой ножки, а при желудочковой тахикардии они, как правило, одно- или двухфазные, часто в отведениях V1-V6 направлены в одну и ту же сторону.
При оценке ЭКГ-картины необходимо оценивать (но не переоценивать!) состояние гемодинамики: оно обычно быстрее и существеннее ухудшается при желудочковых тахикардиях.
Уже при обычном клиническом (физикальном) обследовании больного с пароксизмальной тахикардией, в частности, при осмотре вен шеи и аускультации сердца, часто можно выявить признаки, характерные для каждого вида пароксизмальной тахикардии. Однако эти признаки недостаточно точны и специфичны, и основные усилия медперсонала должны быть направлены на обеспечение ЭКГ-диагностики (желательно мониторной), обеспечения доступа к вене и непосредственной доступности средств терапии.
Так, при наджелудочковой тахикардии с АВ-проведением 1:1 наблюдается совпадение частоты артериального и венозного пульса. Причем пульсация шейных вен однотипна и носит характер отрицательного венозного пульса, а громкость I тона остается одинаковой в разных сердечных циклах.
Лишь при предсердной форме наджелудочковой пароксизмальной тахикардии наблюдается эпизодическое выпадение артериального пульса, связанное с преходящей АВ-блокадой II степени.
При желудочковой тахикардии наблюдается АВ-диссоциация: редкий венозный пульс и гораздо более частый артериальный. При этом периодически появляются усиленные “гигантские” волны положительного венозного пульса, обусловленные случайным совпадением сокращения предсердий и желудочков при закрытых АВ-клапанах. I тон сердца при этом также меняет свою интенсивность: от ослабленного до очень громкого (“пушечного”) при совпадении систолы предсердий и желудочков.
Устойчивая мономорфная (классическая) желудочковая тахикардия относится к тяжелым и опасным для жизни аритмиям, при этой форме желудочковых тахикардий требуются неотложное купирование и эффективная профилактика пароксизмов.
При неустойчивой желудочковой тахикардии ( 4Б градация по B. Lown ) немедленное вмешательство обычно не требуется, но ухудшается прогноз больных с органическим поражением сердца.
Купирование пароксизмов желудочковой тахикардии
При оказании экстренной помощи при пароксизмальных желудочковых нарушениях сердечного ритма врач должен получить ответы на следующие вопросы:
Есть ли в анамнезе заболевания сердца, щитовидной железы, эпизоды нарушений ритма или необъяснимых потерь сознания.
Следует уточнить, не отмечались ли подобные явления среди родственников, не было ли среди них случаев внезапной смерти.
Какие лекарственные средства пациент принимал в последнее время.
Некоторые лекарственные средства провоцируют нарушения ритма и проводимости – антиаритмические препараты. диуретики. холинолитики и т.д.
Кроме того, при проведении неотложной терапии необходимо учитывать взаимодействие антиаритмических препаратов с другими лекарственными средствами.
Большое значение имеет оценка эффективности использованных ранее с целью купирования нарушений ритма препаратов. Так, если пациенту традиционно помогает одно и то же лекарственное средство, имеются достаточно вески основания предполагать, что это же средство будет эффективным и на сей раз.
Кроме того, в затруднительных диагностических случаях уточнить характер нарушений ритма можно ex juvantibus. Так, при тахикардии с широкими QRS эффективность лидокаина свидетельствует, скорее, в пользу желудочковой тахикардии, а АТФ, напротив, в пользу тахикардии узловой.
Не было ли обмороков, удушья, боли в области сердца, непроизвольного мочеиспускания или дефекации, судорог.
Необходимо выявить возможные осложнения аритмии.
Общие принциы купирования пароксизма желудочковой тахикардии
Даже при отсутствии уверенности в желудочковом происхождении тахикардии с широкими комплексами ее купирование проводится по принципам купирования пароксизма желудочковой тахикардии.
При выраженных нарушениях гемодинамики проводят экстренную электрическую кардиоверсию .
При синхронизированной кардиоверсии чаще всего эффективен заряд 100 Дж.
Если во время желудочковой тахикардии пульс и АД не определяются, используют разряд 200 Дж, а в отсутствие эффекта — 360 Дж.
При невозможности немедленного использования дефибриллятора кардиоверсии предшествует прекордиальный удар, непрямой массаж сердца и искусственная вентиляция легких.
При утрате больным сознания (сохранение или немедленный рецидив желудочковой тахикардии / фибрилляции желудочков) дефибрилляция повторяется на фоне в/в струйного (при отсутствии пульса – в подключичную вену или внутрисердечно) введения адреналина — 1.0 мл 10% р-ра на 10.0 мл физраствора.
При отсутствии пульса введение необходимо произвести в подключичную вену или внутрисердечно.
Вместе с адреналином вводятся антиаритмические препараты (обязательно под контролем ЭКГ!):
· Лидокаин в/в 1-1,5 мг/кг или
· Бретилия тозилат (Орнид) в/в 5-10 мг/кг или
· Амиодарон в/в 300-450мг.
Необходима немедленная отмена препарата, который мог вызвать желудочковую тахикардию.
Необходимо отменить следующие лекарственные препараты: хинидина ( Кинидин Дурулес ), дизопирамида. этацизина ( Этацизин ), соталола ( Сотагексал. Соталекс ), Амиодарона. нибентана. дофетилида, ибутилида, а также трициклических антидепрессантов, солей лития и других препаратов, провоцирующих изменения QT.
Медикаментозное купирование пароксизма желудочковой тахикардии проводится в следующем порядке — по этапам:
1 ЭТАП
1. Лидокаин в/в 1-1,5 мг/кг однократно струйно в течение 1.5-2 минут (обычно 4-6 мл 2% раствора на 10 мл физраствора).
2. При отсутствии эффекта и стабильной гемодинамике продолжать введение по 0.5-0.75 мг/кг каждые 5-10 мин. ( до общей дозы 3 мг/кг в течение часа).
3. После купирования пароксизма желудочковой тахикардии профилактически вводят в/м 4.0-6.0 мл 10% р-ра лидокаина (400-600мг) каждые 3-4часа.
4. Лидокаин эффективен в 30% случаев.
5. Лидокаин противопоказан при выраженных нарушениях поперечной проводимости.
6. При желудочковой тахикардии типа «пируэт». развившейся на фоне удлиненного QT, купирование можно начинать с в/в введения магния сульфата 10.0-20.0 мл 20% р-ра (на 20.0 мл 5% р-ра глюкозы в течение 1-2 мин. под контролем АД и частоты дыхания) с последующим в/в капельным введением (в случае рецидивов) 100 мл 20% р-ра магния сульфата на 400 мл физраствора со скоростью 10-40 капель/мин.
7. При отсутствии эффекта — проводится электроимпульсная терапия.
8. В дальнейшем (на втором этапе) тактика лечения определяется сохранностью функции левого желудочка, то есть наличием сердечной недостаточности.
2 ЭТАП
1. У больных с сохранной функцией левого желудочка (более 40%):
2. Новокаинамид в/в 1000мг (10мл 10%р-ра) струйно медленно под контролем АД, или в/в инфузия со скоростью30-50 мг/мин до общей дозы 17 мг/кг.
3. Новокаинамид эффективен до 70% случаев.
4. Пременение новокаинамида ограничено, так как у большинства больных с желудочковыми тахикардиями имеется недостаточность кровообращения, при которой новокаинамид противопоказан!
5. Или соталол 1.0-1.5 мг/кг ( Сотагексал. Соталекс ) – в/в инфузия со скоростью 10мг/мин. Ограничения к применению соталола те же, что у новокаинамида .
6. У больных со сниженной функцией левого желудочка (менее 40%):
7. Амиодарон в/в 300мг (6мл 5% раствора) в течение 5-10 минут в 5% р-ре глюкозы.
8. При неэффективности амиодарона следует переходить к электрической кардиоверсии.
9. При наличии эффекта необходимо продолжить терапию по следующей схеме:
10. Общая суточная доза амиодарона в первые сутки должна составлять около 1000 (максимально до 1200) мг.
11. Для продолжения медленной инфузии 18 мл амиодарона (900 мг) разводят в 500 мл 5% р-ра глюкозы и вводят сначала со скоростью 1 мг/мин. в течение 6 часов, затем — 0.5 мг/мин. — последующие 18 часов.
12. В дальнейшем, после первых суток инфузии, можно продолжить поддерживающую инфузию со скоростью 0.5мг/мин.
13. При развитии повторного эпизода желудочковой тахикардии или при фибрилляции желудочков можно дополнительно ввести 150 мг амиодарона в 100мл 5% раствора глюкозы в течение 10мин.
14. После стабилизации состояния Амиодарон назначается внутрь для поддерживающей терапии.
15. При отсутствии эффекта от проводимой на втором этапе терапии проводится электроимпульсная терапия, либо переходят к третьему этапу лечения.
3 ЭТАП
1. У больных с частыми рецидивами желудочковой тахикардии, особенно при инфаркте миокарда, для повышения эффективности повторных попыток электроимпульсной терапии — вводится бретилия тозилат (орнид) 5мг/кг внутривенно в течение 5 минут на 20-50 мл физраствора.
2. При отсутствии эффекта через 10 минут можно повторить введение в удвоенной дозе.
3. Поддерживающая терапия – 1-3 мг/мин бретилия тозилата в/в капельно.
37. Клиническая электрокардиографическая диагностика атриовентрикулярной блокады III степени. Лечение.
АВ-блокада III степени (полная АВ-блокада)
· Суправентрикулярные импульсы не проводятся к желудочкам — возникает разобщение желудочкового и предсердного ритмов (атриовентрикулярная диссоциация).
· Редко возможно ретроградное проведение от желудочков к предсердиям.
· Зубцы Р возникают регулярно с частотой характерной для синусового узла.
· Комплексы QRS отражают желудочковый ритм (в большинстве случаев QRS>0.12сек).
· Интервалы P-P и R-R – постоянны, но интервалы R-R длиннее интервалов Р-Р.
· При происхождении гетеротопных комплексов QRS из более проксимальных отделов желудочковой проводящей системы (пучок Гиса в месте соединения с АВ-узлом) комплексы QRS не расширены и возникают с частотой 40-50/мин.
· При возникновении комплексов QRS из дистальных отделов проводящей системы – комплексы расширены и появляются с частотой 30-40/мин.
Объем терапии при АВ-блокадах определяется степенью нарушения проводимости, остротой развития блокады, этиологией и тяжестью клинических проявлений.
Принципы лечения АВ-блокад
В первую очередь отменяют все препараты, которые способны провоцировать развитие нарушений проводимости. Исключение составляют случаи хронической АВ-блокады I степени с умеренным и непрогрессирующим увеличением P-Q, при которых специального лечения не требуется и возможно осторожное назначение антиаритмических препаратов.
При доказанном функциональном характере блокады проводится осторожная коррекция вегетативного статуса. Возможно применение Беллоида по 1 табл. 4 раза в день или Теопека 0,3 г по 1/4 табл. 2-3 раза в день.
При остром развитии нарушений проводимости проводится в первую очередь этиотропное лечение.
Интенсивная терапия собственно нарушений проводимости необходима, если зафиксирована брадикардия (ЧСС менее 50 уд/мин), на фоне которой развиваются следующие патологические явления:
Синдром Морганьи-Адамс-Стокса.
Шок.
Отек легких.
Артериальная гипотензия.
Ангинозная боль.
Наблюдается прогрессирующее уменьшение ЧСС или нарастание эктопической желудочковой активности.
Экстренную терапию проводят в зависимости от тяжести нарушения проводимости:
Асистолия, приступы Морганьи-Адамс-Стокса требуют проведения реанимационных мероприятий. Подробнее: Лечение асистолии .
Проксимальная блокада III степени с относительно частым ритмом (более 40 уд/мин), АВ-блокада II степени типа Мобитц I (во избежание прогрессирования), а также медленный узловой ритм, провоцирующий тахиаритмии, при инфаркте миокарда требуют назначения атропина 0.5-1.0мл 0.1% раствора п/к до 4-6раз в сутки под контролем монитора; с профилактической целью целесообразна установка временного эндокардиального кардиостимулятора.
Если острое развитие блокад происходит не на фоне инфаркта или застойной сердечной недостаточности, при неэффективности атропина может быть использован изопротеренол 1-2мг на 500мл 5% раствора глюкозы в/в капельно под контролем ЧСС.
При хронических АВ-блокадах возможно наблюдение (при блокадах I степени, II степени Мобитц I), консервативная терапия беллоидом 1 табл. 4-5 раз в день, теопеком 0.3г по 12-14 табл. 2-3раза в день, коринфаром 10 мг по 1табл. 3-4 раза в день) либо установка постоянного электрокардиостимулятора.
Установка электрокардиостимулятора при АВ-блокадах
Показания к временной эндокардиальной стимуляции:
· АВ-блокада III степени с ЧСС менее 40 уд/мин.
· АВ-блокада II степени Мобитц II.
· АВ-блокада II степени Мобитц I при переднем инфаркте миокарда.
· Остро развившаяся блокада обеих ножек пучка Гиса.
При сохранении нарушений АВ-проводимости по истечении 3недель от развития инфаркта должен решаться вопрос об установке постоянного ЭКС по обычным показаниям.
Показания и противопоказания к установке постоянного электрокардиостимулятора:
· Абсолютные показания к установке постоянного электрокардиостимулятора:
· Приступы Морганьи-Адамс-Стокса в анамнезе (хотя бы однократно).
· Полная АВ- блокада (стойкая или преходящая) с частотой ритма желудочков менее 40 в 1 мин или периодами асистолии длительностью 3 с и более.
· АВ-блокада типа Мобитц II.
· АВ-блокада II или III степени.
· Блокада обеих ножек пучка Гиса или полная АВ-блокада при наличии симптоматичной брадикардии, застойной сердечной недостаточности, стенокардии, высокой систолической артериальной гипертензии – независимо от ЧСС.
· АВ-блокада II или III степени в сочетании с необходимостью принимать лекарственные препараты, которые угнетают желудочковый ритм, в частности по поводу эктопических желудочковых аритмий.
· Дистальная (на уровне или ниже пучка Гиса по данным гистографии) АВ-блокада II (типа Мобитц I или II).
· АВ-блокада III степени, постоянная или перемежающаяся (комплекс QRS >=0.14сек).
· Преходящая АВ-блокада высокой степени в сочетании с блокадой ножки или ножек пучка Гиса.
· Сочетание блокады правой ножки пучка Гиса и задней ветви левой ножки пучка Гиса.
· АВ-блокада III степени с симптомной брадикардией в сочетании с фибрилляцией или трепетанием предсердий, или эпизодами наджелудочкой тахикардии.
· Предсердно-желудочковая блокада III степени сердца после аблации АВ-узла и в случае миотонической дистрофии.
· У больных, перенесших инфаркт миокарда, постоянная электрокардиостимуляция считается абсолютно показанной при возникновении стойкой АВ-блокады II или III степени или блокады обеих ножек пучка Гиса, а также преходящей АВ-блокады высокой степени, сочетающейся с блокадой ножек пучка Гиса.
· Относительные показания к установке постоянного электрокардиостимулятора:
· Асимптомная хроническая АВ-блокада III степени с ЧСС выше 40 ударов в минуту является относительным показанием к установке постоянного ЭКС — пытаться устранять ее медикаментозно не следует!
Противопоказания к установке постоянного электрокардиостимулятора:
· Постоянную электрокардиостимуляцию не рекомендуют при предсердно-желудочковой блокаде I степени (за исключением пациентов с выраженным удлинением PQ (более 0.3сек) на фоне хронической сердечной недостаточности).
· Постоянную электрокардиостимуляцию не рекомендуют при бессимптомном течении предсердно-желудочковой блокады II степени I типа (проксимальной)
Пароксизмальная желудочковая тахикардия лечение. Пароксизмальные тахикардии с широкими желудочковыми комплекса
По данным ВОЗ, нарушения ритма сердца занимают четвертое место в структуре сердечно-сосудистых заболеваний [10].
Пароксизмальные тахикардии с широкими желудочковыми комплексами можно отнести к группе аритмий, предшествующих остановке сердца, которые, оставаясь нераспознанными и неустраненными, могут в течение 30–60 минут привести к прекращению сердечной деятельности [4], особенно в остром периоде инфаркта миокарда. Пароксизмальные тахикардии с широкими желудочковыми комплексами встречаются в 3–10% случаев инфарцирования миокарда [19] и нередко утяжеляют течение основного заболевания.
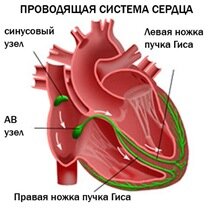
Уширение желудочковых комплексов связывают с нарушением прохождения импульсов по системе Гиса—Пуркинье [3, 11]. Как известно, пучок Гиса является продолжением предсердно-желудочкового (атриовентрикулярного) соединения. Начальный, пенетрирующий, сегмент пучка Гиса идет вниз, проникая через фиброзный треугольник, и переходит в ветвящийся сегмент, который делится на три ветви: переднюю левую, заднюю левую и правую. Левые ветви (передняя и задняя) составляют левую ножку пучка Гиса. Все ветви пучка Гиса интрамурально образуют широкую анастомозирующую сеть волокон Пуркинье.
Каждая из трех ветвей проводящей системы желудочков сердца имеет различные степени уязвимости. Наиболее уязвима правая ветвь (с развитием блокады правой ножки пучка Гиса), наименее – задняя левая ветвь. Появлению полной блокады левой ножки пучка Гиса чаще всего предшествует блокада передней левой ветви.
При полной блокаде левой ножки пучка Гиса препятствие локализуется проксимально, в результате чего импульс возбуждения появляется низко — в области верхушки сердца, в переходной зоне, возбуждаемой правой и левой ножками пучка Гиса. Из этой точки возбуждение распространяется по эндокарду правого желудочка сердца вверх и трансмурально на левую поверхность межжелудочковой перегородки. В противоположность нормальному продвижению импульсов мышечные волокна межжелудочковой перегородки возбуждаются в направлении справа налево и от верхушки к основанию сердца. Однако до сих пор по поводу механизма «уширения» (удлинения) желудочкового комплекса QRS и последовательности распространения волны возбуждения в желудочках сердца при полной блокаде левой ножки пучка Гиса ведутся дискуссии.
Некоторые авторы [6] считают возбуждение перегородки причиной значительного, но не основного расширения комплекса QRS при блокаде левой ножки пучка Гиса.
У больных с блокадой левой ножки пучка Гиса резкое отклонение электрической оси сердца вправо наблюдается после эвакуации асцита, в случае эмболии легочной артерии и т.д.
При блокаде правой ножки пучка Гиса направление распространения импульса не отличается от нормы, т. е. вначале активируется левая часть межжелудочковой перегородки, а затем, с некоторой задержкой, правый желудочек сердца (возбуждение берет начало ниже места блокады правой ножки). Возбуждение всегда идет слева направо через межжелудочковую перегородку, независимо от уровней локализации блока, т. е. его наличия в проксимальных или дистальных «периферических» отделах правой ножки пучка Гиса.
Острый коронарный синдром с элевацией сегментов SТ в большинстве случаев сопровождается формированием на ЭКГ широких желудочковых комплексов. В подобных случаях ЭКГ-диагностика инфаркта миокарда становится малоинформативной.
К наиболее часто встречающимся пароксизмальным тахикардиям с широкими желудочковыми комплексами относятся:
1. Пароксизмальная желудочковая тахикардия.
2. Пароксизмальная суправентрикулярная тахикардия при появлении функциональной блокады одной из ножек пучка Гиса во время приступа.
3. Пароксизмальная суправентрикулярная тахикардия при наличии органической блокады одной из ножек пучка Гиса накануне приступа.
4. Пароксизмальная реципрокная (re-entry) АВ-узловая тахикардия при диссоциации атривентрикулярного узла на — и -каналы с медленным и быстрым проведением соответственно. На ЭКГ в этом случае регистрируются отрицательные (ретроградные) зубцы Р, которые будут следовать непосредственно за уширенными QRS-комплексами.
5. Пароксизмальная антидромная АВ-узловая тахикардия при циркуляции импульса в противоположном направлении: от предсердий к желудочкам через пучок Кента, от желудочков к предсердиям через АВ узел. Возможны варианты участия нескольких дополнительных путей. При этом на ЭКГ регистрируются широкие желудочковые комплексы с -волной – манифестирующий синдром Вольффа—Паркинсона—Уайта (WPW). Синдром WPW имитирует желудочковую форму пароксизма, хотя и сопровождает пароксизмальную АВ-узловую тахикардию.
Пароксизмальные тахикардии с широкими комплексами QRS чаще всего являются истинными желудочковыми тахикардиями, особенно у больных, перенесших инфаркт миокарда.
Наличие широких желудочковых комплексов на электрокардиограмме a priori затрудняет верификацию варианта пароксизмальной тахикардии. В клинической практике довольно часто приходится проводить дифференциальную диагностику пароксизмальных тахикардий с широкими комплексами QRS (более 0,12 с) для выявления желудочковой тахикардии или суправентрикулярной тахикардии с аберрацией.
При пароксизмальных тахикардиях с широкими желудочковыми комплексами требуется длительная запись электрокардиограммы, нередко позволяющая выявить эпизоды блокады проведения через АВ узел, характерные для пароксизма суправентрикулярной тахикардии.
Если пароксизмальная тахикардия с широкими желудочковыми комплексами не сопровождается выпадением отдельных QRS-комплексов и протекает на фоне выраженной дисфункции левого желудочка (ФВ<40%) и нарастающей сердечной недостаточности, то наблюдаемая тахикардия считается желудочкового происхождения. В таких случаях при наличии у больного гемодинамически нестабильного состояния показано незамедлительное проведение электроимпульсной терапии.
Кроме того, о функциональном состоянии миокарда, в частности о его сократительной функции, в определенной степени можно судить по длительности электрической систолы – интервала Q—Т.
Очевидно, что для подавляющего большинства лиц пожилого и старческого возраста характерно удлинение электрической систолы сердца – интервала Q—Т на ЭКГ. Это еще более отчетливо заметно при применении различных функциональных проб, в частности при физической нагрузке. Указанная зависимость свидетельствует о том, что с помощью удлинения интервала Q—Т стареющий миокард компенсирует ослабление своих функциональных возможностей.
В старшей возрастной группе (70 лет и более) уширение интервала Q—Т нередко совпадает с увеличением площади QRS комплекса. В ряде случаев такое уширение зубцов желудочкового комплекса не связано с нарушением процесса деполяризации и, следовательно, с замедлением внутрижелудочковой проводимости, а обусловлено наличием значительных диффузных изменений миокарда на фоне выраженной возрастной гипертрофии миокарда левого желудочка, что ведет к снижению его биоэлектрической активности.
Такая трактовка данного явления вполне обоснована. Увеличение длительности электрической систолы сердца может расцениваться как патологический признак лишь в том случае, если оно сочетается с другими патологическими изменениями электрокардиограммы.
Наблюдаемая динамика роста суммарной площади желудочкового комплекса, обусловленная нарушением проводимости в отдельных участках миокарда желудочков наряду с ослаблением парасимпатических нервных влияний на сердце (необоснованная атропинотерапия), создает условия для возникновения эктопических очагов возбуждения. А если желудочковая эктопия появляется на фоне выраженной синусовой брадикардии, связанной со снижением функции автоматизма синусового узла, возникает непосредственная угроза развития фибрилляции желудочков сердца. В свою очередь угроза возникновения эктопической желудочковой тахикардии нарастает из-за снижения протекторной роли парасимпатического отдела вегетативной нервной системы.
Удлинение интервала Q—T может развиться при использовании ряда медикаментозных средств (антиаритмики I и III классов, психотропные препараты, антибиотики и т.д.), при состояниях, сопровождающихся гипокалиемией и гипомагнезиемией, метаболическом ацидозе, нарушении микроциркуляции, особенно у лиц пожилого и старческого возраста.
Особой формой пароксизмальной тахикардии с широкими желудочковыми комплексами является синдром преждевременного возбуждения желудочков (WPW–синдром). По сути это электрокардиографический синдром, признаками которого являются укорочение интервала P—Q в пределах 0,10—0,12 с; уширение комплекса QRS до 0,12 с и более; -волна в начальной части желудочкового комплекса, создающая его уширение. WPW–синдром обусловлен врожденной особенностью проводящей системы сердца, наличием дополнительных пучков, соединяющих предсердия и желудочки (пучок Кента). По дополнительным пучкам распространение импульсов происходит быстрее, чем по АВ соединению, благодаря чему наступает преждевременное возбуждение начальной части желудочков, которое переходит в возбуждение остальной их части уже под влиянием импульса из АВ соединения.
Распространение WPW–синдрома точно учесть невозможно, так как очень часто он не дает клинических проявлений. По данным некоторых авторов, он встречается в 0,01—0,31% и даже в 3,1% случаев, чаще у мужчин [3, 11]. Несмотря на врожденный характер патологии (очевидно, генетически обусловленный), проявиться WPW–синдром может в любом возрасте, а во второй половине жизни — на фоне таких заболеваний, как порок сердца, ишемическая болезнь, в том числе инфаркт миокарда, гипертоническая болезнь, тиреотоксикоз, миокардит, кардиомиопатия (застойная и гипертрофическая). WPW–синдром может быть постоянным, преходящим, альтернирующим, иногда он проявляется только в отдельных желудочковых комплексах. В 60–70% случаев лица с WPW–синдромом практически здоровы и трудоспособны [4].
Диагностика WPW–синдрома затруднена, если он носит преходящий характер и не выявляется при эпизодической регистрации электрокардиограммы. Картина ЭКГ при WPW–синдроме требует дифференциального диагноза: с блокадой ножки пучка Гиса; с желудочковыми экстрасистолами и желудочковой формой пароксизмальной тахикардии; с инфарктом миокарда (деформация QRS-комплекса, депрессия сегмента ST). Важно диагностировать сочетание WPW–синдрома и мерцательной аритмии, так как этим определяется антиаритмическая терапия (нельзя применять блокаторы кальциевых каналов, -блокаторы, сердечные гликозиды). Частота сердечных сокращений при WPW–синдроме достигает 200 и более.
Таким образом, основная причина, вызывающая появление широких QRS комплексов на электрокардиограмме, — кардиальный фактор (комплекс всех анатомо-функциональных и биохимических изменений миокарда).
Лечение и профилактика тахикардий с широкими желудочковыми комплексами, равно как и других нарушений ритма и проводимости сердца, — одна из важнейших проблем медицинской практики. Выбор правильной тактики ведения таких больных сопряжен с определенными трудностями. При возникновении тахикардии с широкими желудочковыми комплексами перед врачом практически всегда стоят два вопроса. Первый – каким способом прекратить пароксизм и насколько эффективным и безопасным окажется лечение основного заболевания; второй – как долго сохранится нормальный синусовый ритм.
В настоящее время в арсенале кардиологов насчитывается свыше 50 антиаритмических препаратов [17]. Однако, по мнению большинства авторов [12, 14, 16], ни один из них не отвечает предъявляемым к ним требованиям. Всем противоаритмическим средствам в той или иной мере присущи серьезные недостатки, препятствующие или даже исключающие их применение у некоторых пациентов, особенно с острым инфарктом миокарда. Основными недостатками антиаритмических препаратов являются:
1. Угнетающее действие на основные функции миокарда (кардиоплегический эффект).
2. Отсутствие положительного эффекта у значительной части больных (до 15%) [12].
3. Кардиальные и внекардиальные побочные эффекты (наблюдаются в среднем у 20–40%, а по некоторым данным, у 80% больных) [1, 7, 26].
4. Необходимость длительного приема препарата исключает возможность быстрого прекращения аритмии.
5. Необходимость строгой дифференциации варианта пароксизмальной тахикардии при назначении медикаментов.
Электрофизиологические исследования у больных с пароксизмальными тахикардиями позволили открыть новые механизмы формирования различных их видов, среди которых особое внимание уделяется механизмам аномального генерирования импульсов вследствие изменения активности калиевых, натриевых и кальциевых каналов. Выявлено различное влияние антиаритмических средств на эти структуры, что нашло отражение в новой классификации, получившей название «Сицилианский гамбит». Антиаритмический препарат купирует аритмию только в том случае, если он подходит, «как ключ к замку», т. е. воздействует на механизм ее развития. Этот подход имеет особое значение для ургентной кардионеврологической практики. Но в подобной ситуации точное прогнозирование эффективности антиаритмических препаратов невозможно, поэтому их подбор проводится в основном эмпирическим путем.
Подходы к лечению тахиаритмий изложены в ACC/AHA/ESC Guidelines for the Management of Patients With Supraventricular Arrhythmias (2003) [23] и ACC/AHA/ESC Guidelines for the Management of Patients With Ventricular Arrhythmias and Prevention of Sudden Cardiac Death (2006) [22] .
В настоящее время можно признать, что лидокаин – не самый эффективный антиаритмик для неотложной терапии пароксизмальной желудочковой тахикардии, но он быстро начинает действовать и дает мало осложнений. Кроме того, следует отметить его эффективность в подавлении желудочковых аритмий, связанных с острой ишемией миокарда. В нескольких исследованиях подтверждена достоверно более высокая эффективность новокаинамида и соталола [28, 30]. Высокоэффективен в купировании пароксизма желудочковой тахикардии и амиодарон. Его внутривенное применение хорошо изучено только при злокачественных, часто рецидивирующих желудочковых тахикардиях у больных с низкой ФВ [24, 29]. При внутривенном введении амиодарона его действие проявляется лишь через несколько часов от начала применения.
Для купирования мономорфной желудочковой тахикардии у больных с нормальной сократительной функцией миокарда предлагается использовать новокаинамид, соталол, лидокаин и амиодарон, но предпочтение отдается первым двум препаратам, а при сниженной сократительной функции миокарда (застойная сердечная недостаточность или ФВ менее 40%) рекомендуется внутривенное введение только амиодарона или лидокаина [29]. Удлиненный интервал Q—T и увеличение его дисперсии служат показаниями к усилению поддерживающей терапии с помощью сульфата магния.
Полиморфная желудочковая тахикардия, как правило, протекающая с высокой частотой сердечных сокращений (160–240 уд/мин) и с нерегулярным желудочковым ритмом, может быть непродолжительной и прекратиться спонтанно. Однако она часто рецидивирует и имеет высокий риск перехода в фибрилляцию желудочков. Если желудочковая тахикардия развивается у больных с приобретенным удлиненным интервалом Q—T («пируэт», «torsades de pointes»), прежде всего следует отменить препараты, которые могли привести к удлинению интервала Q—T (антиаритмики I и III классов, психотропные препараты, антибиотики и т.д.), и при необходимости осуществить коррекцию электролитных нарушений (гипокалиемии, гипомагнезиемии).
Пароксизмальные желудочковые тахикардии — наиболее распространенный вид тахикардии с широкими комплексами QRS, однако нередко встречаются и предсердные тахикардии. Правда, в последнем случае возникают трудности диагностики. Дифференциальная диагностика различных вариантов пароксизмальных тахикардий с широкими желудочковыми комплексами с помощью стандартной ЭКГ сложна даже в специализированных кардиологических отделениях. Поэтому если диагноз наджелудочковой тахикардии точно не установлен, то лечение больных тахикардией с широкими желудочковыми комплексами должно быть таким, как при желудочковой тахикардии. Это особенно относится к пациентам в остром периоде инфаркта миокарда.
Для минимизации аритмогенных эффектов антиаритмиков купирование нарушений ритма сердца в большинстве случаев проводят одним препаратом, а при его неэффективности переходят к другим методам лечения.
В то же время продолжается поиск новых эффективных средств и методов терапии пароксизмальных тахикардий с широкими желудочковыми комплексами. На сегодняшний день достигнуты значительные положительные результаты в области нефармакологических методов лечения аритмий. Особого внимания заслуживает использование электричества в качестве экстренной помощи для восстановления нормального синусового ритма.
Еще в 1850 г. Комитет Лондонского Королевского хирургического общества включил применение гальванического тока в число допустимых вмешательств для восстановления сердечной деятельности [16]. Однако первое сообщение о практическом использовании электричества в клинической практике появилось лишь 100 лет спустя. В 1947 г. Весk впервые осуществил успешную электрическую дефибрилляцию желудочков сердца переменным током высокого напряжения путем наложения электродов непосредственно на обнаженное сердце больного в связи с наступившей фибрилляцией желудочков во время операции в грудной полости [21]. А еще 10 лет спустя P.M. Zoll и A.J. Linenthal удачно осуществили наружную (без вскрытия грудной клетки) электрическую дефибрилляцию сердца [5]. Эти же авторы в эксперименте впервые показали возможность нормализации ритма при различных формах пароксизмальной тахикардии, а также при мерцании (трепетании) предсердий. В начале 60-х годов ХХ в. дефибрилляторы переменного тока были повсеместно вытеснены значительно более эффективными и безопасными аппаратами, генерирующими одиночный импульс тока. С тех пор началась эра бурного развития электроимпульсной терапии.
В настоящее время для восстановления нормального синусового ритма при пароксизмальных тахикардиях с широкими желудочковыми комплексами используется наружная электрокардиоверсия (ЭКВ). Термин «кардиоверсия» обозначает приложение к сердцу дозированного количества электрической энергии таким образом, что электрический импульс наносится в наименее уязвимый, отдаленный от зубца Т момент. В результате кратковременного высоковольтного электрического разряда на область сердца происходит одномоментная деполяризация миокарда и подавление автоматизма эктопических очагов, а также прерывание кругового возбуждения.
Наружная ЭКВ является достаточно простым и эффективным способом восстановления синусового ритма и обладает рядом преимуществ перед лекарственной терапией:
1. Эффективность ЭКВ при пароксизме тахикардии с широкими желудочковыми комплексами достигает 94% [5, 20].
2. Терапевтический эффект – восстановление нормального синусового ритма — как правило, наступает немедленно после воздействия на сердце электрического импульса.
3. Относительная безопасность метода позволяет многократно применять его у одного и того же больного в случае рецидива аритмии.
Важно отметить, что эффективность и безопасность ЭКВ зависят от целого ряда кардиальных и экстракардиальных факторов. Среди них важную роль играют специфика механизмов действия антиаритмических препаратов, которые больной принимал накануне ЭКВ, их дозозависимое влияние на электрофизиологические характеристики кардиомиоцитов и функциональную активность сердечно-сосудистой системы. Вопрос о целесообразности использования антиаритмических препаратов для купирования тахикардии с широкими желудочковыми комплексами у больных острым инфарктом миокарда накануне электроимпульсной терапии решается неоднозначно. Большинство исследователей считают, что ЭКВ на фоне приема антиаритмиков позволяет снизить мощность электрического разряда и увеличить вероятность сохранения синусового ритма после успешной процедуры [13]. Для больных инфарктом миокарда (с систолической дисфункцией левого желудочка), т.е. в ситуациях с высоким риском внезапной смерти, наиболее подходящим препаратом считается амиодарон [26]. Однако, удлиняя интервал Q—T, амиодарон может сам провоцировать мерцание или трепетание желудочков, а также двунаправленно-веретенообразную желудочковую тахикардию (типа «пируэт») [19].
По данным литературы, антиаритмические препараты, которые являются блокаторами натриевых каналов (новокаинамид, дизопирамид, аймалин, пропафенон, флекаинид), могут увеличивать дисперсию рефрактерности миокарда желудочков, являющуюся основной причиной формирования участков патологической активности, которые обусловливают неэффективность ЭКВ. Более того, многочисленные исследования показали, что использование блокаторов натриевых каналов для поддержания синусового ритма в постинфарктом периоде ведет к повышению смертности [31, 32].
Серьезные осложнения (резкая брадикардия, асистолия) могут возникнуть и в том случае, когда ЭКВ применяется на фоне приема -блокаторов. В связи с этим ряд исследователей рекомендует не проводить у больных с острой кардиоцеребральной патологией «массивную» лекарственную антиаритмическую терапию, а отдавать предпочтение электроимпульсной терапии [8].
Таким образом, при наличии у больного признаков опасных нарушений кровообращения или дыхания показания к применению ЭКВ приобретают характер абсолютных.
Большинство экспертов АСС/АНА/ESC [29] считают, что электрическая кардиоверсия может быть методом выбора для восстановления синусового ритма при пароксизмальных тахикардиях с широкими комплексами QRS. Купирование даже гемодинамически стабильной мономорфной и полиморфной желудочковых тахикардий можно начинать с электрической кардиоверсии, при которой мощность первого разряда составляет для мономорфной желудочковой тахикардии 50–100 Дж, для полиморфной желудочковой тахикардии – не менее 200 Дж.
Для проведения успешной ЭКВ весьма значим и фактор времени. Чем раньше применена электроимпульсная терапия, тем выше ее эффективность и безопасность для больного. При тахикардии чрезвычайно важно быстрое – в пределах нескольких часов – купирование первого в жизни больного пароксизма, особенно при тяжелой патологии миокарда [13] или выраженной ишемии мозга. Изучены исходы инфаркта миокарда в зависимости от срока купирования тахикардии. Если тахикардия купирована в первые часы и не повторялась, удовлетворительный исход наступил у 40,9% пациентов, летальный — у 18,2% [15].
Затянувшийся пароксизм тахикардии приводит к структурным изменениям в миокарде предсердий. Наблюдаются нарушения в клеточных структурах миокардиоцитов: уменьшение миофибрилл, накопление гликогена, повреждение митохондрий, фрагментация саркоплазматического ретикулума, дисперсия ядерного хроматина. Эти структурные изменения способствуют увеличению в два раза размеров кардиомиоцитов, что может вызвать снижение сократительной функции миокарда предсердий после кардиоверсии.
Несмотря на то что ЭКВ имеет явные преимущества перед медикаментозной антиаритмической терапией, она все-таки не является достаточно безопасным методом лечения.
При ЭКВ через грудную клетку проходит ток, мгновенная мощность которого может достигать величин порядка 25–60 кВт, при этом в организме больного рассеивается энергия до 150 Дж. Такое воздействие, по понятным причинам, следует рассматривать в качестве экстремального. Исследования показали, что уже при энергии импульса, близкой к 100 Дж, болевые ощущения становятся трудно нереносимыми. Поэтому сеанс ЭКВ проводится под общим обезболиванием. Исключение составляют больные, у которых отсутствует сознание. При сохранившемся сознании у пациентов с тяжелыми нарушениями гемодинамики и дыхания проведение наркоза часто затруднено, так как практически все анестетики, применяющиеся для этой цели (тиопентал-натрий, гексенал, сомбревин, оксибутират натрия, закись азота и т.д.), обладают более или менее выраженным отрицательным действием на гемодинамику, внешнее и тканевое дыхание, проводящую систему сердца даже у больных без нарушения жизненно важных функций [18, 25].
Наркоз для проведения ЭКВ должен быть прост, доступен и безопасен, обладать коротким действием, но при необходимости углубляться, не вызывать новых расстройств сердечного ритма. Однако в настоящее время подобного «идеального» анестетика нет. В силу этого риск фатальных наркозных осложнений у больных с тяжелыми нарушениями гемодинамики (кардиогенный шок, аритмический коллапс, острый отек легких и др.) значительно превышает опасности, непосредственно связанные с воздействием на организм импульса сильного тока.
Всестороннее понимание механизмов воздействия анестетиков на основные функции миокарда, а также разработка методики анестезии при ЭКВ у каждого больного позволят избежать возможных интра- и постнаркозных осложнений.
При проведении электроимпульсной терапии некоторые авторы отмечают повышение уровня КФК и ее МВ фракции при увеличении энергии импульса (в 10% случаев) [2], что крайне нежелательно у пациентов с инфарктом миокарда. Кроме этого, во время и после ЭКВ могут развиться серьезные нарушения сердечного ритма (асистолия желудочков, синусовая брадикардия, миграция водителя ритма, синусовая аритмия) и другие осложнения (тромбоэмболия, отек легких, артериальная гипотензия) [8]. У больных c обширным инфарктом миокарда и осложненным течением в виде кардиогенного шока или отека легких, а также с тяжелой хронической сердечной недостаточностью устранение тахикардии нередко сопровождается ее рецидивированием или развитием электромеханической диссоциации, выраженной брадикардией и асистолией [8, 9].
Таким образом, есть необходимость разработки и внедрения в клиническую практику альтернативных методов лечения пароксизмальных тахикардий с широкими желудочковыми комплексами, особенно у больных острым инфарктом миокарда. Один из них – сочетание временной эндокардиальной электрической стимуляции сердца с электроимпульсной и медикаментозной антиаритмической терапией.
Смысл использования временной электрокардиостимуляции при ЭКВ заключается в том, что при проведении этой процедуры создается реальная возможность избежать брадиасистолических осложнений. Предлагаемый способ (А. с. № 7582 А 61N 1/32, 1/39, 1/05) обеспечивает синхронизированную кардиоверсию как при сохраненной, так и при нарушенной автоматической функции синусового узла и позволяет создать наименьшую плотность электрического тока в области проводящей системы сердца в момент воздействия дефибриллирующего импульса на миокард посредством снижения пороговой энергии электрической дефибрилляции сердца и оптимального расположения электродов дефибриллятора на поверхности грудной клетки. При этом предотвращается возможность возникновения постконверсионной асистолии и обеспечивается своевременное искусственное ритмовождение во время задержки импульса синусового узла (пейсмекера первого порядка) между дефибриллирующим разрядом и первым координированным сокращением миокарда. Кроме того, способ расширяет возможности для поддержания нормального синусового ритма, дает возможность применять антиаритмические препараты в больших дозах и в различных комбинациях без риска развития брадикардии и нарушений синоатриального и атриовентрикулярного проведения.
В ряде случаев после выполнения электроимпульсной терапии у больного сохраняется электрическая нестабильность миокарда. Временная эндокардиальная электрокардиостимуляция сердца сверх спонтанного ритма позволяет устранить патологическую активность кардиомиоцитов и тем самым избежать повторного применения электроимпульсной терапии.
Для купирования пароксизма тахикардии с широкими желудочковыми комплексами кардиоверсию осуществляют после трансвенозного (через правую подключичную вену) введения стимулирующего эндокардиального электрода в полость правого желудочка сердца с момента появления относительно устойчивого ритмовождения с частотой электрических импульсов, на 10–15 имп/мин превышающей частоту ритма наджелудочкового пароксизма, при амплитуде тока, подаваемого на электрод, равной пороговой величине электрокардиостимуляции, вдвое увеличивают величину порога электрического раздражения миокарда, проводят синхронную «по требованию» норморитмическую стимуляцию желудочков с последующей кардиоверсией пороговым дефибриллирующим импульсом в фазу выдоха.
Способ осуществляют следующим образом.
Процедуру проводят натощак. Больного укладывают на спину. Пунктируют правую подключичную вену. В просвет вены вводят эндокардиальный электрод. Электрод проводят в венозное русло от места прокола кожи на глубину 15–17 см, которая соответствует полости правого предсердия. Затем электрод подсоединяют к электрокардиостимулятору, снабженному блоком защиты от повреждающего действия разряда дефибриллятора. После этого начинают электростимуляцию импульсами с частотой, на 10–15 имп/мин превышающей частоту ритма наджелудочкового пароксизма, и продвигают электрод вперед по венозному руслу в полость правого желудочка сердца на глубину 26–30 см от места пункции подключичной вены. С помощью кардиомонитора регистрируют появление относительно устойчивого ритмовождения при амплитуде подаваемого на электрод тока, равной пороговой величине электрокардиостимуляции. Одновременно устанавливают стабильный контакт оливы электрода с эндокардом (А. с. № 2973 А 61В 5/02, А 61В 5/04, А 61N 1/372, А 61М 25/01). Повторно определяют порог раздражения миокарда, увеличивают его величину в два раза, устанавливают частоту электрических импульсов в пределах от 70 до 80 имп/мин и продолжают временную электрокардиостимуляцию в режиме синхронной норморитмической стимуляции желудочков, при этом обеспечивается непрерывное ритмовождение «по требованию». Затем производят синхронизированную кардиоверсию с помощью дефибриллятора-кардиосинхронизатора со стабилизатором энергии разряда, изменяющим длительность дефибриллирующего импульса эквивалентно сопротивлению тела пациента. Непосредственно перед дефибриллирующим разрядом раствором поваренной соли тщательно увлажняют марлевые салфетки на электродах дефибриллятора. Один электрод дефибриллятора помещают в левой подключичной области у края грудины, другой – в левой подмышечной области, при этом через ткань проводящей системы сердца пропускается электрический ток наименьшей плотности. Оба электрода дефибриллятора прижимают к поверхности грудной клетки с одинаковой силой давления не менее 10 кг в фазу выдоха. При этом снижается трансторакальное сопротивление разрядному току и, соответственно, пороговая энергия электрической дефибрилляции сердца. Одновременно на шкале энергии дефибриллятора устанавливают благоприятный для купирования пароксизмальных суправентрикулярных тахиаритмий пороговый уровень энергии импульса, составляющий 100–150 Дж, и разряжают дефибриллятор по цепи электродов аппарата, наложенных на грудь больного. Пороговый импульс электрического тока, возбуждая волокна сердца, приводит миокард в единое функциональное состояние, а первое его координированное сокращение наступает без возникновения постконверсионной асистолии в результате синхронного навязывания сердцу искусственного ритма, как при спонтанной, так и при нарушенной автоматической функции синусового узла.
Таким образом, временная электрокардиостимуляция позволяет достаточно стабильно навязать сердцу любую частоту и легко ее изменить в широких пределах. Важное преимущество электрокардиостимуляции заключается в том, что она создает благоприятные условия для осуществления такого лечения, которое при прочих равных условиях противопоказано больным с различными нарушениями ритма и проводимости сердца.
Профилактическая установка эндокардиального электрода позволит параллельно решить ряд диагностических задач по оптимизации лечения больного.
Использование пункционной трансвенозной временной эндокардиальной электрической стимуляции сердца в комплексной терапии пароксизмальных тахиаритмий с широкими желудочковыми комплексами, включающей электрокардиоверсию, может служить основой для разработки мер, способствующих повышению эффективности антиаритмического лечения, а также снижению летальности при указанных нарушениях ритма.
1. Аднан А. Мазур Н.А. // Кардиология. — 1988. — № 6. — С. 51 — 54.
2. Алперт Дж. Френсис Г. Лечение инфаркта миокарда. — М. Практика, 1994.
3. Бокерия Л.А. Тахиаритмии. — М. Медицина, 1989.
4. Бунин Ю.А. Лечение тахиаритмий сердца. Практическая кардиология. — М. Боргес, 2003. — С. 9—31.
5. Востриков В.А. Эффективность и безопасность электрической дефибрилляции желудочков сердца: автореф. дис….д-ра мед. наук. — М. 2000.
6. Гусев И.С, Герман А.П. // ЭКГ и ВК-методы диагностики инфаркта миокарда. — Киев, 1989. — С. 91.
7. Денисюк В.И. Гаврилова Е.В. Коновалова Н.В. и др. // Кардиология. – 1997. — № 12. — С. 44 — 49.
8. Дощицин В.Л. Лечение аритмий сердца. — М. Медицина, 1993.
9. Иванов Г.Г. Востриков В.А. // Анестезиология и реаниматология. — 1996. — № 5. — С. 78.
10. Корнелюк И.В. Персидских Ю.А. Алексеевская И.Н. // Здравоохранение. — 2007. — № 10. — С. 57 — 60.
11. Кушаковский М.С. Аритмии сердца: руководство для врачей. — СПб. Гиппократ, 1992.
12. Мрочек А.Г. // Здравоохранение.— 1998. — № 6. — С. 50 — 52.
13. Мрочек А.Г. Пристром А.М. // Здравоохранение. — 2001. — № 4. — С. 27 — 29.
14. Мрочек А. Г. Пристром А.М. // Здравоохранение. — 2001. — № 6. — С. 17 — 12.
15. Назаров Б.В. Прогностические аспекты некоторых нарушений ритма и проводимости при остром инфаркте миокарда: автореф. дис….канд. мед. наук. — Новосибирск, 1982.
16. Недоступ А. // Врач. — 2001. — № 1. — С. 36 — 38.
17. Никитин Я.Г. // Мед. панорама. — 2000. — № 1. — С. 34 — 35.
18. Осмоловский А.Н. // Здравоохранение. – 2004. — № 4. — С. 19 — 23.
19. Преображенский Д.В. Сидоренко Б.А. Лебедева О.В. Киктев В.Г. // Клин. фармакология и терапия. — 1999. — № 4. — С. 71 — 77.
20. Рейнгардене Д. И. // Реаниматология и анестезиология. — 1997. — № 4. — С. 62 — 63.
21. Руда М.Я. Зыско А.Н. Инфаркт миокарда. — М. Медицина, 1981.
22. ACC/AHA/ESC // Eur. Heart J. — 2003. — Vol. 24. — P. 1857—1897.
23. ACC/AHA/ESC // Eur. Heart J. — 2006. — Vol. 32.
24. Atkins D.L. Dorian P. Gonzalez E.R. et al. // Ann. Emerg. Med. — 2001. — Vol. 37. — Р. 91—109.
25. Bosnjak Z.G. Kampine J.P. // Anesthesiology. — 1984. — Vol. 58. — P. 314—321.
26. Chevalier P. Durand-Dubief A. Burri H. et al. // J. Amer. Coll. Cardiol. — 2003. — Vol. 41. — P. 255—262.
27. Constantini O. Stambler B. // L.I. Gans, E. Braunwald et al. Management of cardiac arrhythmias. — Humana Press, 2002. — P. 75—96.
28. Gorgels A.P. Van Den Dool A. Hofs A. et al. // Amer. J. Cardiol. — 1996. — Vol. 78. — P. 43—46.
29. Guidelines 2000 for cardiopulmonary resuscitation and emergency cardiovascular care // Circulation. — 2000. — Vol. 102 (suppl. I). — P. 158—165.
30. Ho D.S. Zecchin R.P. Richards D.A. et al. // Lancet. — 1994. — Vol. 344. — P. 18—23.
31. Spring A. Kosmala W. Mysiak A. // Przegl. Lek. — 1997. — Vol. 54. — P. 585—590.
32. Sung R.J. Tan H.L. Karagounis L. et al. // Amer. Heart J. — 1995. — Vol. 129. — P. 739—748.
Медицинские новости. – 2008. – №11. – С. 57-62.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.
Возникают, когда очаг возбуждения генерирующий частые электрические импульсы находится в желудочках или межжелудочковой перегородке. Желудочковая пароксизмальная тахикардия может быть опасной, потому, что у нее есть склонность к превращению в фибрилляцию желудочков. При этом сокращается не вся мышца желудочков, а отдельные ее волокна в беспорядочном ритме. Тогда сердце не может выполнять свою работу, так как собственно фазы систолы и диастолы отсутствуют. Возникают тяжелые нарушения кровообращения, шок, отек легких. Причинами желудочковой пароксизмальной тахикардии бывают в основном острые и хронические формы ишемической болезни сердца (ИБС), реже это кардиомиопатия, воспалительные заболевания мышцы сердца, пороки сердца. У 2% больных желудочковые формы пароксизмальной тахикардии возникают на фоне приема сердечных гликозидов. Это один из признаков передозировки сердечных гликозидов. А у небольшого количества больных причину выяснить не удается. На электрокардиограмме определяются характерные для желудочковой пароксизмальной тахикардии комплексы
Лечение пароксизмальной тахикардии
Для борьбы с приступом пароксизмальной тахикардии сначала используют простые методы:
Проба Вальсальвы. Пациент натуживается (напрягает мышцы живота, конечностей) в течение 15 секунд с интервалом 1-2 минуты.
Проба Чермика-Геринга – массаж области разветвления общей сонной артерии на шее в течение 15 секунд. Сначала слева, затем справа, с интервалом 1-2 минуты.
Такой метод опасен у пожилых больных и при выраженном атеросклерозе сосудов. При выполнении этих методик желательна постоянная запись электрокардиограммы. Иногда приступ заканчивается после приема корвалола, валокордина или одной таблетки реланиума.
Если все это не помогает, назначается прием одной таблетки этацизина, этмозина, анаприлина, финоптина, новокаинамида или соталекса.
Если и после этого пароксизм сохраняется, вводят внутривенно один из антиаритмических препаратов (новокаинамид, финоптин, ритмилен, кордарон или ритмонорм). При отсутствии эффекта проводят электроимпульсную терапию.
При лечении желудочковой формы пароксизмальной тахикардии чаще всего используют препарат лидокаин. Он наиболее эффективен. Вводят лидокаин внутримышечно и внутривенно. В случае неудачи назначается новокаинамид, ритмилен, кордарон. Если ритм восстановить не удалось, используется электроимпульсная терапия.
Если приступ пароксизмальной тахикардии возник у пациента впервые, больной обязательно должен быть обследован. Под контролем холтеровского мониторирования пациенту подбирают противоаритмический препарат. При редких пароксизмах (1-2 раза в месяц) противоаритмическое лечение назначают на 3-4 недели. При частых приступах лечение длительное – месяцы и годы.
(495) 50-253-50 — бесплатная консультация по клиникам и специалистам
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ